Particularităţile tratamentului chirurgical al pacienţilor cu melanoame faciale
The particularities of the surgical treatment of patients with facial melanomas
Abstract
Cutaneous melanoma is a cancer developed from melanocytes, having as main risk factors the exposure to UV radiation and fair skin. Melanoma accounts for only 1% of malignant skin tumors, but it is responsible for most deaths associated with this group of malignancies. The incidence of cutaneous melanoma has increased rapidly over the past 50 years, becoming the leading type of cancer in women aged 25 to 29 year old, responsible for about 7000 deaths per year in this population. Advances in available adjuvant treatments have significantly improved the prognosis of patients with cutaneous melanoma. In this context and given the decrease in the average age of patients with melanoma, there was a need for surgical treatment to follow both oncological principles and obtaining good results from an esthetic and functional point of view, so that patients return as quickly as possible to their socio-professional life.Keywords
facial melanomasurgical treatmentflapsRezumat
Melanomul cutanat este un cancer dezvoltat din melanocite, având ca principali factori de risc expunerea la radiaţii UV şi pielea deschisă la culoare. Melanomul reprezintă doar 1% din tumorile maligne cutanate, dar este responsabil pentru majoritatea deceselor asociate acestei grupe de neoplazii. Incidenţa melanomului cutanat a crescut rapid în ultimii 50 de ani, devenind principalul tip de cancer la femeile cu vârste între 25 şi 29 de ani, fiind responsabil de aproximativ 7000 de decese pe an la această grupă populaţională. Progresul tratamentelor disponibile în adjuvanţă a îmbunătăţit semnificativ prognosticul pacienţilor cu melanom cutanat. În acest contex şi având în vedere scăderea mediei de vârstă a pacienţilor cu melanom, a apărut necesitatea ca tratamentul chirurgical să urmărească atât principiile oncologice, cât şi obţinerea unor rezultate bune din punct de vedere estetic şi funcţional, în aşa fel încât pacienţii să revină cât mai rapid la viaţa lor socioprofesională.Cuvinte Cheie
melanom facialtratament chirurgicallambouriIntroducere
Melanomul cutanat este o tumoră malignă dezvoltată din celulele melanocitare. Principalii factori de risc sunt reprezentaţi de expunerea la radiaţii UV şi de tipurile de piele Fitzpatrick I şi II (piele albă, păr blond sau roşcat, ochi albaştri).
Aproximativ 30% din melanoame apar la nivelul extremităţii cefalice şi, dintre acestea, între 40% şi 60% sunt localizate la nivel facial(1,2).
Localizarea melanomului la nivelul extremităţii cefalice se supune unui prognostic oncologic mai sever în comparaţie cu celelalte localizări cutanate(3).
Tratamentul chirurgical al melanomului presupune următoarele etape(1):
1. Biopsia excizională a leziunilor suspecte se efectuează prin incizie eliptică cu limită de 2 mm circumferenţial faţă de marginile macroscopice ale leziunii şi profund până la ţesutul adipos subcutanat. Rezultatul histopatologic care confirmă diagnosticul de melanom, urmat de imunohistochimie, aduce informaţii care vor determina tratamentul chirurgical radical – indicele Breslow (grosimea tumorii exprimată în milimetri), prezenţa/absenţa ulceraţiei, indicele Clark.
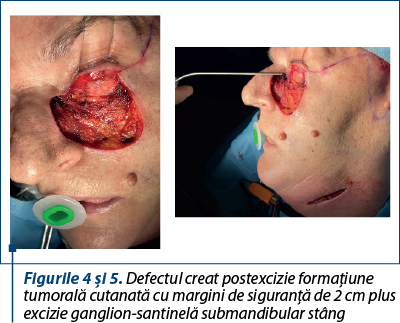
2. Reexcizia reprezintă tratamentul chirurgical radical al melanomului. Se efectuează cu limită laterală cuprinsă între 5 mm şi 2 cm faţă de cicatricea postbiopsie excizională. În adâncime, rezecţia se extinde până la fascia profundă a structurii anatomice la nivelul căreia este localizat melanomul. La nivelul feţei, aceasta poate fi reprezentată de muşchii faciali, fascia parotidiană sau fascia temporală.
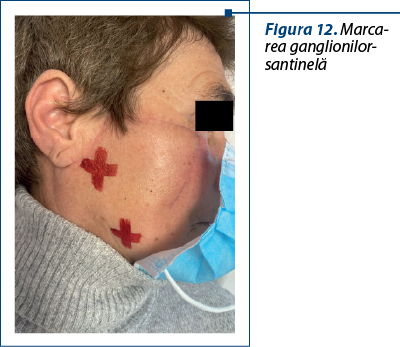
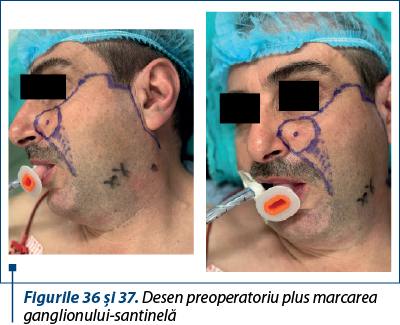
3. Biopsia excizională a ganglionului-santinelă se efectuează la melanoame cu indice Breslow cuprins între 0,76 mm şi 4 mm sau la melanoame cu grosime mai mică de 0,76 mm, însoţite de ulceraţie.
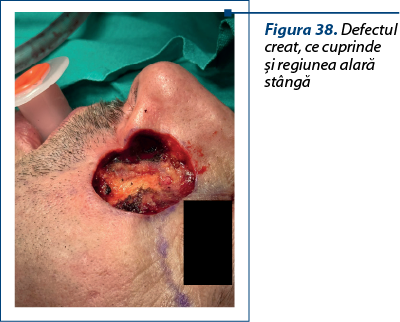
La nivel facial, consecutiv reexciziei, se obţin defecte cu următoarele caracteristici:
1. Se extind total sau parţial la nivelul mai multor subunităţi estetice.
2. Interceptează liniile de tensiune pe direcţii variabile şi în acest fel cresc riscul de cicatrice vizibile şi/sau cu potenţial retractil la nivel periorificial – pleoape, buze/comisuri, aripa nazală.
3. Sunt tridimesionale, din cauza extinderii în profunzime.
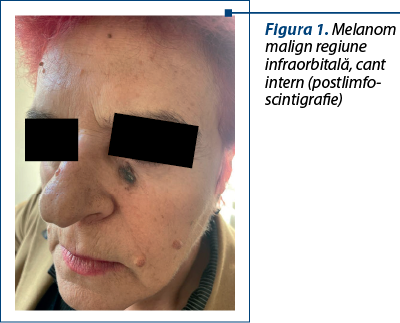
În ceea ce priveşte biospia ganglionului-santinelă, este de remarcat că, în general, limfoscintigrafia efectuată preoperatoriu pentru melanoamele cutanate faciale va pune în evidenţă ganglioni ce se situează frecvent în două sau chiar trei staţii ganglionare consecutive(4).
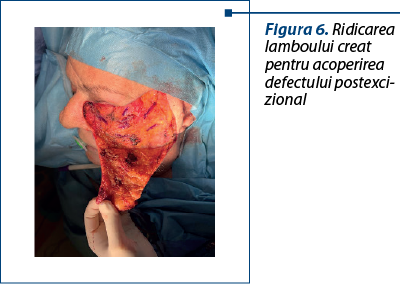
Chirurgii care tratează melanoame cutanate cu localizare facială sunt provocaţi să găsească procedee reconstructive care să îndeplinească următoarele cerinţe:
1. Să acopere defectele postexcizionale cu ţesuturi cât mai asemănătoare din punctul de vedere al culorii, texturii, prezenţei/absenţei părului.
2. Să acopere defectele postexcizionale cu ţesuturi de grosime suficientă, încât să păstreze conturul armonios al regiunii reconstruite.
3. Să producă cicatrice cu impact cât mai mic estetic şi funcţional la nivelul zonei de unde se recoltează lambourile pentru reconstrucţie.
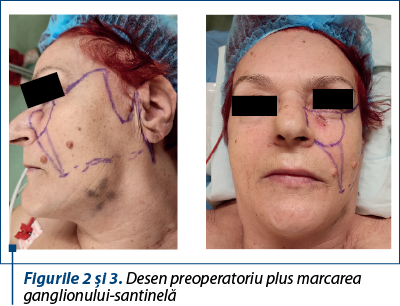
4. Să folosească pentru reconstrucţie aborduri care să permită un acces facil la ganglionii-santinelă, în aşa fel încât excizia acestora să producă cât mai puţine cicatrice suplimentare.
Materiale şi metodă
Vom prezenta în continuare câteva cazuri care vor ilustra principiile expuse anterior.
Cazul 1 - I.M., 68 de ani, melanom cutanat primar, indice Breslow 3,3 mm, Clark IV
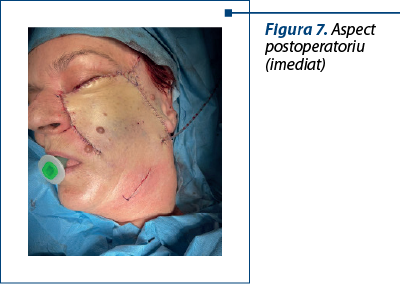
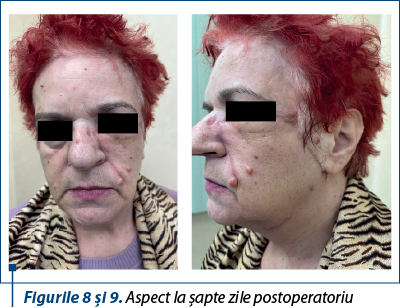
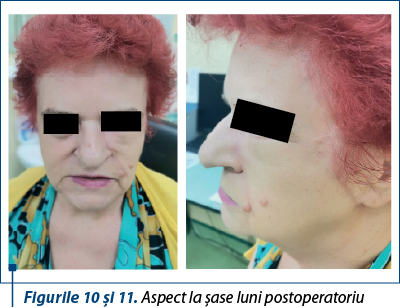
Cazul 2 - I.V., 66 de ani, melanom cutanat primar, nodular ulcerat, indice Breslow 3,75 mm, Clark IV
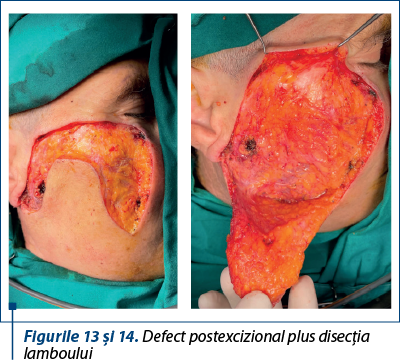
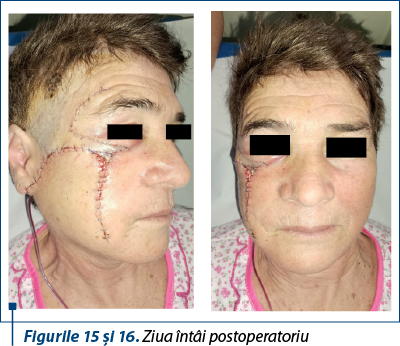
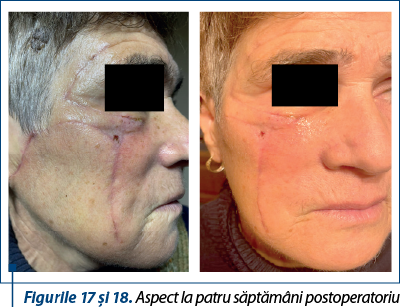
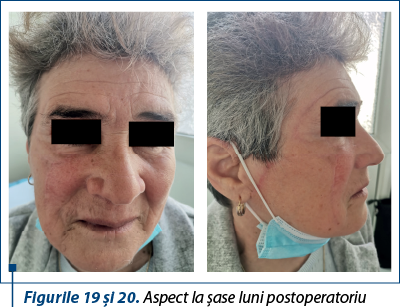
Cazul 3 – R.N., 54 de ani, melanom cutanat primar lentiginos, indice Breslow 1,6 mm, Clark IV
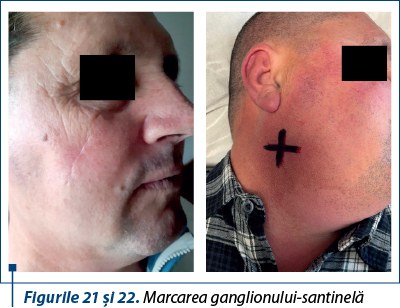
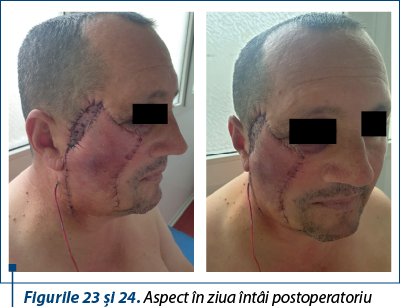
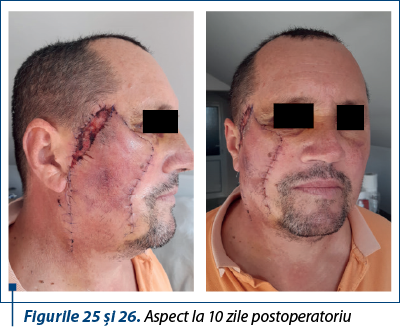
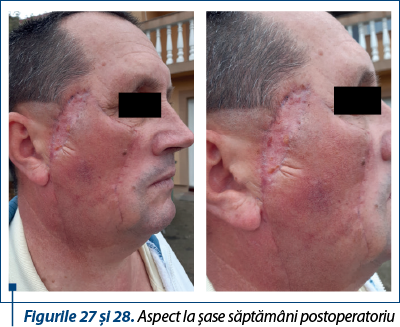
Cazul 4 – N.M., 73 de ani, melanom cutanat primar nodular ulcerat, indice Breslow 2,8 mm, Clark IV
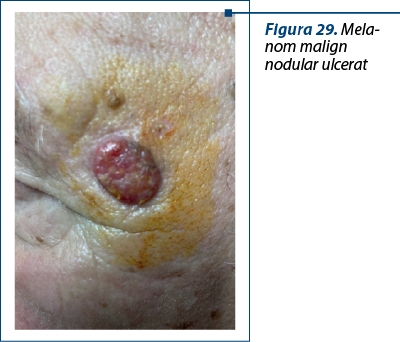
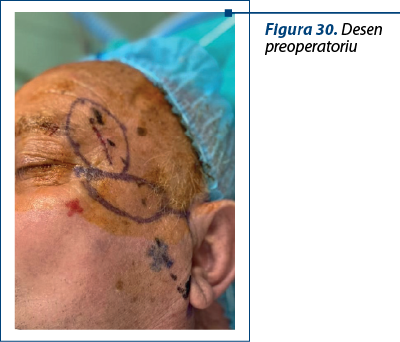
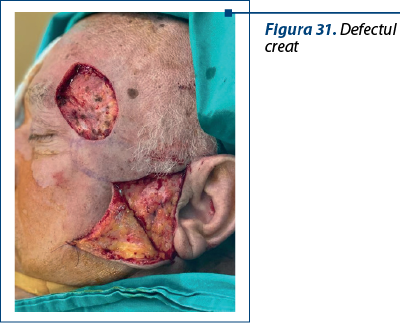
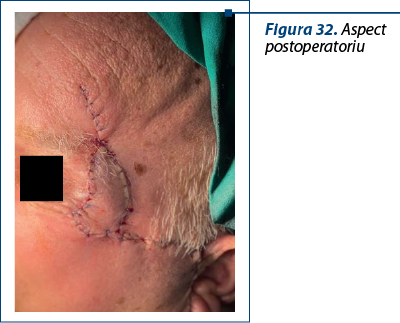
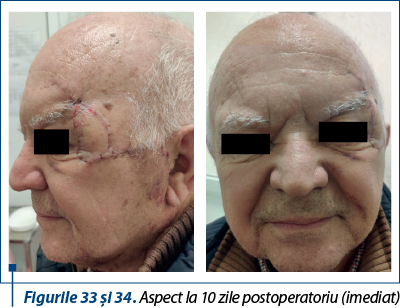
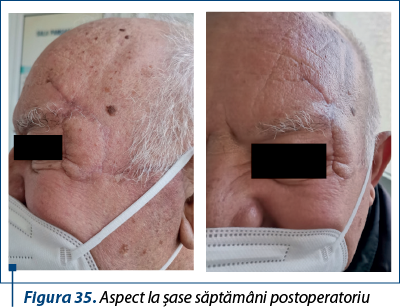
Cazul 5 – I.G., 51 de ani, melanom cutanat primar ulcerat, indice Breslow 1,5 mm
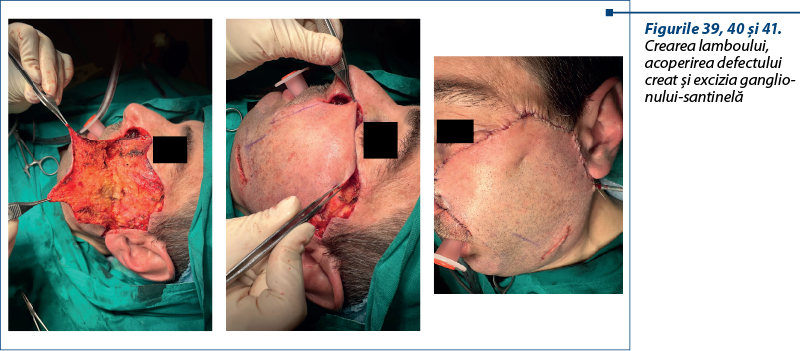
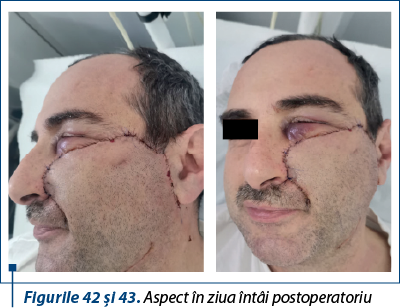
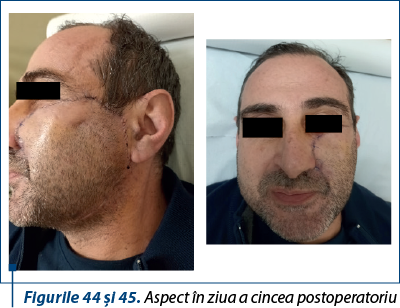
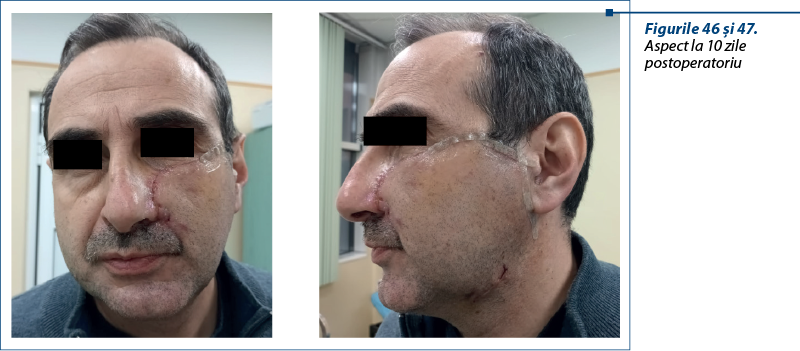
Discuţie
Analiza statisticilor internaţionale disponibile arată o incidenţă crescută a melanomului şi apariţia acestuia la vârste din ce în ce mai tinere. De fapt, melanomul reprezintă cea mai frecventă formă de cancer la femeile caucaziene cu vârsta cuprinsă în intervalul 25-29 de ani(1).
Explicaţiile sunt multiple, dar se pot concentra pe următoarele trei direcţii:
1. Expunerea involuntară la radiaţii UV prin distrugerea stratului de ozon în contextul poluării.
2. Expunerea voluntară la radiaţii UV în contextul promovării bronzului ca standard de frumuseţe.
3. Creşterea numărului de pacienţi diagnosticaţi prin campanii susţinute de educaţie şi screening: Melanoma Day, Melanoma Month, Skin Cancer Awareness Day etc.
În tratamentul chirurgical al pacienţilor cu melanom, principiul radicalităţii este fără îndoială fundamental, cu atât mai mult cu cât a crescut semnificativ eficienţa liniilor de tratament disponibile în adjuvanţă.
Chirurgia cu viză radicală a melanoamelor faciale conduce la apariţia unor cicatrice pe zone permanent expuse interacţiunii vizuale şi, prin urmare, are impact asupra vieţii socioprofesionale a pacienţilor.
În cazul pacienţilor cu melanoame cutanate faciale, considerăm că reconstrucţia defectelor postexcizionale trebuie să urmărească obţinerea unor rezultate estetice şi funcţionale care să permită revenirea cât mai rapidă la viaţa socioprofesională.
Experienţa personală în abordarea acestei patologii ne permite să susţinem ideea că echipa multidisciplinară implicată în tratamentul acestor pacienţi trebuie să beneficieze de prezenţa unui chirurg cu experienţă în reconstrucţia defectelor tisulare faciale. Acesta poate să ofere fiecărui pacient în parte un tratament chirurgical corect din punct de vedere oncologic şi de bună calitate din punct de vedere estetic şi funcţional.
Autor pentru corespondenţă:
Ioana Dumitrescu
E-mail: ioanadumitrescu2002@yahoo.com
Conflict of interest: none declared.
Financial support: none declared.
This work is permanently accessible online free of charge and published under the CC-BY licence.
Bibliografie
- Zito PM, Scharf R. Melanoma of the Head and Neck. In: StatPearls. Treasure Island (FL): StatPearls Publishing; June 12, 2023.
- Torre LA, Bray F, Siegel RL, Ferlay J, Lortet-Tieulent J, Jemal A. Global cancer statistics 2012. CA Cancer J Clin. 2015; 65(2):87-108.
- Balch CM, Soong S-J, Ross MI, Urist MM, Larakousis CP, Temple WJ, et al. Long-term results of a multi-institutional randomized trial comparing prognostic factors and surgical results for intermediate thickness melanomas. Ann Surg Oncol. 2000;7(2):87-97.
- Klop WMC, Veenstra HJ, Vermeeren L, Nieweg OE, Balm AJ, Lohuis PJ. Assesment of lymphatic drainage patterns and implications for the extent of neck dissection in head and neck melanoma patients. J Surg Oncol. 2011;103(8): 756-80.



