Osteomielita acută la nou-născut şi sechelele acesteia. Prezentare de caz clinic şi trecere în revistă a literaturii
Acute osteomyelitis in the newborn and its sequelae. Case presentation and review of the literature
Abstract
Acute osteomyelitis is a relatively rare condition in the neonatal period, but with considerable morbidity and mortality. Currently septic osteoarthritis is a feared condition not through its lethal potential, but by the possible long-term sequelae on an immature skeleton, including osteomyelitis, limb shortening, joint destruction, dislocation and severe limitation of the movement. The management of this condition remains a challenge for pediatric intensive care services, early recognition and rapid treatment being essential for a favorable evolution. The most common etiological agent of acute osteomyelitis is Staphylococcus aureus, and more frequently the methicillin-resistant one. Once the acute infection is controlled, the pediatric orthopedist must be aware of and inform the family about possible osteoarticular sequelae that will require regular follow-up and numerous investigations to establish the appropriate orthopedic interventions.Keywords
osteoarthritissepsisosteoarticular sequelaeRezumat
Osteomielita acută este o afecţiune relativ rară în perioada neonatală, dar cu o morbiditate şi o mortalitate considerabile. În prezent, osteoartrita septică este o afecţiune de temut nu prin potenţialul letal, ci prin posibilele sechele pe termen lung asupra unui schelet imatur, incluzând osteomielită, scurtări de membre, distrugerea articulaţiilor, luxaţii şi limitarea severă a mişcării. Managementul acestei afecţiuni rămâne o provocare pentru serviciile de terapie intensivă pediatrice, recunoaşterea precoce şi instituirea rapidă a tratamentului fiind esenţiale pentru o evoluţie favorabilă. Agentul etiologic al osteomielitei acute este de cele mai multe ori Staphylococcus aureus şi, din ce în ce mai frecvent, cel meticilino-rezistent. Odată controlată infecţia acută, ortopedul pediatru trebuie să ia în considerare şi să informeze familia asupra posibilelor sechele osteoarticulare, care vor necesita urmărire periodică şi numeroase investigaţii pentru stabilirea intervenţiilor ortopedice adecvate.Cuvinte Cheie
osteoartrităsepsissechele osteoarticulareIntroducere
Odată cu descoperirea antibioticelor şi cu progresele importante în domeniul terapiei intensive şi al managementului pacienţilor septici, osteomielita acută şi artrita septică, afecţiuni anterior fatale, au evoluat mult din punctul de vedere al prognosticului, de la o mortalitate de 50% în 1874, după descrierea lui Thomas Smith, la o mortalitate de 1% în 1973, raportată de Gillespie(1). În prezent, aceste afecţiuni sunt de temut nu prin potenţialul letal, ci prin posibilele sechele pe termen lung asupra unui schelet imatur, incluzând osteomielită, scurtări de membre, distrugerea articulaţiilor, luxaţii şi limitarea severă a mişcării(2,3). Scăderea incidenţei şi severităţii osteomielitei la copii în ultimii 30 de ani este datorată îmbunătăţirii standardului de viaţă şi a igienei(4), dar prevalenţa afecţiunii în unele ţări din estul Europei este încă mare(5). În aceste ţări există mulţi pacienţi cu sechele, numărul lor putând fi chiar mai mare decât al acelora cu malformaţii congenitale sau sechele după alte afecţiuni pediatrice severe.
Prezentare de caz
La Unitatea Primiri Urgenţe a Spitalului Clinic de Urgenţe pentru Copii „Sfânta Maria” din Iaşi se prezintă un nou-născut de sex feminin în vârstă de 15 zile, cu stare generală influenţată, afebril, cu tegumente marmorate şi cu cianoza extremităţilor, cu uşoară tumefacţie fără aspect inflamator la nivel hemitoracic drept, faţa internă genunchi stâng şi faţa externă glezna dreaptă. Simptomatologia a debutat brusc, în urmă cu aproximativ 18 ore, evoluând rapid, cu alterarea stării generale, refuzul alimentaţiei şi apariţia tumefacţiilor descrise. Nou-născutul provine dintr-o sarcină cu evoluţie favorabilă, monitorizată ecografic, născut la termen prin operaţie cezariană, cu o greutate la naştere de 3200 de grame, fără antecedente personale sau heredo-colaterale patologice. Investigaţiile efectuate în UPU arată leucopenie şi probe inflamatorii crescute, hiponatremie şi sindrom de deshidratare acută, iar pe radiografia toracică se observă un infiltrat interstiţial bilateral. Radiografiile de membre inferioare nu pun în evidenţă leziuni osoase la acest moment. Consultul chirurgical ridică suspiciunea de sepsis cu diseminări multiple, inclusiv osteoarticulare, şi se decide transferul în Clinica de chirurgie şi ortopedie pediatrică, secţia Terapie intensivă.
După o scurtă reechilibrare hidro-electrolitică, acido-bazică, debutul antibioterapiei cu spectru larg, vitaminoterapie, protectoare gastrice şi terapia durerii, se intervine chirurgical în urgenţă, la mai puţin de două ore de la internare. Se practică incizia şi drenajul cu lame al flegmonului de hemitorace drept, incizia şi evacuarea flegmoanelor osteoperiostice femur stâng şi peroneu drept, trepanaţii osoase, artrotomie tibio-tarsiană dreaptă, drenaj cu tuburi şi lame, imobilizare ghipsată a membrelor inferioare.
Postoperator se continuă tratamentul intensiv de reechilibrare şi susţinere, antibioterapie iniţial cu spectru larg şi apoi ţintită pe Staphilococcus aureus meticilino-rezistent, care a fost izolat din puroiul recoltat, au fost tratate bronhopneumonia şi enterocolita acută, a primit albumină, aminoacizi, plasmă şi transfuzii sangvine.
Evoluţia este iniţial dificilă, cu perioade de desaturare arterială în oxigen de până la 70%, descărcări septice, trombocitopenie, anemie, edeme generalizate, scaune diareice verzi, febră şi stare generală gravă. Treptat, evoluţia este lent favorabilă, cu remiterea simptomatologiei pulmonare şi digestive, evoluţie favorabilă la nivelul plăgilor operatorii, se scot treptat tuburile de dren şi lamele, probele inflamatorii revin spre valori normale. Radiografiile de membre inferioare, în schimb, demonstrează afectarea gravă a metafizelor distale femur stâng şi peroneu drept şi probabil şi a cartilajelor de creştere adiacente (figura 1). Consulturile interclinice şi investigaţiile efectuate pe parcursul internării au exclus afectarea altor organe şi sisteme. Se externează la 20 de zile de la internare, cu stare generală bună, afebrilă, cu plăgi operatorii vindecate, cu imobilizare ghipsată a membrelor inferioare şi cu recomandarea de a continua antibioterapia per os la domiciliu şi de a reveni la control după două săptămâni.
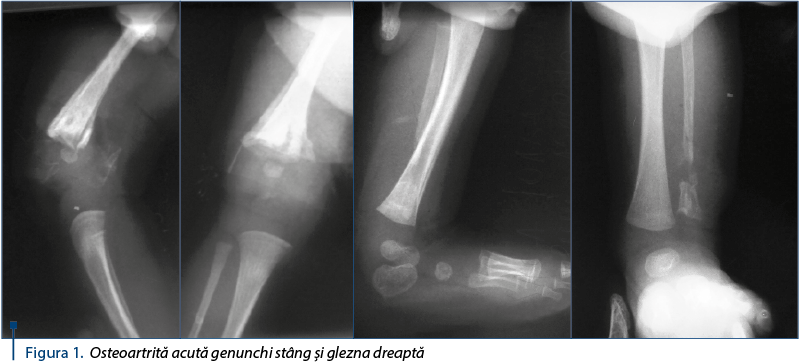
Diagnosticele la externare au fost: sepsis sever cu diseminări multiple, osteoartrită acută genunchi stâng operată, artrită septică tibio-tarsină dreaptă operată, osteomielită acută metafiză distală peroneu drept operată, flegmoane extensive hemitorace drept operate, bronhopneumonie acută, enterocolită acută, anemie infecţioasă, hiponatremie, hiperpotasemie, sindrom de deshidratare acută, transfuzii sangvine.
Revine la control după două săptămâni cu fenomene de insuficienţă respiratorie acută pe fond de bronşiolită, dar care cedează la antibioterapie, oxigenoterapie, aerosoli şi tratament simptomatic. Investigaţiile paraclinice demonstrează doar o anemie feriprivă, probele inflamatorii fiind în limite normale. Din punct de vedere osteoarticular, s-au scos ghipsurile, se constată evoluţie clinică şi radiologică favorabilă, cu semne de remaniere osoasă. La acest moment se consideră faza acută a bolii ca fiind depăşită, dar urmând a reveni la controale periodice repetate pentru diagnosticarea şi tratarea sechelelor osteoarticulare.
La ultima reevaluare, efectuată la vârsta de un an, se constată scurtarea cu aproximativ 1,5 cm a membrului inferior stâng ca urmare a afectării cartilajului de creştere femural distal, precum şi devierea în varus a genunchiului stâng şi în valgus a gleznei drepte, afectări care se preconizează a fi cu potenţial evolutiv (figura 2).
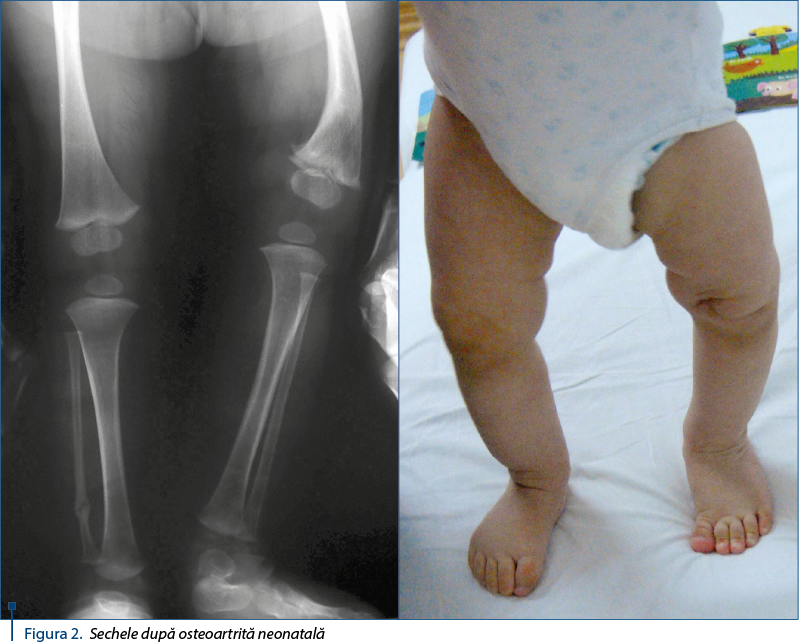
Tocmai aceste sechele sunt cele care vor determina prognosticul cazului şi evoluţia pe termen lung, pacienta urmând a suferi pe viitor numeroase spitalizări şi intervenţii chirurgicale de reaxare a deviaţiilor axiale ale membrelor inferioare (osteotomie de femur stâng, artrodeză glezna dreaptă), de alungire a femurului stâng prin metoda Ilizarov sau alte intervenţii ortopedice, complexitatea cazului constituind o provocare pentru ortopedia pediatrică.
Discuţii
Osteomielita acută este o afecţiune relativ rară în perioada neonatală, dar cu morbiditate şi mortalitate considerabile. Artrita septică care apare concomitent este o complicaţie frecventă şi este asociată cu apariţia de sechele pe termen lung. În primele 4 săptămâni de viaţă, incidenţa artritei septice variază de la 1 la 3/1000 internări(6), managementul acestei afecţiuni rămânând o provocare pentru serviciile de terapie intensivă pediatrică, recunoaşterea precoce şi instituirea rapidă a tratamentului fiind esenţiale pentru o evoluţie cât mai favorabilă(7).
Agentul etiologic al osteomielitei acute este de cele mai multe ori Staphylococcus aureus, şi mai puţin Streptococcus spp. grup B sau bacterii Gram-negative precum Klebsiella pneumoniae(8). Un agent patogen din ce în ce mai des implicat în etiologia osteomielitei acute la copil este Kingella kingae, bacterie care face parte din flora comensală a orofaringelui şi poate provoca infecţii la copiii între 6 luni şi 4 ani, fiind în schimb destul de dificil de izolat(9).
Probabilitatea de a depista agentul etiologic al osteoartritei la examenul direct sau cultură variază de la 29% la 76%(10,11). Calea de diseminare a osteomielitei neonatale este în majoritatea cazurilor primară, datorată circulaţiei sangvine încetinite la nivelul capilarelor metafizare, sau secundară, prin extensie de la un focar infecţios adiacent ori prin inoculare directă în cazul intervenţiilor chirurgicale ortopedice sau al fracturilor deschise. Factorii de risc neonatal ai osteoartritelor septice sunt aceiaşi cu ai bacteriemiei neonatale, respectiv proceduri invazive, precum cateterizarea arterei ombilicale, prematuritatea, sindromul de detresă respiratorie(7). Niciun asemenea factor de risc nu a fost identificat la cazul prezentat, mecanismul de răspândire al infecţiei fiind cel mai probabil primar, hematogen.
În ceea ce priveşte factorii de prognostic, există controverse în literatura de specialitate asupra vârstei de debut sau a întârzierii tratamentului. Majoritatea studiilor demonstrează că prognosticul cel mai prost apare la nou-născuţi, dar este în strânsă legătură şi cu întârzierea de diagnostic şi tratament(12). Chen şi colaboratorii au demonstrat că, dacă trece un interval de timp egal între diagnostic şi tratament, nu va exista nicio diferenţă în evoluţia finală la nou-născuţi şi copiii mai mari(11). Din păcate, nu există în literatura de specialitate prea multe studii asupra sechelelor pe termen lung după osteomielita acută, Trobs şi colaboratorii raportând 16,9% pacienţi cu sechele într-un studiu în care au fost incluşi nou-născuţi şi pacienţi cu osteomielită cronică(13).
Factorii de prognostic negativ pentru apariţia sechelelor sunt: vârsta sub un an, afectarea epifizelor, prezenţa febrei care nu cedează la tratament în primele cinci zile(13). Alţi autori demonstrează faptul că evoluţia pe termen lung a pacienţilor cu artrită septică şi hemoculturi pozitive este mai dificilă şi este soldată mai des cu sechele decât a pacienţilor cu hemoculturi negative(14). Oricum, recunoaşterea cât mai rapidă a afecţiunii şi instituirea cât mai precoce a tratamentului sunt factori esenţiali în prevenirea unei evoluţii nefavorabile şi apariţia de sechele pe termen lung. Dintre sechelele osteoarticulare, cele mai frecvente sunt necroza avasculară a epifizelor, inegalitatea de membre şi fracturile pe fond patologic, aceste probleme apărând în strânsă şi directă corelaţie cu severitatea şi durata simptomelor, perioada de nou-născut, afectarea articulaţiei şoldului, infecţia cu Staphylococcus aureus meticilino-rezistent şi întârzierea antibioterapiei adecvate(15).
La nou-născuţii cu osteoartrită, simptomatologia de debut diferă mult de cea a copiilor de vârstă mai mare, fiind nespecifică şi existând posibilitatea întârzierii diagnosticului. La început pot apărea simptome vagi, precum iritabilitate şi refuzul alimentaţiei, iar singurele semne pot fi tumefacţia şi eritemul la nivelul zonei infectate, fără nicio manifestare sistemică a sepsisului(8). Totuşi, afectarea multifocală este comună la nou-născuţii cu osteoartrită septică, la fel ca în cazul prezentat.
Diagnosticul de osteoartrită neonatală este confirmat pe baza simptomatologiei şi semnelor de infecţie osteoarticulară, a prezenţei hemoculturilor pozitive sau a culturilor din aspiratul purulent şi pe baza radiografiilor seriate. Leucocitoza şi VSH-ul sunt parametri nespecifici(7,16), dar creşterea valorii proteinei C reactive împreună cu creşterea VSH-ului aduc o sensibilitate de 98% în depistarea unei infecţii osteoarticulare(17). De asemenea, semnele distrucţiei osoase pe radiografie pot să nu fie vizibile în primele 7-14 zile de la debutul simptomatologiei şi de aceea simpla radiografie poate fi uneori insuficientă. Scintigrafia osoasă cu radionuclizi sau radioizotopi este o metodă de diagnostic mai sensibilă în primele faze de evoluţie, deşi la nou-născuţi s-au înregistrat rezultate fals pozitive sau fals negative la scintigrafie(18). Ecografia poate fi uneori utilă în identificarea colecţiei purulente subperiostice sau a unui abces, dar semnele pot fi nespecifice, existând doar puţine articole care să susţină folosirea ultrasonografiei în depistarea precoce a osteoartritei. În schimb, computer-tomografia şi RMN-ul sunt foarte utile în depistarea precoce a afectării osoase, RMN-ul având o sensibilitate şi o specificitate mai mare în delimitarea extinderii infecţiei la nivel osos şi al ţesuturilor moi(18) şi, de asemenea, poate depista precoce afectarea plăcii de creştere osoasă.
Scopul tratamentului este eradicarea infecţiei osoase şi intraarticulare, iniţiată cât mai repede posibil. Acesta include antibioterapie cu spectru larg, care să acopere şi Staphylococcus aureus meticilino-rezistent, imobilizarea extremităţii afectate, managementul durerii şi intervenţie chirurgicală(19). Intervenţia chirurgicală are ca scop evacuarea colecţiei purulente, recoltarea de probe biologice pentru antibiogramă, lavajul articular pentru reducerea încărcăturii bacteriene, eventuala îndepărtare a sechestrelor osoase demineralizate şi curăţarea ţesuturilor moi adiacente(20). Antibioterapia va fi administrată intravenos 2-3 săptămâni şi continuată oral până la vindecarea clinică şi normalizarea probelor inflamatorii, durata antibioterapiei variind în funcţie de severitatea leziunilor şi eventualele complicaţii. În plus faţă de antibioterapie, administrarea intravenoasă de dexametazonă câteva zile s-a demonstrat că îmbunătăţeşte mai repede starea clinică a pacientului, scade durata febrei, ajută la o scădere mai rapidă a nivelului CRP-ului, scade durata administrării parenterale a antibioticului şi contribuie la scăderea duratei de spitalizare(21).
Ulterior, pentru tratamentul eventualelor sechele, metoda Ilizarov de distracţie a calusului osos şi de transport osos segmentar s-a dovedit a fi o nouă şi revoluţionară metodă de tratament al scurtărilor de membre, al deviaţiilor axiale şi al sechelelor după osteomielită(22,23). Dezavantajele majore ale metodei Ilizarov sunt rata relativ ridicată a complicaţiilor şi durata mare a necesităţii de a purta fixatorul extern, care poate fi greu tolerat de către pacienţi, necesitând consilierea psihologică a pacientului şi a familiei.
Concluzii
Osteoartrita neonatală, deşi o afecţiune relativ rară, este o urgenţă chirurgicală şi trebuie inclusă în diagnosticul diferenţial al nou-născuţilor cu tumefacţii ale ţesuturilor moi sau cu semne şi simptome nespecifice de bacteriemie. Studiile imagistice împreună cu hemocultura sau cultura din aspiratul purulent sunt teste diagnostice utile pentru diagnosticul de certitudine. Pentru a evita întârzierea tratamentului adecvat, Staphylococcus aureus meticilino-rezistent trebuie să fie inclus în spectrul de acoperire al antibioterapiei, chiar şi la nou-născuţii fără factori de risc. Odată eradicată infecţia acută, ortopedul pediatru trebuie să informeze familia asupra posibilelor sechele osteoarticulare care vor necesita urmărire periodică şi numeroase investigaţii pentru stabilirea tratamentului ortopedic adecvat.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Gillespie R. Septic arthritis of childhood. Clinc Orthop Relat Res. 1973;(96): 152 – 159.
- Christiansen P, Frederiksen B, Glazowski MJ, Scanevius M, Knudsen FU. Acute hematogenous osteomyelitis and prulent arthritis in childhood. A 10-year study from the county of Copenhagen with a follow-up. Ugeskr Laeger. 2002;164: 4177 – 4181.
- Goergen ED, McEvoy A, Watson M, Barret JR. Acute osteomyelitis and septic arthritis in children. J Paediatr Child Health. 2005;41: 59 – 62.
- Blyth MJ, Kincaid R, Craigen MA, Bennet GC. The changing epidemiology of acute and subacute haematogenous osteomyelitis in children. J Bone Joint Surg Br. 2001;83 (1): 99- 102.
- Malcius D, Trumpulyte G, Barauskas V, Kilda A. Two decades of acute hematogenous osteomyelitis in children: are there any changes? Pediatr Surg In. 2005;21(5): 356-359.
- Asmar BI. Osteomyelitis in the neonate. Infect Dis Clin North Am. 1992;6: 117-132.
- Frederiksen H, Christiansen P, Knudsen FU. Acute osteomyelitis and septic arthritis in the neonate, risk factors and outcome. Eur J Pediatr. 1993;152: 577-580.
- McPherson DM. Osteomyelitis in the neonate. Neonatal Netw. 2002;21: 9-22.
- Yagupsky P, Ben-Ami Y, Trefler R, Porat N. Outbreaks of invasive Kingella kingae infections in closed communities. J. Pediatr. 2016;169, 135–139.e1.
- Timsit S, Pennier S, Glorion C, Cheron G. Acute osteomylitis and septic arthritis in childhood; one-year experience. Arch pediatric. 2005;12: 16 – 22.
- Chen CE, Ko JY, Li CC, Wang CJ. Acute septic arthritis of the hip joint in infancy and childhood. Arch Orthop Trauma Surg. 2005;121: 521 – 526.
- Kariminasab MH, Shayesteh Azar M, Sajjadi Saravi M. Surgical intervention for treatment of septic arthritis in infancy and childhood. Archives of Iranian Medicine. 2009;12(4): 409 – 411.
- Trobs R, Moritz R, Buhligen U, Bennek J, Handrick W, Hormann D, Meier T. Changing pattern of osteomyelitis in infants and children. Pediatr Surg Int. 1999;15(5-6): 363-372.
- Chang WS, Chiu NC, Chi H, Li WC, Huang FY. Comparison of the characteristics of culture-negative versus culture-positive septic arthritis in children. J Microbiol Immunol Infect. 2005;38(3): 189-193.
- Sukswai P, Kovitvanitcha D, Thumkunanon V, Chotpitayasunondh T, Sangtawesin V, Jeerathanyasakun Y. Acute hematogenous osteomyelitis and septic arthritis in children: clinical characteristics and outcomes study. J Med Assoc Thai. 2011 Aug;94 Suppl 3:S209-16.
- Paakkonen M, Kallio MJ, Kallio PE, Peltola H. C-reactive protein versus erythrocyte sedimentation rate, white blood cell count and alkaline phosphatase in diagnosing bacteraemia in bone and joint infections. J Paediatr Child Health. 2013;49:E189-E192.
- Paakkonen M, Kallio MJ, Kallio PE, Peltola H. Sensitivity of erythrocyte sedimentation rate and C-reactive protein in childhood bone and joint infections. Clin Orthop Relat Res. 2010;468:861-866.
- Jaramillo D, Treves ST, Kasser JR et al. Osteomyelitis and septic arthritis in children: appropriate use of imaging to guide treatment. Am J Roentgenol. 1995;165: 399-403.
- Korakaki E, Aligizakis A, Manoura A et al. Methicillin-resistant Staphylococcus aureus osteomyelitis and septic arthritis in neonates: diagnosis and management. Jpn J Infect Dis. 2007;60 (2-3): 129-131.
- Thompson RM, Gourineni P. Arthroscopic treatment of septic arthritis in very young children. J. Pediatr. Orthop. 2015.
- Fogel I, Amir J, Bar-On E, Harel L. Dexamethasone therapy for septic arthritis in children. Pediatrics. 2015;136, e776–e782.
- Ilizarov GA. Clinical application of tension-stress effect for limb lengthening. Clin Orthop Relat Res. 1990;250: 8-26.
- Ali F, Saleh M. Treatment of distal femoral nonunions by external fixation with simutaneous length and aligment correction. Injury. 2002;33: 127-134.
