Atrezia de căi biliare – management clinic şi chirurgical (prezentare de caz)
Biliary atresia – clinical and surgical management (case study)
Abstract
Biliary atresia is characterized by the obliteration or discontinuity of the extrahepatic or intrahepatic biliary system, resulting in the obstruction of bile flow, the disorder representing the most common surgically treatable cause of cholestasis encountered during the newborn period. Recent studies show that biliary atresia is the most common hepatobiliary malformation with manifestations in the neonatal period, characterized by a progressive inflammatory lesion, which suggests a role of infectious and/or toxic agents causing bile duct obliteration. No single etiologic factor has been identified, but infectious agents seem to be the most plausible candidates, particularly in the isolated (neonatal) form of atresia. Prior to the development of liver transplantation as a therapeutic option for children with end-stage liver disease, the long-term survival rate for infants with biliary atresia following portoenterostomy was 47-60% at 5 years and 25-35% at 10 years. Extrahepatic biliary atresia is more common in females than in males. Biliary atresia is a disorder unique to the neonatal period. Once biliary atresia is suspected, surgical intervention is the only option available for a definitive diagnosis (intraoperative cholangiogram) and therapy (Kasai portoenterostomy).Keywords
cholestasisKasaineonatalportoenterostomyRezumat
Atrezia biliară se caracterizează prin obturarea ori discontinuitatea sistemului biliar extrahepatic sau intrahepatic, ducând la obstrucţia fluxului biliar, reprezentând cea mai frecventă cauză tratabilă chirurgical de colestază întâlnită la nou-născuţi. Studiile recente o clasează ca fiind cea mai frecventă malformaţie hepato-biliară cu manifestări în perioada neonatală, caracterizată printr-o leziune progresivă inflamatorie, care sugerează rolul agenţiilor infecţioşi şi/sau toxici care cauzează obstrucţia ductului biliar. Nu există un singur factor etiologic cauzator al atreziei de căi biliare, însă agenţii infecţioşi par a fi cei mai plauzibili candidaţi, în special în forma izolată (neonatală) de atrezie. Înainte de dezvoltarea transplantului hepatic ca opţiune terapeutică pentru copiii cu boală hepatică în stadiu terminal, rata de supravieţuire pe termen lung pentru sugarii cu atrezie biliară după portoenterostomie a fost de 47-60% la 5 ani şi de 25-35% la 10 ani. Atrezia biliară extrahepatică este mai frecventă la sexul feminin decât la sexul masculin, reprezentând o tulburare unică pentru perioada neonatală. Odată ce se suspectează atrezia biliară, intervenţia chirurgicală este singura modalitate disponibilă pentru un diagnostic definitiv (cholangiograma intraoperatorie) şi terapie (portoenterostomie Kasai).Cuvinte Cheie
colestazăKasaineonatalportoenterostomiePacientul D.C.Ş., în vârstă de 3 luni şi două săptămâni, din mediul rural, judeţul Tulcea, se internează la Spitalul Clinic de Urgenţă pentru Copii „Sf. Maria” din Iaşi, în cursul lunii decembrie 2017, prin transfer de la Spitalul Clinic de Urgenţă pentru Copii „Sf. Ioan” din Galaţi, cu avizul prof. dr. Aprodu, cu suspiciunea de atrezie de căi biliare, ridicată de angio-IRM-ul efectuat la 8.12.2017 în cadrul Spitalului „Sf. Ioan”, Galaţi, care a relevat lipsa de vizualizare a colecistului şi a căilor biliare, ficat cu diametrul A-P 91 mm, splina cu diametrul A-P 60 mm.
Din antecedentele heredo-familiale se remarcă faptul că mama pacientului este în vârstă de 30 de ani, iar tatăl este în vârstă de 45 de ani. Ambii părinţi sunt declarativ sănătoşi, negând bolile infecto-contagioase, precum şi existenţa bolilor cronice. Pacientul mai are doi fraţi mai mari, în vârstă de 17 ani, respectiv 12 ani, precum şi două surori mai mari, în vârstă de 11 ani, respectiv 2 ani şi 3 luni. Dintre aceştia, sora de 11 ani se află în evidenţă cu epilepsie şi malformaţie cardiacă congenitală.
Antecedentele personale fiziologice pun în evidenţă faptul că pacientul este al cincilea copil născut al cuplului prin naştere naturală. Declarativ, la vârsta gestaţională de 12 săptămâni a avut loc o iminenţă de avort, în pofida faptului că sarcina a fost dispensarizată clinic, biologic şi anamnestic lunar.
Particular este faptul că pacientul este un nou-născut prematur, la vârsta gestaţională de 28 de săptămâni, având o greutate la naştere de 2100 de grame şi cu un scor APGAR de 9. Copilul a fost alimentat natural o săptămână de la momentul naşterii, apoi a fost alimentat artificial utilizându-se formula de lapte NAN 1. Profilaxia rahitismului s-a realizat, iar imunoprofilaxia a fost efectuată doar în maternitate. De asemenea, din cadrul antecedentelor personale fiziologice se evidenţiază prezenţa unui icter neonatal prelungit, care a debutat în cea de-a treia zi de viaţă.
Antecedentele personale patologice sunt nesemnificative, cu excepţia afecţiunii curente, care va fi expusă în cele ce urmează.
Referitor la condiţiile de viaţă şi mediu, precizăm că acestea sunt precare, prin prisma faptului că familia locuieşte la casă, şase persoane în trei camere, în mediul rural.
Examenul clinic la internare pune în evidenţă un sugar suferind de malnutriţie proteino-energetică de grad II, având un indice ponderal de 0,77, afebril, cu o stare generală satisfăcătoare.
Faciesul copilului avea un aspect normal, însă la nivelul tegumentelor şi mucoaselor se remarcă icter verdinic intens, acest aspect constituind şi motivul internării.
Examenul clinic vizând aparatul respirator a fost normal la internare. De asemenea, examenul aparatului cardiovascular nu a pus în evidenţă elemente patologice.
La examinarea aparatului digestiv s-a obiectivat aspectul normal al cavităţii bucale, hepatomegalie exprimată prin ficat la 7 cm sub rebordul costal, cu margine rotunjită şi consistenţă crescută, splină nepalpabilă, urine hipercrome şi scaune progresiv acolice. Nu au existat modificări la nivelul aparatului genito-urinar. Copilul nu prezenta semne de iritaţie meningeană, iar dezvoltarea psihomotorie era corespunzătoare vârstei.
Investigaţiile de laborator au pus în evidenţă existenţa unui sindrom anemic pe seama valorii HGB de 10,2 g/dl (normal: 9,4-13 g/dl), MCV 81,6 fL (normal: 84-106 fL), trombocitoză cu valori de 470 x103/mmc (normal: 150-400 x103/mmc), precum şi existenţa unui sindrom inflamator pe seama unui VSH de 18 mm/h (normal: 0-12 mm/h).
Obiectivarea sindromului de hepatocitoliză exprimat prin valori ale TGP de patru ori peste limita normală şi ale TGO de cinci ori peste limita normală au impus investigarea unei etiologii infecţioase prin intermediul AgHBs, Ac anti-HCV, Ac anti-Toxoplasma gondii, care aveau valori negative, însă se aflau în lucru la momentul bilanţului biologic, Ac anti-CMV IgM, precum şi Ac anti-CMV IgG.
În cadrul aceluiaşi bilanţ biologic s-a obiectivat existenţa unui sindrom colestatic, exprimat prin valoarea bilirubinei totale de opt ori peste limita normală, cu predominanţa bilirubinei directe de opt ori peste limita normală, valori ale LDH 646 U/L (normal: 300-600 U/L) şi ale FA 2037 U/l (normal: 40-600 U/l).
Ecografia abdominală care s-a realizat în contextul algoritmului de diagnostic a relevat existenţa unui ficat de dimensiuni normale, cu reflectivitate normală şi structură omogenă, absenţa congenitală a colecistului, existenţa unei vene porte permeabile, nedilatate, precum şi imposibilitatea vizualizării căilor biliare principale şi a celor intrahepatice.
De asemenea, acelaşi examen a relevat prezenţa splinei de dimensiuni în limite normale, cu structură omogenă, vezica urinară fiind în repleţie minimă şi normală ecografic la momentul investigaţiei.
În urma argumentelor anamnestice, coroborate cu datele clinice, biologice şi paraclinice, s-a stabilit diagnosticul de: atrezie de căi biliare extrahepatice.
Diagnosticul localizării extrahepatice a fost susţinut de argumentele anamnestice, precum starea generală bună a pacientului, şi nu alterată, cum se regăseşte în localizarea intrahepatică, debutul precoce al icterului cu accentuare progresivă, în antiteză cu debutul tardiv al icterului care asociază caracter fluctuant în localizarea intrahepatică.
Existenţa scaunelor acolice, a urinelor hipercrome, a hepatomegaliei dure, precum şi absenţa unei patologii din aceeaşi sferă de interes în cadrul antecedentelor heredo-familiale, toate aceste argumente au susţinut diagnosticul de atrezie de căi biliare extrahepatice, patologie pentru care, la 20.12.2017, se intervine chirurgical şi se practică laparotomie subcostală dreaptă, biopsie hepatică, portoenterostomie – procedeul Kasai şi drenaj subhepatic cu un tub.
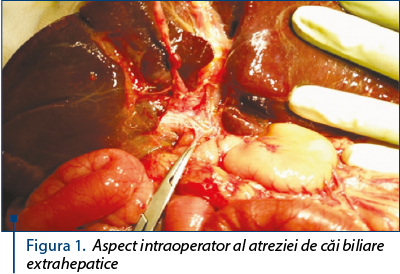
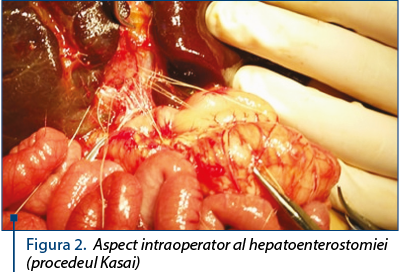
Intervenţia chirurgicală a fost realizată de prof. dr. Aprodu, dr. Nedelcu şi de dr. Hanganu, la 20.12.2017.
Examenul histopatologic al piesei biopsice prelevate în cursul intervenţiei chirurgicale a pus în evidenţă prezenţa unor vestigii de colecist, existenţa unei plăci portobiliare în constituire prin atrezie de căi biliare extrahepatice şi a cirozei biliare în constituire, de asemenea, prin atrezie de căi biliare extrahepatice şi modificări corespunzătoare unei duodenite cronice uşoare, nespecifice.

Evoluţia postoperatorie a fost favorabilă, fără complicaţii chirurgicale, cu reluarea fluxului biliar, dar menţinerea sindromului anemic, a sindromului colestatic exprimat pe seama valorii bilirubinei totale de şase ori peste limita normală, cu predominanţa bilirubinei directe de şase ori peste limita normală şi valori ale G-GT 689 U/L (normal: 7-55 U/L).
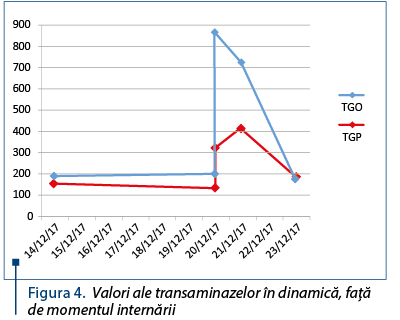
În cadrul bilanţului biologic efectuat postoperatoriu s-a evidenţiat prezenţa sindromului de hepatocitoliză, cu valori semnificativ crescute faţă de momentul internării, respectiv TGP de 11 ori peste limita normală şi TGO de 20 de ori peste limita normală. La acel moment s-a obiectivat şi existenţa unei infecţii acute cu CMV susţinute de valori pozitive ale Ac anti CMV IgM şi de valori ale Ac anti-CMV IgG de 1,5378 UI/ml (normal: 0 UI/ml).
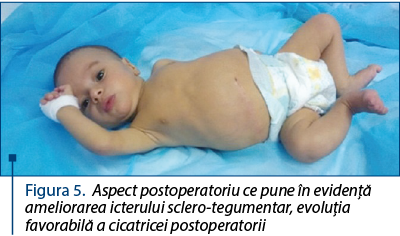
După realizarea intervenţiei chirurgicale, pacientul a fost transferat la Clinica II Pediatrie, cu avizul prof. dr. Moraru, în vederea continuării tratamentului. După transferul la Clinica Pediatrie II, s-au stabilit următoarele diagnostice pozitive:
- Atrezie de căi biliare extrahepatice, operată
- Ciroză în constituire prin atrezie de căi biliare extrahepatice, operată
- Hepatită acută cu CMV
- Malnutriţie proteino-energetică de grad II.
Diagnosticul diferenţial al atreziei de căi biliare extrahepatice s-a realizat, într-o primă instanţă, cu celelalte cauze posibile de localizare extrahepatică, precum:
- Stenoze de ducte biliare, perforaţii spontane ale ductelor biliare, joncţiune anormală coledoco-pancreatico-ductală, formaţiuni neoplazice, prezenţa calculilor, patologii care au fost excluse pe seama investigaţiilor imagistice – angio-IRM-ul realizat la Galaţi şi ecografia abdominală, care au susţinut diagnosticul de atrezie CBEH.
- Hepatita neonatală a fost exclusă în urma argumentelor anamnestice, clinice şi în urma investigaţiilor imagistice. Aceasta a reprezentat principala entitate cu care s-a realizat diagnosticul diferenţial.
Pe parcursul internării, sugarul a primit Ursofalk, antibioterapie în vederea profilaxiei colangitei, cunoscută ca fiind cea mai redutabilă complicaţie a tratamentului chirurgical, suplimentare a dietei cu trigliceride cu lanţ mediu prin intermediul unei formule caracteristice de lapte – Nutricia Monogen® – în vederea combaterii malnutriţiei şi a malabsorbţiei.
Tratamentul recomandat la externare:
- Se interzice diversificarea alimentaţiei până la vârsta de 6 luni.
- Ursofalk® 20 mg/kgc/zi, în două prize, până la revenirea la control.
- Liv 52®, 5 ml/zi, până la revenirea la control.
- Tratament cu Vigantol® 2 picături pe zi, direct în cavitatea bucală, zilnic, până la 2 ani.
- Imunoprofilaxie conform schemei naţionale.
- Va fi ferit de colectivităţi şi va reveni la control peste o lună, pentru a continua tratamentul.
- Va fi luat în evidenţa specială a medicului de familie, care îl va urmări în mod particular.
Prognosticul este discutabil, marcat de riscul necesităţii de a realiza transplantul hepatic. Evoluţia pacienţilor trataţi prin portoenterostomie anterior vârstei de 2 luni este superioară evoluţiei pacienţilor la care intervenţia a fost întârziată. De reţinut este faptul că atrezia biliară este de departe cel mai des întâlnită indicaţie de transplant hepatic la copii, reprezentând 50-75% din totalul transplanturilor realizate.
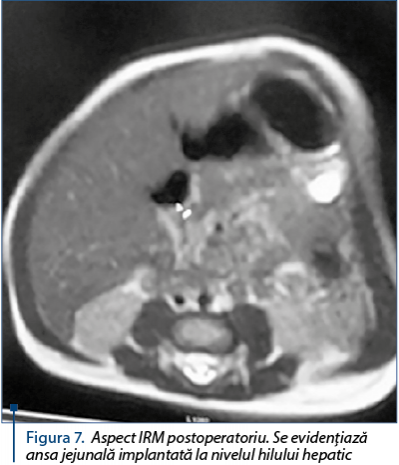
Particularitatea cazului constă în asocierea sindromului de hepatocitoliză încă de la internare şi obiectivarea etiologiei infecţioase post-chirurgical. Evoluţia postoperatorie a fost bună, cu reluarea fluxului biliar, în pofida vârstei pacientului la care s-a realizat intervenţia, care în situaţia prezentă a fost de 2 luni şi 3 săptămâni, aceasta fiind asociată cu un drenaj biliar post-enterostomie în proporţie de 40-50%, spre deosebire de 70-80%, valori ale drenajului biliar postoperatoriu obţinut, dacă intervenţia se realizează în mai puţin de 60 de zile de viaţă.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Ohi R. Obituary: Morio Kasai, MD, 1922–2008. J Pediatr Surg. 2009;44:481–482.
- Fisher JC, Hardy MA, Widmann WD. Robert E. Gross. The Heart of a Surgeon Current Surgery. 2005;62(5):495–499.
- Moore F. Metabolic Care of the Surgical Patient. Philadelphia, PA: W. B. Saunders. 1959.
- Khalil BA, Perera MT, Mirza DF. Clinical practice: Management of biliary atresia. Eur J Pediatr. 2010;169:395–402.
- Ohi R. A History of the Kasai Operation: Hepatic Portoenterostomy for Biliary Atresia. World J Surg. 1988;12:871–874.
- Kasai M, Suzuki M. A new operation for non-correctable biliary atresia: hepatic portoenterostomy. Shujutsu. 1959;13:733–739.
