Relaţia dintre trăsăturile de personalitate şi tulburările instinctului alimentar
The relation between personality traits an eating disorder
Abstract
The management of patients diagnosed with personality disorders represents a challenge for any clinician, regardless of experience, especially when they have other comorbid psychiatric disorders. The major depression –borderline personality disorder – bulimia nervosa comorbidity constitutes a complex clinical presentation, with heterogeneous psychiatric manifestations, which require immediate therapeutic intervention, in order to prevent the risk of suicide or other complications. This paper presents the case of an 18-year-old patient, who was admitted to our unit for depressive symptoms with severe intensity, alongside suicidal ideation, behavioral difficulties, self-harm and an eating disorder.
Keywords
depressionborderline personality disorderbulimia nervosaRezumat
Pacienţii cu tulburări de personalitate reprezintă o provocare pentru orice clinician, indiferent de experienţă, mai ales când aceştia prezintă şi alte afecţiuni psihiatrice. Comorbiditatea depresie – tulburare de personalitate de tip borderline – bulimie nervoasă întruneşte un tablou clinic complex, cu manifestări psihiatrice eterogene, care necesită intervenţie terapeutică imediată, pentru a preveni riscul de suicid sau alte complicaţii. Această lucrare prezintă cazul unei paciente de 18 ani care se internează în unitatea noastră cu o simptomatologie depresivă de intensitate severă, ideaţie autolitică, tulburări de comportament, autovătămare şi tulburări ale instinctului alimentar.Cuvinte Cheie
depresietulburare de personalitate tip borderlinebulimie nervoasăIntroducere
Tulburarea de personalitate de tip borderline (TPB) beneficiază de o atenţie suplimentară din partea clinicienilor, deoarece este foarte frecvent întâlnită în practica clinică şi este considerată o tulburare cu un risc de a comite suicid cu 50% mai mare faţă de populaţia generală(1). Se caracterizează printr-o instabilitate emoţională, alături de care pot să apară modificări ale imaginii despre sine, ale preferinţelor sexuale, dar şi acte de autovătămare. De asemenea, TPB se asociază frecvent cu tulburări depresive, anxioase sau cu utilizare nocivă de substanţe, ceea ce agravează prognosticul bolii, reduce funcţionarea socială şi creşte riscul suicidului(2,3). Comorbiditatea TPB şi bulimie nervoasă (BN) prezintă o variabilitate destul de mare în literatură, între 2% şi 54%, fiind totuşi considerată una frecventă(4,5,6). În plus, s-a observat că cea mai comună tulburare de personalitate la pacienţii cu BN este TPB, cu o prevalenţă de 28%, fiind urmată de tulburarea de personalitate anancastă(6,7). În urma observaţiilor făcute pe sexe, s-a constatat că femeile cu TPB sunt predispuse la tulburări ale instinctului alimentar, ale dispoziţiei afective şi la anxietate, în timp ce bărbaţii cu TPB asociază mai frecvent abuz de substanţe(8).
Cazul prezentat descrie un tablou clinic complex, apărut la o pacientă de 18 ani, aflată la primul contact cu serviciile de psihiatrie, în contextul unei simptomatologii de model depresiv, însoţită de autovătămare, ideaţie autolitică, tulburări de comportament, ale instinctului alimentar şi ale ritmului nictemeral. Menţionăm ca întreaga simptomatologie s-a grefat pe o structură particulară de personalitate de tip borderline.
Prezentare de caz
Pacienta M.R.M., în vârstă de 18 ani şi 7 luni, domiciliată în mediul urban, necăsătorită, elevă în clasa a XII‑a, se prezintă în clinica noastră, din proprie iniţiativă, însoţită de părinţi, pentru un tablou psihopatologic dominat de dispoziţie depresivă, anhedonie, idei autolitice, idei de vinovăţie, anxietate, autovătămare prin tăieri repetate cu obiecte ascuţite (cuţit, lamă, pietre etc.) şi arsuri cu ţigara, la nivelul zonei suprasternale, a abdomenului, a braţelor, a antebraţelor, a coapselor şi a gambelor, toleranţă scăzută la frustrare, stimă de sine scăzută, apetit alimentar diminuat, tulburări mnezico-prosexice, tulburări mixte de somn.
Antecedente heredocolaterale: tatăl – hipertensiune arterială.
Antecedente personale fiziologice: menarha – 13 ani. Cicluri menstruale neregulate.
Antecedente personale patologice: din copilărie – hipoacuzie ureche dreaptă, miopie, hipermetropie. 2017 – gastrită cronică antrală.
Condiţii de viaţă şi muncă: pacienta locuieşte în mediul urban, la casă, împreună cu părinţii şi fratele (15 ani), în condiţii corespunzătoare. Afirmativ, pacienta prezintă relaţii tensionate cu părinţii, cu certuri frecvente, dar fără agresivitate fizică, fapt confirmat şi heteroanamnestic de părinţi. Este elevă în clasa a XII-a şi urmează să susţină examenul de Bacalaureat.
Comportament: pacienta consumă cafea (2/zi), ţigări (10/zi) de aproximativ 6 luni, alcool (2-3 beri şi/sau 200 ml de vodcă săptămânal).
Istoricul bolii: pacienta a intrat în circuitul psihiatric în ianuarie 2019, la nivel de ambulatoriu de specialitate, pentru o patologie de model afectiv, pentru care a urmat tratament cu aripiprazol 5 mg/zi, piracetam şi nicergolină. Anamnestic şi heteroanamnestic (părinţi), am aflat că simptomatologia a debutat în urmă cu doi ani prin tulburări de somn, oscilaţii afective şi tulburări de concentrare de intensitate subclinică. Pe parcursul celor doi ani s-au adăugat la tabloul psihopatologic menţionat următoarele semne şi simptome, care s-au accentuat în ultima lună: comportament impulsiv cu autovătămare (tăieturi, arsuri), tulburări ale comportamentului alimentar (aurorestricţionare alimentară urmată de puseuri de supraalimentare, exerciţii fizice intense, utilizarea laxativelor, vărsături autoinduse, consum de alcool), idei dismorfofobice, dispoziţie depresivă cu anhedonie, idei autolitice şi de vinovăţie.
Exament somatic
IMC = 18,9 (G = 49 kg, Î = 161 cm)
Tegumente: multiple cicatrici la nivelul braţelor şi antebraţelor bilateral, afirmativ, după automutilare prin tăiere cu cutterul, multiple plăci tăiate de aproximativ 7 cm la nivelul abdomenului, coapselor, gambelor, multiple cicatrici rotunde prin ardere cu ţigara, de aproximativ 1-2 cm.
Fără alte modificări semnificative decelabile la momentul examinării.
Examen psihiatric
Pacientă în ţinută de stradă adecvată, cu igienă personală deficitară (afirmativ, refuză să facă duş, ca să nu intre cineva peste ea în duş), câmp actual de conştienţă clar, orientată temporo-spaţial şi situaţional, auto‑ şi allopsihic, contactul psihic se realizează relativ facil, contact vizual păstrat pe întreaga durată a interviului.
Mimică încordată, gestică amplă, tensionată (frământarea mâinilor).
Fără tulburări prosexice obiective, doar afirmativ, hipoprosexie de concentrare şi persistenţă.
Hipomnezie de evocare („Nu-mi aduc aminte de copilărie”).
Idei dismorfofobice („Când mă uit în oglindă, mă văd grasă şi urâtă”).
Flux ideoverbal coerent, idei autolitice („Am încercat să zdrobesc nişte medicamente ca să le iau, dar apoi am renunţat”, „Viaţa mea ar trebui să înceteze”), idei de vinovăţie („Îmi fac toate tăieturile pentru a mă pedepsi, pentru că îi fac pe cei din jur să sufere”, „Tata spune mereu că va pleca de acasă, că nu mai suportă, îl dezamăgesc. Nu ştiu ce să mai fac pentru ca ei să nu mai sufere“), stimă de sine scăzută („Nu prea sunt bună la multe lucruri”).
Dispoziţie anxioasă („Simt o tensiune mereu. După ce mă tai, mă simt eliberată”), dispoziţie depresivă („Sunt tristă în cea mai mare parte a timpului”), toleranţă scăzută la frustrare, cu un comportament abuziv sau automutilant consecutiv, tensiune intrapsihică.
Tulburări de control al impulsului alimentar („Am zile când mă înfometez şi fac multe exerciţii, dar şi zile când mănânc foarte mult. Atunci îmi provoc vomă, iau laxative şi fac multe exerciţii”), automutilare („În fiecare dimineaţă mă duc la baie şi mă tai, pentru ca să pot face faţă cerinţelor de peste zi”, „Mă tai de 52 de ori în fiecare dimineaţă şi seară. Uneori mă ard cu ţigara, dacă nu am cu ce să mă tai”), comportament compulsiv („Când simt că pierd controlul, încep să mă tai”), consum de alcool („De o lună nu mai beau, dar înainte consumam bere şi vodcă, în general singură”), afefobie („Nu suport să fiu atinsă de cineva”).
Tulburări ale instinctului alimentar: bulimie.
Tulburări mixte de somn.
Explorări paraclinice
Examen de laborator: hipoglicemie (72 mg/dl)
EKG: traseu normal, FC = 90 b/min.
Toxicologie: negativ.
Examen psihodiagnostic: persoană cu nevoie de aprobare, agresivitate hipercompensată isteriformă, note impulsive, cu toleranţă scăzută la frustrare, dificultate de a adera la reguli, tendinţă la perseverare cu opoziţie, insecurizare. Nu apar semne clare de depresie în momentul evaluării. Semne izolate de psihoză, fără decompensare în momentul evaluării.
Scale psihometrice
-
Scala PAS cu următoarele modificări semnificative: tulburare de personalitate tip emoţional instabil (borderline) > 9 pct., tip emoţional instabil (impulsiv) > 9 pct., tip schizoid > 9 pct., tip paranoid > 8 pct., tip anxios > 8 pct., tip dissocial > 7 pct.
-
SCL-90 cu indici puternic crescuţi pentru anxietate (scor 3,6), obsesie-compulsie (scor 3,3) şi indici moderat crescuţi pentru senzitivitate (scor 2,9), ostilitate-manie (scor 2,5), somatizare (scor 2,3), psihoticism (scor 2,3), depresie (scor 2,2) şi ideaţie paranoidă (scor 2).
-
HAM-D scor 21.
-
Testul gândirii abstracte fără modificări.
-
Testul arborelui interpretat după Koch pe 3 niveluri: aprecierea imaginii de ansamblu, parametrii desenului şi semnificaţia componentelor desenului.
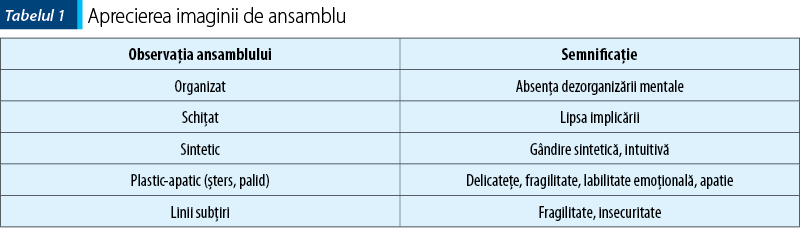
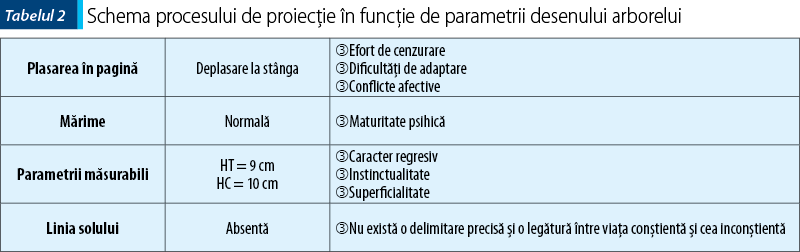
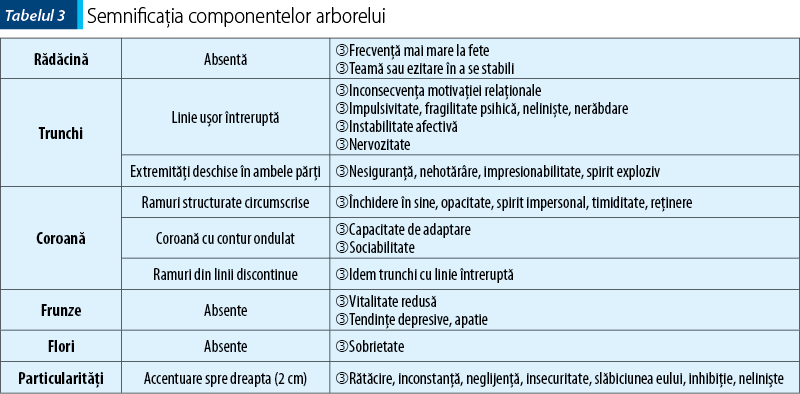
Diagnostic pozitiv
Pe baza anamnezei, a simptomatologiei, a istoricului de boală, a examenului psihic şi a investigaţiilor paraclinice care întrunesc criteriile din ICD-10, se susţin următoarele diagnostice: episod depresiv sever fără simptome psihotice, bulimie nervoasă, agravarea tulburărilor de comportament, tulburare de impulsuri şi obiceiuri.
Susţinerea diagnosticului
-
Episod depresiv sever fără simptome psihotice: tablou psihopatologic de model depresiv prezent, durata simptomatologiei – o lună, absenţa ideilor delirante
-
şi/sau a halucinaţiilor, investigaţii paraclinice (HAM-D).
-
Bulimie nervoasă: pacienta prezintă o preocupare excesivă pentru controlul greutăţii corporale, puseuri de supraalimentare urmate de adoptarea de măsuri extreme pentru a contracara efectele de îngrăşare.
-
Tulburări accentuate de comportament: atitudini şi comportament dizarmonice (impulsivitate), pattern durabil al comportamentului anormal (doi ani), manifestări apărute în perioada adolescenţei, dificultăţi în îndeplinirea sarcinilor la şcoală, imagine despre sine mult diminuată, relaţii intense şi instabile, predominant cu părinţii, autovătămare.
-
Tulburare de impulsuri şi obiceiuri: autovătămare repetată, care nu poate fi controlată (de 52 de ori dimineaţa şi seara).
Diagnostic diferenţial
-
Tulburare organică a dispoziţiei afective: absenţa unei cauzalităţi directe între dispoziţia depresivă şi o suferinţă cerebrală.
-
Tulburare depresivă datorată unui consum de substanţe psihoactive: examen toxicologic negativ.
-
Episod depresiv sever cu simptome psihotice: absenţa ideilor delirante, a halucinaţiilor sau a stuporului depresiv.
-
Episod depresiv moderat: prezenţa a trei simptome tipice şi a altor patru simptome conform ICD-10, idei autolitice.
-
Tulburare afectivă bipolară episod de depresie sever: absenţa unui episod hipomaniacal, maniacal sau afectiv mixt în antecedente.
-
Tulburare schizoafectivă: absenţa suspiciozităţii, a halucinaţiilor, a ideilor delirante, a sindromului de transparenţă-influenţă, a ecoului gândirii sau a inserţiei/furtul gândirii.
-
Tulburare de adaptare cu dispoziţie depresivă: absenţa unei schimbări în viaţa personală sau a unui factor stresant.
-
Anorexie nervoasă: pacienta prezintă un IMC în limite normale.
Tratament
Echipa terapeutică a fost formată din medicul curant, doi medici rezidenţi şi psihologul clinician. Obiectivele principale ale tratamentului au fost ameliorarea simptomatologiei depresive, care ocupa cea mai mare parte a tabloului clinic la prezentare. În plus, hidratarea şi alimentaţia corespunzătoare au fost esenţiale pentru a opri pierderea în greutate şi a preveni un dezechilibru hidroelectrolitic. De asemenea, s-a recomandat un stil de viaţă echilibrat, care cuprinde o alimentaţie adaptată nevoilor vârstei şi IMC-ului, exerciţii fizice de intensitate moderată, evitarea consumului de alcool, tutun, a substanţelor psihoactive şi în special purgative/laxative, psihoigienă, igiena somnului, psihoterapie, mindfullness.
Tratamentul farmacologic a constat în: quetiapină 50 mg/zi, cu creşterea treptată până la 400 mg/zi, sertralină 25 mg/zi, cu creşterea dozei până la 100 mg/zi, carbamazepină 600 mg/zi, bromazepam 6 mg/zi, cu scăderea treptată până la eliminarea din schema terapeutică, Tetatox® o fiolă i.m.
De asemenea, pacienta a beneficiat de psihoterapie suportivă din partea personalului medical şi de consiliere psihologică oferită de psihologul clinician.
Evoluţia bolii
În perioada internării, evoluţia a fost favorabilă, pacienta fiind compliantă şi aderentă la planul terapeutic. S-a obţinut o ameliorare semnificativă a tabloului clinic de model depresiv prezent la internare, dar cu persistenţa tulburărilor de comportament asociate personalităţii.
Prognosticul bolii
Pe termen lung, prognosticul este unul complicat, eterogen, interacţiunea depresie–TPB–BN fiind una complexă. În literatură s-a observat că pacienţii care asociază BN şi TPB prezintă utilizare mai frecventă a laxativelor/diureticelor, comorbidităţi psihiatrice mai numeroase, comportamente autolitice/de autovătămare mai frecvente şi internări mai multe, în comparaţie cu pacienţii cu BN, dar fără TPB(9). Totuşi remisiunea la 10 ani a BN la pacienţii care prezintă TPB variază între 74% şi 90%, iar recurenţa la 8 ani este <30%. Cu toate acestea, migrarea către alte tulburări ale instinctului alimentar este comună(10). Totuşi, dintre toate tulburările de personalitate, cea de tip borderline a fost asociată cu cel mai nefavorabil prognostic în rândul pacienţilor cu orice tip de tulburare a instinctului alimentar.
Factori de prognostic pozitiv: complianţă terapeutică adecvată, suport social, absenţa consumului de substanţe psihoactive.
Factori de prognostic negativ: suport familial inadecvat, comorbiditatea depresie–TPB–BN, debut precoce.
Particularitatea cazului
Suprapunerea unui episod depresiv sever fără simptome psihotice, cu agravarea unor trăsături de personalitate de tip borderline şi BN, la o pacientă de 18 ani, fără antecedente psihiatrice.
Coexistenţa unor trăsături de personalitate de tip borderline (cluster B) cu cele de tip anancast (cluster C).
Cu toate că nu este întrunit criteriul de vârstă pentru a stabili diagnosticul de TP de tip borderline, sunt îndeplinite toate criteriile pentru încadrarea în acest diagnostic.
Discuţie şi concluzii
Apariţia depresiei şi a tulburărilor de instinct alimentar în rândul pacienţilor cu structură de personalitate de tip borderline este documentată în literatura de specialitate. Întrebarea care se pune este dacă structura de personalitate reprezintă o cauză sau o consecinţă a tulburării instinctului alimentar. Pierderile în greutate şi malnutriţia, în mod particular în copilărie, pot să conducă la dezvoltarea unor comportamente care mimează trăsături ale unor tulburări de personalitate. De asemenea, obsesia pentru alimente şi puseurile de supraalimentare pot să evidenţieze sau, din contră, să fie factori declanşatori pentru o tulburare de personalitate preexistentă. În mod particular, impulsivitatea caracteristică TPB poate fi evidenţiată în perioadele de puseuri supraalimentare, urmate de utilizarea laxativelor, care la rândul lor se încadrează la comportament de autovătămare. Astfel, o TPB preexistentă se poate manifesta printr-o tulburare impulsivă a instinctului alimentar. Studii longitudinale suplimentare vor fi necesare pentru a putea înţelege mai bine interacţiunea dintre aceste patologii şi pentru a formula ghiduri terapeutice mai clare care să se adreseze mai bine nevoilor pacienţilor, îmbunătăţind astfel managementul clinic al cazurilor(6,7).
Conflict de interese: Nu există un conflict de interes de raportat.
Bibliografie
- Goodman M, Hazlett EA, Avedon JB, Siever DR. Anterior cingulate volume reduction in adolescents with borderline personality disorder and co-morbid major depression. Journal of Psychiatric Research. 2011; 803-807.
- Leichsenring F, Leibing E, Kruse J, New AS, Leweke F. Borderline personality disorder. Lancet. 2011; 377: 74–84.
- Baer RA, Sauer SE. Relationships Between Depressive Rumination, Anger Rumination, and Borderline Personality Features. Personality Disorders: Theory, Research, and Treatment. APA. 2011; Vol. 2, No. 2, 142–150.
- Grilo CM. Recent research of relationships among eating disorders and personality disorders. Curr. Psychiatry Rep. 2002; 4:18–24.
- Dyera A, Borgmanna E, Jr, RE, Kleindiensta N. Body image disturbance in patients with borderline personality disorder: Impact of eating disorders and perceived childhood sexual abuse. Elsevier- Body Image. 2013; 10 220– 225.
- Sansone RA, Sansone L A. Personality pathology and its influence on eating disorders. Innov Clin Neurosci. 2012; 8(3):14–18.
- Rosenvinge J, Martinussen M, Ostensen E. The comorbidity of eating disorders and personality disorders: A meta-analytic review of studies published between 1983 and 1998. Eating and Weight Disorders. 2000; 5: 52-61.
- Sansone RA, Sansone LA. Gender Patterns in Borderline Personality Disorder. Innov Clin Neurosci. 2011; 8(5):16–20.
- Wonderlich S, Mitchell JE. The role of personality in the onset of eating disorders and treatment implications. Psychiatric Clinics of North America. 2001; Volume 24, Issue 2. 249-258.
- Zanarini MC, Reichman CA, Frankenburg FR, Reich DB, Fitzmaurice G. The Course of Eating Disorders in Patients with Borderline Personality Disorder: A 10-Year Follow-up Study. International Journal of Eating Disorders, 2010; 43:226–232.
- Lilenfeld LR, Wonderlich S, Riso LP, Crosby R, Mitchell J. Eating disorders and personality: A methodological and empirical review. Clinical Psychology Review. 2006; 26 299– 320.




