Tulburări disociative – baza conceptuală şi încadrarea nosologică în DSM-5 şi ICD-11
Dissociative disorders – basic concepts and modern nosography in DSM-5 and ICD-11
Abstract
The phenomenon of dissociation has been observed since ancient times, but its conceptual description emerged only at the beginning of the twentieth century in the same time with the studies of the hysteria of Pierre Janet and Sigmund Freud at the Salpêtriere Psychiatric Hospital. At present, the concept of dissociation has shifted its significance from the hysteria area and has demonstrated its validity in the sphere of normality, when passively or willingly the individual is detached from the painful experiences of life, as well as in the area of pathology when, after a trauma, there is an interruption of the integration of mental functions by separation of consciousness, memory, self‑perception and reality. The DSM and ICD classification systems have implemented this concept in the form of the „Disociative Disorders“ group. There are several differences in the classification of the components of this diagnostic category in the two systems, but the most, important is the „Conversion Disorder“ situation in „Disorder with Somatic Symptoms and Associated Disorders“ in DSM-5 and its equivalent, „Dissociative Disorder with Neurological Symptoms“ in „Dissociation Disorders“ in ICD-11.Keywords
the concept of dissociationthe DSM and ICD classification systemsconversion disorderdissociativeRezumat
Fenomenul disocierii a fost observat din cele mai vechi timpuri, însă descrierea lui conceptuală a apărut abia la începutul secolului XX, odată cu studiile asupra isteriei ale lui Pierre Janet şi Sigmund Freud de la Spitalul de Psihiatrie din Salpêtriere.În prezent, conceptul de disociere şi-a deplasat semnificaţia din aria isteriei şi şi-a demonstrat validitatea atât în sfera normalităţii, când în mod pasiv sau voit individul se detaşează de experienţele dureroase ale vieţii, cât şi în aria patologiei, când în urma unei traume are loc o întrerupere a integrării funcţiilor mentale prin separarea conştiinţei, memoriei, percepţiei de sine şi a realităţii.
Sistemele de clasificare DSM şi ICD au operaţionalizat acest concept sub forma grupei „Tulburărilor disociative”. Există mai multe diferenţe în clasificarea componentelor acestei categorii diagnostice în cele două sisteme, dar cea mai importantă este situarea „Tulburării de conversie” în cadrul „Tulburării cu simptome somatice şi afecţiuni asociate” în DSM-5 şi echivalenta acesteia, „Tulburarea disociativă cu simptome neurologice” în cadrul „Tulburărilor disociative” în ICD-11.
Cuvinte Cheie
conceptul de disocieresistemele de clasificare DSMICDtulburarea de conversietulburările disociativeExistenţa fenomenelor disociative a fost recunoscută practic în toată istoria omenirii, în mod retrospectiv, iar din consultarea documentelor istorice s-a făcut legătura cu posesiunea de către spirite, care a dominat mult timp gândirea omenirii în ceea ce priveşte determinismul bolilor (Coons PM, 1988). În tradiţia populară, dar şi religioasă, posesiunea de către spirite se caracterizează printr-un comportament anormal, reprezentat de mişcări neobişnuite, violente, tremurături, vorbire anormală, proferarea de blasfemii, persoana fiind sub controlul direct ale unor forţe supranaturale.
Posesiunea de către spirite îşi are originea în începuturile civilizaţiei, pornind din „leagănul omenirii”, Mesopotamia şi Egipt, şi a fost un fenomen prezent în toată lumea. Tratarea maladiilor determinate de aceasta se făcea prin intermediul unor „vindecători ai sufletului”, denumiţi şamani, care printr-o stare de transă intrau într-o relaţie cu spiritul şi încercau să-l controleze (Lewis-Williams D, Downson ET, 1988).
În Grecia antică, în perioada timpurie, se credea că bolile derivă din pedepse divine, fie din cauza supărării zeilor, fie prin posesie demonică, iar vindecarea era un dar de la zeităţi. Rolul vindecătorului era fie să producă o conciliere între persoana bolnavă şi zei, fie să exorcizeze demonii prin rugăciuni sau sacrificii (Kaba R, Sooriakumaran, P, 2007). Mai târziu, după apariţia teoriei umorilor, dezvoltată de Hipocrate, se intervenea prin metode fizice în temple denumite asclepioane. În Roma antică a apărut cultul lui Dionisos, indus de posesiunea voluntară de către zei prin intermediul vinului şi al ritualurilor sexuale, care duceau la o stare asemănătoare nebuniei. A fost nevoie de o suprimare legală ale acestor ritualuri în anul 186 î.H., ca urmare a exceselor (Lewis J, 1995).
În Evul Mediu s-a produs o renaştere a posesiunii demonice care avea la bază antiteza Dumnezeu-diavol. Se credea că bolile psihice sunt determinate de diavol, aşa încât clericii, atât catolici, cât şi protestanţi, erau cei care practicau tehnica exorcizării prin provocarea de durere fizică (Baldwin WJ, 1991). În secolele XV-XVII, ca urmare a credinţelor magice răspândite în rândul populaţiei, s-a instaurat de către Biserică o vânătoare de vrăjitoare, acestea fiind acuzate că şi-au vândut sufletul diavolului şi îl slujesc prin toate acţiunile lor.
În această istorie a credinţelor religioase, unele izvoare din Egiptul antic, respectiv din Grecia antică, au arătat că manifestările comportamentale anormale împreună cu multiplele simptome fizice au fost explicate din perspectiva fizică şi au fost denumite cu termenul de „isterie”, aceasta fiind explicată prin migrarea uterului prin corp şi determinarea simptomelor fizice specifice locului unde acesta se stabilea. În Evul Mediu şi în perioada modernă timpurie a existat o unică teorie conform căreia isteria era subordonată complet fenomenului vrăjitoriei (North CS, 2010).
În 1697, Thomas Sydenham considera isteria mai degrabă o condiţie emoţională decât o afecţiune fizică (Gomes MM, 2014). În secolul al XIX-lea, medicul francez Paul Briquet (1859) a definit isteria în mod operaţional, o afecţiune cronică ce se caracterizează prin prezentarea de simptome medicale multiple neexplicate în multiple organe şi sisteme ale organismului – sindromul Briquet. Aceste simptome includ simptome fizice ale funcţionării organelor, precum şi simptome neurologice ca amnezia, paralizia, anestezia, durerea, spasmele şi convulsiile (Mai FM, 1980). Mai târziu, în secolul al XIX-lea, Jean Martin Charcot, reputat medic neurolog de la Spitalul din Salpêtriere, a constatat că pacientele sale cu isterie prezentau simptome fizice asupra cărora a acţionat prin hipnoză (Alexander FG, 1966). În prezent, ceea ce înainte se numea isterie acum este divizată în tulburări psihice precum „Tulburarea de somatizare”, „Tulburarea de personalitate borderline” şi „Tulburarea de stres posttraumatic” (Howell EF, 2005).
În Spitalul din Salpêtrière, sub autoritatea lui Charcot, şi-a desăvârşit studiile doctorale în medicină Pierre Janet, de formaţie filozof. Acesta a lucrat cu pacientele cu isterie şi a descoperit fenomenul de „automatism psihologic” în 1889. Acesta se referă la disocierea unui grup de idei, gânduri, memorii şi sentimente de axul conştiinţei (subconştient), care funcţionează independent, sub acţiunea unei traume psihologice, influenţând emoţiile sau comportamentul persoanei. Disocierea ar indica, astfel, o a doua conştiinţă care apare în starea de hipnoză, isterie, posesie de către spirite sau în dialogul cu un medium (Nijenhuis ERS, van der Hart O, 2011).
În acelaşi spital a studiat, aproximativ în aceeaşi perioadă, şi Sigmund Freud, student pe atunci, împreună cu mentorul său, Iosef Breuer. Dacă, la început, Freud a împrumutat termenul de „disociere” ca stând la baza teoriei psihanalitice, ulterior el a recurs la termenul de „reprimare”, ca mecanism de apărare implicat în formarea nevrozei (Everest P, 1999).
În teoria psihanalitică clasică, disociaţia intervine în urma unei traume şi este văzută ca un mecanism de apărare, o reprimare a experienţelor foarte dureroase în inconştient. Freud descrie disocierea ca o reprimare motivată de ceva de nesuportat. Astfel, au apărut două teorii în medicina psihosomatică: în modelul freudian, ceea ce a fost reprimat în inconştient va acţiona asupra unor organe într-o manieră simbolică, aşa încât înţelesul simbolic este important în formarea simptomului, în timp ce în modelul lui Janet trauma produce o fragmentare a diferitelor componente ale personalităţii, ceea ce duce la formarea simptomelor (Gottlieb RM, 2003).
Pe lângă rădăcinile istorice relaţionate cu hipnoza şi isteria, conceptul de disociere are, de asemenea, rădăcini şi în schizofrenie. Starea de disociere este o caracteristică dominantă a tulburărilor psihotice, unde a fost denumită „scindarea funcţiilor psihice”, „incongruenţa între conţinutul mental şi afect”. Conceptul de disociere a fost considerat a fi un mecanism al schizofreniei din perioada în care Eugene Bleuler a creat conceptul de schizofrenie. El credea că schizofrenia se caracterizează în mod bazal prin scindarea diferitelor funcţii mentale, însă, odată cu stabilirea dihotomiei în clasificarea tulburărilor mintale, s-a pierdut conceptul de disociere asociat schizofreniei, aşa cum a prevăzut Bleuler (Moskowitz A, 2011).
După cel de-al Doilea Război Mondial, când soldaţii au fost puternic traumatizaţi psihologic, ocazie cu care s-a utilizat hipnoza la aceşti pacienţi, Ernest Hilgard a redescoperit ideile lui Janet şi a dezvoltat teoria neodisociaţiei (Hilgard ER, 1992). Conform acestei teorii, se considera că există un sistem cognitiv central şi câteva subsisteme care funcţionează sub controlul acestuia. Fiecare dintre aceste subsisteme are autonomie parţială şi are o organizare ierarhică. Controlorul central (ego executiv) este responsabil pentru planificarea, monitorizarea şi managementul subsistemelor, fără să aibă o autoritate absolută asupra celorlalte subsisteme.
În hipnoză, care reprezintă, de fapt, o stare disociativă indusă, se evidenţiază un flux secundar de conştiinţă care devine principalul punct de control al persoanei şi toate informaţiile din părţile disociate ale personalităţii converg spre acest flux secundar de conştiinţă (subsistem) („observator ascuns”) (Hilgard ER, 1992). Această teorie şi trezirea interesului pentru traumele psihologice în 1970 au condus la formularea de noi tulburări, şi anume „Personalitatea multiplă”, care s-a transformat apoi în „Tulburarea de identitate disociativă”, şi „Tulburarea de stres posttraumatic”, expuse în DSM III (Courtois CA, Golds SN, 2009).
Termenul de „disociere” este traducerea în limba engleză a termenului de „dezagregare psihologică”, preluat de la Moreau de Tours în 1845. Conceptul de disociere, propus de Janet în 1889, descrie o perturbare în integrarea normală a funcţiilor memoriei, identităţii, percepţiei şi/sau conştiinţei, aşa cum s-a observat la pacienţii cu isterie (Perry CP, Laurence JR, 1984).
Termenul de disociere este un mecanism complex, ambiguu, complicat, dificil de integrat într-o teorie unitară. În prezent se recunoaşte că are mai multe conotaţii, poate fi considerat simptom clinic, se poate referi la un principiu general de organizare psihologică, poate fi mecanism de apărare sau poate fi folosit ca un sinonim al scindării psihice din schizofrenie.
Studiile efectuate la pacienţii cu tulburări disociative au evidenţiat o legătură între disociere şi abuzul fizic sau sexual în copilărie şi, în general, experienţele traumatice care intervin precoce în copilărie induc o vulnerabilitate pentru disociere (Hornstein NL, Putnam FV, 1992). Nivelul disocierii se asociază cu cronicitatea şi severitatea experienţelor traumatice. În afara „Tulburărilor disociative”, disocierea apare şi în alte tulburări, cel mai adesea în „Tulburarea de stres acut”, „Tulburarea de stres posttraumatic” şi „Tulburarea de personalitate de tip borderline”.
Fenomenul disocierii poate fi văzut ca un concept dinamic, un continuum cu doi poli: strategie adaptativă (absorbire, uitare) şi fragmentare severă a dimensiunilor ego-ului (Schaarfetter C, 2001). Experienţele disociative normale sunt de tip pasiv, care apar mai mult secundar unei alte activităţi (visarea cu ochii deschişi, experienţe spirituale, jogging, condusul auto), când persoana este absorbită de lumea interioară şi devine deconectată de timp, spaţiu şi de sine; de tip activ, în activităţile recreaţionale, când persoana se angajează intenţionat în activităţi care îi absorb atenţia şi, astfel, se disociază de experienţele dureroase ale vieţii (cititul, ascultarea muzicii, urmărirea de filme, rugăciunea, contactul cu natura, activitatea sexuală, fluxul creator) (Butler LD, 2004).
Mai mult decât atât, experienţe disociative intervin şi în diferite situaţii ale vieţii care supun organismul la stres (stări de euforie, anxietate, oboseală, stres acut, consum de alcool sau alte substanţe, posttraumatic), precum şi ca stări de însoţire a unor simptome psihiatrice (halucinaţii, acuze somatice funcţionale, autovătămare, episoade de binge) (Waller N et al., 1996).
Teoriile contemporane privesc disocierea ca pe un mecanism psihologic caracterizat prin întreruperea integrării funcţiilor mintale, ceea ce duce la schimbarea percepţiei senzaţiilor fizice, a timpului, a memoriei, a percepţiei de sine, a realităţii. E. Cardeña (1994) face o listă cu o serie largă de simptome, condiţii patologice şi procese care sunt asociate cu disocierea (continuum disociativ): stări de absorbţie, depersonalizare tranzitorie, fenomene hipnotice, tulburare de depersonalizare, amnezie disociativă, tulburări somatice şi tulburare de identitate disociativă.
Dar nosologia actuală în ceea ce priveşte fenomenologia disociativă este asigurată de sistemele de clasificare DSM (Diagnostic and Statistical Manual of Mental Disorders) şi ICD (International Classification of Diseases), care se bazează pe o abordare descriptivă şi ateoretică. Se observă o evoluţie a categoriilor diagnostice care au fost relaţionate cu isteria, şi anume: „Tulburările disociative”, „Tulburările somatoforme” şi relaţiile dintre acestea (tabelul 1 şi tabelul 2).

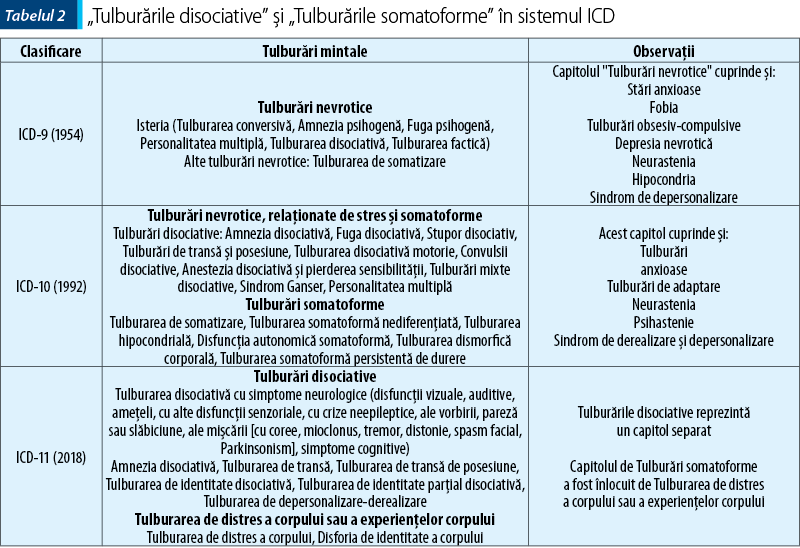
Teoria psihodinamică a conferit, prin conceptele sale, o interrelaţionare între somatizare, conversie şi disociere cu eticheta de „isterie”. Utilizarea bazelor teoriei psihodinamice în formularea criteriilor de diagnostic a încetat odată cu apariţia DSM-III, când s-a instaurat abordarea ateoretică şi agnostică a acestei clasificări. Pe de altă parte, în această ediţie s-a mai produs o schimbare, şi anume separarea „Tulburărilor disociative” de „Tulburările somatoforme” şi introducerea „Tulburării de conversie” în cadrul „Tulburărilor somatoforme”.
Există un aspect practic care este luat în considerare de DSM-IV prin gruparea împreună a „Tulburării conversive” şi a „Tulburărilor somatoforme”, şi anume importanţa determinării apartenenţei acestora la condiţiile medicale şi neurologice, având astfel o utilitate în facilitarea diagnosticului diferenţial ale acestor condiţii medicale (Brown RJ et al., 2007). Chiar dacă unele abordări găsesc legături psihopatologice între conversie şi disociaţie, ambele fiind tulburări ale integrării conştiinţei şi comorbide de multe ori la acelaşi individ, sistemul american de clasificare, prin abordarea sa descriptivă şi ateoretică, ia în calcul mai mult utilitatea diagnostică a clasificării „Tulburării conversive” în cadrul „Tulburărilor somatoforme” (Bowman ES, 2006) (tabelul 1).
DSM-5 descrie tulburările disociative implicând o lărgire a ariei de deficite în integrarea mai multor componente: conştiinţă, memorie, identitate, emoţie, percepţie, reprezentare corporală, control motor, comportament (se reinserează funcţiile motorii şi se adaugă emoţia şi reprezentarea corporală).
La capitolul „Tulburări disociative”, DSM-5 prezintă aproximativ aceeaşi componenţă ca şi DSM-IV, cu deosebirea că „Tulburarea de depersonalizare” şi „Tulburarea de derealizare” s-au unit într-o singură tulburare – „Tulburarea de depersonalizare - derealizare”, iar „Fuga disociativă” a devenit un specificant al „Amneziei disociative”.
„Tulburarea conversivă” îşi menţine titulatura, deşi numele său este un vestigiu al teoriei psihanalitice care presupune aspecte teoretice şi etiologice; s-a înlăturat totuşi criteriul etiologic conform căruia simptomele se asociază cu conflicte psihologice sau stresori. De asemenea, s-a exclus şi criteriul care priveşte producerea intenţionată a simptomului sau simularea, deoarece această distincţie este dificil de făcut, însă acesta serveşte în continuare la diagnosticarea „Tulburării factice”, respectiv a „Simulării”; cât priveşte „Tulburarea factică”, aceasta a fost mutată în secţiunea „Tulburarea cu simptome somatice”.
În DSM-5, capitolul „Tulburări somatoforme” a fost reconceptualizat printr-o nouă titulatură, „Tulburarea cu simptome somatice şi tulburările înrudite”. „Tulburarea de somatizare”, „Hipocondria”, „Tulburarea algică” şi „Tulburarea somatoformă nediferenţiată” au fost excluse, principala tulburare devenind „Tulburarea cu simptome somatice”, la care nu s-a mai inclus în criteriile de diagnostic cerinţa ca simptomele medicale să nu fie explicate de o afecţiune medicală.
În ICD-9 (1977), în capitolul „Tulburări nevrotice” există un subcapitol „Isteria“ care, la rândul său, cuprinde „Tulburarea conversivă”, în cadrul „Tulburărilor disociative”, şi „Tulburarea factică”, iar separat de „Isterie“ este „Tulburarea de somatizare”. În ICD-10 se renunţă la titulatura de „Isterie“, iar „Tulburarea de conversie” se află în grupul „Tulburărilor disociative”, spre deosebire de DSM-IV, unde „Tulburarea conversivă” face parte din grupul „Tulburărilor somatoforme”. De aici reiese că ICD-10 (1992) are la bază conceptualizarea disocierii sub forma perturbării integrării funcţiilor conştiinţei, memoriei autobiografice şi identităţii personale, precum şi a integrării elementelor senzoriale sau motorii (Brown RJ, 2007) (tabelul 2).
Clarificarea acestei diferenţe în criteriologia din DSM şi ICD poate proveni din teoria lui E.R.S. Nijenhuis (1999), care ia în considerare disocierea sub două aspecte: compartimentarea şi detaşarea. Ca urmare, din punct de vedere psihopatologic, poate ar fi mai corectă referirea la „disocierea somatoformă”, reprezentând fenomenologia simptomatică, implicând funcţiile fizice ale organismului, şi „disocierea psihologică”, aceasta fiind fenomenologia simptomatică implicând funcţiile mentale ale memoriei, identităţii şi conştiinţei.
Compartimentarea reprezintă eşecul parţial sau chiar complet de a controla deliberat procesele psihice şi de a se angaja în acţiuni care în mod normal sunt influenţate de voinţă – inabilitatea de a aduce informaţii accesibile în conştiinţă – („Amnezia şi fuga disociativă”, „Tulburarea de identitate disociativă” şi „Tulburarea conversivă”), iar detaşarea este experienţa subiectivă a unei stări alterate de conştiinţă caracterizate prin alienarea de sine şi de lumea exterioară („Tulburarea de derealizare” şi „Tulburarea de depersonalizare”, „Tulburarea de stres posttraumatic”).
În ICD-11, „Tulburarea disociativă cu simptome neurologice” înlocuieşte fostele „Tulburări disociative” din ICD-10 – „Tulburarea disociativă motorie”, „Anestezia disociativă şi pierderea sensibilităţii”, „Convulsii disociative” şi „Tulburarea disociativă mixtă” –, în funcţie de simptomele neurologice predominante (vorbire, paralizie, convulsii etc.); „Fuga disociativă” prezentă în ediţiile anterioare nu se mai regăseşte în ICD-11, iar „Tulburarea de identitate disociativă” şi „Tulburarea de identitate parţial disociativă” sunt forme distincte ale „Personalităţii multiple” şi, la fel ca în DSM-5, „Tulburarea de depersonalizare” şi „Tulburarea de derealizare” s-au unit într-o singură tulburare – „Tulburarea de depersonalizare - derealizare.
„Tulburarea de distres a corpului sau a experienţelor corpului” înlocuieşte vechea categorie din ICD-10 „Tulburări somatoforme” şi reuneşte vechile categorii diagnostice precum „Tulburarea de somatizare”, „Disfuncţia somatoformă autonomă” şi „Neurastenia”, iar „Hipocondria” este inclusă în capitolul „Tulburarea obsesiv-compulsivă şi tulburările înrudite”.
În concluzie, deşi au existat eforturi de armonizare între DSM-5 şi ICD-11, iar unele obiective au fost îndeplinite, totuşi se păstrează aceeaşi dihotomie între ele în ceea ce priveşte „disocierea somatoformă”. Astfel, categoria diagnostică ce guvernează acest concept este situată în diferite capitole şi sub denumiri diferite: „Tulburarea de conversie” în cadrul „Tulburării cu simptome somatice şi afecţiuni asociate” în DSM-5 şi echivalenta acesteia, „Tulburarea disociativă cu simptome neurologice”, în cadrul „Tulburărilor disociative” în ICD-11, iar dacă facem o raportare a acestor două ediţii la ediţiile anterioare, nu se relevă modificări conceptuale sau nosologice importante. n
Bibliografie
- Coons PM. The differential diagnosis of multiple personality: A comprehensive review. Psychiat. Clin. N. Am. 1984; 7: 51-67.
- Lewis-Williams D, Dowson TA. The signs of all times: Entoptic phenomena in upper palaeolithic times. Current Anthropology. 1988; 29(2): 201-243.
- Kaba R, Sooriakumaran P. The evolution of the doctor-patient relationship. International Journal of Surgery. 2007; 5 (1): 57-65.
- Lewis G. Speaking with gods: Representing oracles in the Roman Greek world, PhD thessis, 1995.
- Baldwin WJ. Spirit Releasement Therapy: A Technique Manual. (2nded.). Falls Church, VA: The Human Potential Foundation Press. Exorcism. ABC Nightline, 1991.
- North CS, Yutzy SH. Somatization disorder (hysteria). In Goodwin and Guze’s Psychiatric Diagnosis, 6th ed.; Oxford University Press: New York, NY, USA, 2010, p. 207-226.
- Gomes MM, Engelhardt E. A neurological bias in the history of hysteria: From the womb to the nervous system and Charcot. Arq. Neuropsiquiatr. 2014; 72: 972-975.
- Briquet P. Traité clinique et thérapeutique â l’hystére; J-B Bailliére & Fils: Paris, France, 1859.
- Mai FM, Merskey H. Briquet’s Treatise on Hysteria. A synopsis and commentary. Arch. Gen. Psychiatry. 1980; 37: 1401-1405.
- Alexander FG, Selesnick ST. The History of Psychiatry: An Evolution of Psychiatric Thought and Practice from Prehistoric Times to the Present. Harper & Row: New York, NY, USA, 1966.
- Howell EF. The dissociative mind. Hillsdale, NJ: Analytic Press, 2005.
- Nijenhuis ERS, van der Hart O. Dissociation in trauma: A new definition and comparison with previous formulations. J Trauma Dissociation. 2011; 12: 416-45.
- Everest P. The multiple self: Working with dissociation and trauma. Journal of Analytical Psychology. 1999; 44: 443-463.
- Gottlieb RM. Psychosomatic medicine: The divergent legacies of Freud and Janet. Journal of American Psychoanalytic Association. 2003; 51: 857-81.
- Moskowitz A. Schizophrenia, Trauma, Dissociation, and Scientific Revolutions.
- J Trauma Dissociation. 2011; 12: 347-57.
- Hilgard ER. Dissociation and theories of hypnosis. In E. Fromm & M. R. Nash (Eds.), Contemporary hypnosis research (pp. 69-101). New York, NY, US: Guilford Press, 1992.
- Courtois CA, Gold SN. The need for inclusion of psychological trauma in the professional curriculum: A call to action. Psychological Trauma: Theory, Research, Practice and Policy. 2009; 1: 3-23.
- Perry CP, Laurence JR. Mental processing outside of awareness: The contributions of Freud and Janet. In K.S. Bowers and D. Meichenbaum (Eds.) The unconscious reconsidered. (pp.9-48). New York: Wiley, 1984.
- Hornstein NL, Putnam F.W. Clinical phenomenology of child and adolescent dissociative disorders. J Am Acad Child Adolesc Psychiatry. 1992; 31: 1077-85.
- Scharfetter C. Eugen Bleuler’s schizophrenia’s – synthesis of various concepts. Schweiz Arch Neurol Psychiatr. 2001; 152: 34-37.
- Butler LD (Ed.). The Dissociations of Everyday Life. Journal of Trauma & Dissociation. 2004; 5(2): 1-11.
- Waller N, Putnam FW, Carlson E. Types of dissociation and dissociative types: A taxometric analysis of dissociative experiences. Psychological Methods. 1996; 1(3): 300-321.
- Cardenia E. The domain of dissociation. In SJ Lynn & JW Rhue (Eds.), Dissociation: Clinical and theoretical perspectives (p. 15-31). New York: Guilford, 1994.
- American Psychiatric Association. Diagnostic and Statistical Manual: Mental Disorders, 1st ed.; American Psychiatric Association: Washington, DC, USA, 1952.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 2nd ed.; American Psychiatric Association: Washington, D.C., USA, 1968.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 3rd ed.; American Psychiatric Association: Washington, DC, USA, 1980.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 3rd Revised ed.; American Psychiatric Association: Washington, DC, USA, 1987.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 4th ed.; American Psychiatric Association Press: Washington, DC, USA, 1994.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 4th ed., Text Revision; American Psychiatric Association: Washington, DC, USA, 2000.
- American Psychiatric Association. Diagnostic and Statistical Manual for Mental Disorders, 5th ed.; American Psychiatric Association: Washington, DC, USA, 2013.
- World Health Organization. The ICD-9 Classification of Mental and Behavioural Disorders: Clinical Descriptions and Diagnostic Guidelines, 9th ed.; World Health Organization: Geneva, Country, 1977.
- World Health Organization. The ICD-10 Classification of Mental and Behavioral Disorders: Clinical Descriptions and Diagnostic Guidelines, 10th ed.; World Health Organization: Geneva, Switzerland, 1992.
- Brown RJ, Cardeña E, Nijenhuis E, Sar V, van der Hart O. Should conversion disorder be reclassified as a dissociative disorder in DSM-V. Psychosomatics. 2007; 48: 369-378.
- Bowman ES. Why conversion seizures should be classified as a dissociative disorder. Psychiatr. Clin. North Am. 2006; 29:185-211.
- Brown RJ. Different types of dissociation have different psychological mechanisms. Journal of Trauma and Dissociation. 2006; 7: 7-28.
- Nijenhuis ERS. Somatoform dissociation: Phenomena, measurement, and theoretical issues. Assen, The Netherlands: Van Gorcum, 1999.

/axa microbiom intestin creier in tulburarea de spectru autist.webp)

