Lungul drum al simptomelor somatice inexplicabile medical, de la tulburările somatoforme (CIM-10 şi DSM-3) la tulburarea suferinţei corporale (CIM-11) şi tulburarea cu simptome corporale (DSM-5)
Radu Vraşti
24 Iunie 2019⇒ (urmare din numărul 56)
Consideraţii nosologice cu privire la simptomele inexplicabile medical
Când simptomele inexplicabile medical se grupează în clustere, avem diferite sindroame care se găsesc în mai toate specialităţile medicale şi rămân ancorate acolo pentru a fi diagnosticate şi tratate până la găsirea unei etiologii convenabile (tabelul 1 – numărul trecut). Când simptomele sunt disparate, ele devin apanajul psihiatriei. Psihiatria le-a numit şi clasificat ca tulburări somatoforme atât în DSM-IV, cât şi în CIB-10.
Se poate spune că istoria tulburărilor somatoforme începe în a doua jumătate a secolului al XIX-lea, când Pierre Briquet (1859), după examinarea a 450 de pacienţi, descrie o condiţie caracterizată de multiple plângeri fizice, fără o cauză medicală clară, la subiecţi care aveau convingerea că simptomele sunt datorate unei boli pentru care căutau mereu consultaţii medicale, proceduri diagnostice şi spitalizări. Următorul pas îl fac, la sfârşitul secolului al XIX-lea, Jean Martin Charcot şi Pierre Janet, care descriu isteria ca o boală cu simptome somatice de sorginte neurologică, dar a căror origine se află în mintea pacientului şi mai puţin în creierul lui, şi vorbesc despre disociaţie ca mecanism de formare a simptomelor. Tot atunci, în jurul anului 1898, Breuer şi Freud introduc termenul de conversie, pentru explicarea formării simptomelor corporale sub influenţa traumelor psihice şi a forţelor inconştientului.
Termenul de somatizare a fost inventat de Wilhelm Stekel în 1923, pentru a denumi mecanismul prin care se produc simptomele somatice în nevroze, termen care a fost neglijat multe decenii până la apariţia lui în DSM-III (Brown, 2004). Între timp se vorbeşte din nou despre sindromul Briquet, care apare descris în criteriile diagnostice ale lui Feighner, Robins, Guze şi alţii (1972) ca „o tulburare polisomatică ce apare devreme în viaţă, caracterizată de o suferinţă cronică şi recurentă, prezentată dramatic, vag sau printr-o istorie medicală încâlcită. Trăsăturile caracteristice sunt o varietate de dureri, tulburări gastrointestinale, simptome urinare, dificultăţi menstruale, nervozitate şi simptome conversive, care generează frecvente vizite la medic, spitalizări frecvente şi chiar intervenţii chirurgicale.”
În 1980, Spitzer şi DSM-III înlocuiesc sindromul Briquet cu clasa bolilor somatoforme, care păstrează în mare aceeaşi definiţie, şi cuprinde laolaltă acele tulburări care se exprimă prin simptome somatice fără cauză decelabilă – de exemplu, tulburarea conversivă, hipocondria sau durerea psihogenă. De aici începe parcursul modern al simptomelor somatice inexplicabile medical în interiorul categoriei diagnostice de tulburări somatoforme, categorie care a fost păstrată în versiunile succesive ale DSM şi în ICD-10.
Pentru Hiller şi Rief (2005), DSM-III a avut dreptate să fi introdus conceptul de tulburări somatoforme, din cauză că în acest fel a fost abolit monopolul diagnosticelor bazate pe un organ specific. În felul acesta s-a deschis posibilitatea ca simptomele să fie şi expresia unor tulburări funcţionale, punând astfel în discuţie „medicina impersonală şi dezumanizantă, focalizată pe boli şi organe, şi supraspecializarea disciplinelor medicale şi fragmentarea serviciilor de sănătate care s-au făcut în defavoarea relaţiei dintre medic şi pacient” (Mezzich şi colab., 2016). Toată această evoluţie este prezentată schematic în figura 2.

Astăzi este încă subiect de dezbatere care este cel mai bun termen pentru a descrie plângerile somatice cu o etiologie neclară. Cea mai lungă viaţă a avut termenul de somatizare, reintrodus în discuţie de Lipowski (1988), care-l defineşte ca tendinţa de a experimenta şi de a comunica suferinţa psihologică sub formă de simptome somatice pe care pacientul le interpretează ca semnificând o boală corporală gravă. După Kirmayer şi Robbins (1991), există mai multe feluri de somatizare:
-
somatizarea adevărată, care explică simptomele somatice din anxietate sau depresie;
-
somatizarea hipocondriacă, ce se manifestă când senzaţii corporale minore sunt interpretate exagerat ca fiind semnele unei boli îngrijorătoare care necesită atenţie medicală, şi
-
somatizarea funcţională, când simptomelor fizice nu li se pot atribui nici o origine fizică şi nici una psihologică.
Kirmayer şi Young (1998) notează că, în funcţie de circumstanţe, somatizarea poate fi văzută „ca un indiciu de boală, ca un indiciu de psihopatologie, ca o condensare a conflictului intrapsihic, ca o expresie culturală codificată a distresului, ca o expresie pentru nemulţumirea socială sau ca un mecanism prin care pacienţii încearcă să se repoziţioneze în societate”.
Pentru DSM-IV, tulburarea de somatizare înseamnă o istorie de multiple plângeri somatice apărute înainte de vârsta de 30 ani şi care continuă pe parcursul câtorva ani.
În mod obişnuit, pacienţii cu simptome inexplicabile medical utilizează metafore când vorbesc despre plângerile lor somatice. Ei utilizează un limbaj plin de analogii, comparaţii şi metafore prin care descriu simptomele corporale şi explică etiologia lor. Prin aceste narative, pacienţii furnizează sugestii, indicii şi aluzii asupra originii organice, iar medicii folosesc expresia „pacientul acesta somatizează”.
Conceptualizarea somatizării începe cu înţelegerea distincţiei dintre suferinţă (illness) şi boală (disorder). Suferinţa este experienţa subiectivă trăită sub forma simptomelor corporale descrise de pacient. Boala este o anormalitate patologică obiectivabilă de medicină în structura sau în funcţia organismului. Suferinţa şi boala nu sunt entităţi sinonime şi nici nu sunt proporţionale, astfel că experienţa subiectivă a bolii nu se corelează întotdeauna cu ceea ce medicul obiectivează ca boală. Suferinţa este despre ceea ce vorbeşte pacientul, boala este despre ceea ce vorbeşte medicul. Această diferenţă stă la baza problemei somatizării. Astfel, somatizarea poate fi mai bine înţeleasă ca o formă de comunicare prin plângeri somatice. Somatizarea nu pune întotdeauna o problemă clinică, ea devine o problemă doar când generează un distres semnificativ sau o disfuncţie socială sau ocupaţională (Heinrich, 2004), lucru ce va sta la baza noilor categorii nosologice din DSM-5 şi CIB-11.
S-a mai utilizat şi denumirea de simptome funcţionale pentru a denumi simptomele care nu sunt expresia unei suferinţe organice identificabile prin markeri biologici, denumire ce venea în siajul dihotomiei organic versus funcţional care a dominat nosologia medicală în secolul XX. A existat şi denumirea de sindroame funcţionale somatice, care sunt un set de simptome inexplicabile cuprinse laolaltă într-un sindrom, de exemplu sindromul de oboseală cronică, sindromul colonului iritabil sau fibromialgia. Termenii „simptome funcţionale” sau „sindroame somatice funcţionale” nu au fost folosiţi de DSM sau ICD, ei au fost utilizaţi mai ales în medicina psihosomatică.
Termenul de tulburare somatoformă din DSM-III, DSM‑IV şi ICD-10 adună laolaltă diferitele categorii de tulburări care au în nucleul lor simptomele inexplicabile medical şi pune accentul pe rolul cauzal al atribuţiilor de boală, pacienţii cu astfel de tulburare având tendinţa de a acuza cauze organice senzaţiilor lor corporale. În 1992, Organizaţia Mondială a Sănătăţii denumea tulburările somatoforme ca tulburările care au în comun „repetate prezentări ale simptomelor fizice împreună cu repetate şi persistente cereri de investigare medicală, în ciuda repetatelor rezultate negative la aceste examinări şi a asigurărilor medicale că aceste simptome nu au o bază fizică”. Felul cum au fost clasificate tulburările somatoforme în DSM şi în ICD-10 este prezentat în tabelele 2 şi 3.

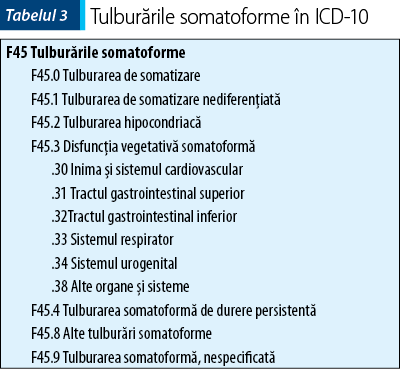
Criteriile de diagnostic pentru entităţile clinice cuprinse în clasa tulburărilor somatoforme prezintă multe suprapuneri care uneori le face greu de diferenţiat, dar trăsătura lor comună este prezenţa unui comportament anormal de boală.
Comportamentul de boală este un concept (illness behaviour) construit de Mechanic (1978, 1986), care descrie modul în care oamenii răspund la indicaţiile şi condiţiile lor corporale pe care le consideră că anormale. Illness behaviour implică maniera în care indivizii monitorizează corpul lor, defineşte şi interpretează simptomele lor, acţiunile curative şi modul în care utilizează resursele de ajutor. Acest concept stă tocmai în inima noilor entităţi clinice pe care CIB-11 şi DSM-5 le propun pentru a înlocui tulburările somatoforme, în fond pentru a vorbi despre simptomele inexplicabile medical. Wessely şi colab. (1999) susţineau că existenţa de sindroame somatice funcţionale şi a tulburării somatoforme constituie doar un vestigiu al specialităţilor medicale, fiecare specialitate medicală definind propria categorie clinică în termenii propriei specialităţi şi propriilor interese, dar de fapt există o suprapunere considerabilă între sindroamele funcţionale, iar similarităţile dintre ele depăşesc diferenţele lor.
În această dezbatere nosologică, Kroenke (2006) spune că există o „tulburare de spectru a simptomelor inexplicabile medical”, pe care ulterior o regăsim în DSM-5 sub numele de „somatic symptoms disorder” şi în CIB-11, sub denumirea de „body distress disorder”. În acelaşi sens, Smith şi Dwamena (2007) iau şi ei în considerare existenţa unui continuum al acestor sindroame şi simptome şi vorbesc despre clase de severitate precum „simptome normale sau uşoare inexplicabile”, „simptome inexplicabile moderate” şi „simptome severe inexplicabile”.
Confuziile în definirea simptomelor inexplicabile medical au pavat drumul spre o terminologie alternativă care să includă o conceptualizare mai largă a simptomelor somatice fără etiologie organică şi să regrupeze aceste simptome într-o nouă categorie. Această viziune a fost încorporată în DSM-5 şi ICD-11.
În a cincea ediţie a DSM (APA, DSM-5, 2013), au fost înlocuite vechile denumiri cu una nouă: tulburarea cu simptome somatice („somatic symptoms disorder”). Această nouă entitate nu cere ca simptomele să fie „inexplicabile”, ci ca ele să fie persistente şi să fie asociate cu gânduri, emoţii şi comportamente excesive faţă de simptomele similare din boli cu origine organică bine stabilită. În spiritul tradiţiei „neutralităţii etiologice” şi a pletorei de termeni ateoretici pe care i-au lansat vechile ediţii ale DSM-ului, DSM-5 dizolvă toţi termenii pe care i-a folosit în trecut într-o singură categorie, tulburarea cu simptome somatice, definită ca „unul sau mai multe simptome somatice care sunt supărătoare sau care produc o semnificativă disrupţie a vieţii zilnice, ceea ce conduce la gânduri, emoţii sau comportamente excesive faţă de aceste simptome”. În tabelul 4 sunt prezentate criteriile de diagnostic pentru tulburarea cu simptome somatice.

Se consideră că această nouă categorie clinică este un triumf vizionar care adună împreună toate simptomele inexplicabile medical şi astfel creează un „melting pot” pentru toate vechile denumiri ale DSM-IV, precum tulburarea de somatizare, tulburarea somatoformă, hipocondria şi durerea cronică, luând în considerare existenţa unei suprapuneri considerabile dintre ele. Această reconceptualizare se „focalizează nu numai pe simptomele somatice, ci şi pe răspunsul individului cu emoţii, gânduri şi comportamente excesive” (Dimsdale şi colab., 2013). Clasificarea DSM-5 este un pas înainte faţă de DSM-IV, deoarece diagnosticul acestei entităţi nu necesită numai existenţa simptomelor somatice inexplicabile, ci şi alte simptome care sunt persistente, mai mult de 6 luni, cu o perturbare semnificativă a vieţii cotidiene, pentru că creează:
-
o mulţime de gânduri despre gravitatea acestor simptome;
-
un nivel înalt de anxietate faţă de existenţa acestor simptome;
-
consum mare de energie cu managementul acestor simptome (Kurlansik şi Maffei, 2016).
Această viziune este „dincolo de inexplicabil medical”, de fapt este „o viziune medicală alternativă care spune că toate simptomele medicale, explicabile sau nu, au aceeaşi importanţă; ele nu sunt mai mult sau mai puţin decât o manifestare a proceselor mentale. Ele sunt determinate multiplu şi reflectă felul cum creierul integrează factorii etiologici biologici, psihologici şi sociali” (Sharpe, 2013).
Pentru Mayou (2014), această nouă categorie de tulburare cu simptome somatice este mai bună decât cea veche, de tulburare somatoformă, din trei motive:
-
distincţia dintre simptomele explicabile medical şi cele inexplicabile medical este desfiinţată;
-
raţionalizează categoriile şi subcategoriile diagnostice, astfel încât tulburarea de durere a dispărut, tulburarea dismorfică a fost scoasă, hipocondria a fost redenumită, iar factorii psihologici afectând alte condiţii medicale au fost introduşi aici;
-
poziţia dualistă psihologic versus somatic în geneza simptomelor este înlăturată. Acest diagnostic poate fi considerat şi ca un „transdiagnostic” pentru variate simptome medicale şi nemedicale care au în comun expresii psihologice şi comportamentale.
În tabelul 5 sunt prezentate subtipurile componente ale tulburării cu simptome somatice din DSM-5.

Cu toate modificările făcute, cu recadrările şi renumirile unor categorii clinice, se poate spune totuşi că versiunea DSM-5 este o continuare a celor vechi. În schimb, ICD vine cu o modificare radicală.
Ediţia a 11-a a ICD, care va fi lansată oficial în 2019, propune un nou termen şi o concepţie cu totul nouă pentru simptomele inexplicabile medical: tulburarea suferinţei corporale/tulburarea distresului corporal („body distress disorder”). Această schimbare majoră este considerată ca răspuns la criticile care spuneau că este nevoie:
-
de o schimbare de nume;
-
de o simplificare considerabilă a terminologiei stufoase;
-
de stabilire de criterii şi graniţe consistente;
-
de o reflectare a imperativelor culturale (Gureje, 2015).
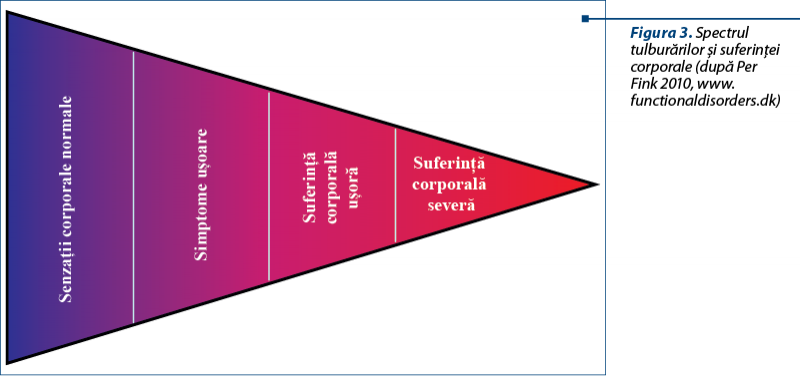
Tulburarea suferinţei corporale se aliniază concepţiei lui Per Fink (2010), care arată că există un continuum al acestor senzaţiilor corporale, de la cele normale până la suferinţele corporale severe, continuum care arăta, pe de o parte, senzitivitatea individului faţă de senzaţiile corporale şi, pe de altă parte, modul în care le interpretează şi le amplifică (figura 3).
Tulburarea suferinţei corporale este caracterizată de „prezenţa simptomelor corporale care provoacă suferinţă individului şi o atenţie excesivă asupra lor, care se poate manifesta prin repetate contacte cu medicii. Dacă o condiţie medicală cauzează sau contribuie la simptome, gradul atenţiei este în mod clar excesiv în relaţie cu natura şi evoluţia sa. Atenţia excesivă nu este uşurată de examinările şi investigaţiile medicale adecvate şi de asigurarea că nimic nu este rău. Simptomele corporale şi suferinţa asociată lor sunt persistente, fiind prezente în cele mai multe zile pentru cel puţin câteva luni şi sunt asociate cu o afectare semnificativă în funcţionarea personală, familială, socială, educaţională, ocupaţională sau altele. În mod tipic, tulburarea implică multiple simptome corporale care pot varia în timp. Ocazional, există un singur simptom, mai ales durere sau oboseală, care este asociat cu alte trăsături ale tulburării” (Gureje şi Reed, 2016).
În construirea acestei noi categorii, ICD-11 a pornit de la evidenţa că multe sindroame somatice funcţionale sau tulburări somatoforme aparţin unei familii de tulburări care au aceleaşi caracteristici: senzaţii neplăcute şi perturbatoare şi un comportament de boală specific (Budtz-Lilly şi colab., 2015). Ivbijardo şi Goldberg (2013) au argumentat că acest conceptul de tulburare a suferinţei corporale poate uşor să cuprindă o plajă largă de diagnostice sau sindroame funcţionale somatice şi să furnizeze o bază pentru formularea unei intervenţii terapeutice, lucru care nu se petrecea în cazul „nihilismului” terapeutic inerent termenului simptome inexplicabile medical. Mai mult, Fink şi Schroder (2010) notează că termenul sindrom al suferinţei corporale a fost capabil să cuprindă toţi pacienţii cu fibromialgie, sindrom de hiperventilaţie şi sindrom de oboseală cronică şi pe 98% dintre cei cu sindromul colonului iritabil şi 90% dintre cei cu durere precordială noncardiacă şi alte tulburări somatoforme.
Această evoluţie dramatică de la simptomele inexplicabile medical la tulburarea cu simptome somatice sau tulburarea suferinţei somatice este pentru mulţi un progres, în special din punctul de vedere al pacienţilor. În camera de consultaţii, pacienţii au oportunitatea de a vorbi deschis despre suferinţa lor şi de a clama că ei au autoritatea şi accesul la propriul corp şi la senzaţiile corporale mai bine decât doctorii lor. Când doctorii afirmă că nu au găsit nimic rău sau că totul este „în capul lor”, pacienţii se simt ignoraţi, trădaţi şi mistificaţi (Burbaum şi colab., 2010).
În tabelul 6 sunt prezentate comparativ cele două noi categorii de tulburări cu simptome inexplicabile medical, aşa cum au fost formalizate în DSM-5 şi ICD-11..

Se poate vedea că, deşi DSM-5 face o modificare de substanţă, se găseşte totuşi o filiaţie faţă de celelalte versiuni anterioare şi multe dintre vechile entităţi clinice rămân incluse, precum tulburarea conversivă sau tulburarea falsă. Tulburarea dismorfică nu mai este aici, iar hipocondria este privită ca o anxietate, dar factorii psihologici care afectează condiţiile medicale sunt incluşi aici.
În schimb, cu toate că Organizaţia Mondială a Sănătăţii clamează de ani buni că va face o armonizare între ICD şi DSM, ICD-11 face o modificare radicală şi eu consider că aceasta reflectă tributul plătit psihopatologiei fenomenologice europene (Husserl, Heidegger, Merleau-Ponty) referitor la diferenţa dintre experienţa corpului ca obiect şi experienţa corpului ca ceva trăit. Astfel, ICD-11 în tulburarea suferinţei/distresului corporal vorbeşte despre corpul suferind, supărat ori nefericit sau vorbeşte despre experienţa corporală când un individ are simptome supărătoare sau când şi-a pierdut integritatea corporală, ca în cazul noii entităţi numite disforia integrităţii corporale. Hipocondria îşi păstrează numele, dar este mutată în clasa tulburărilor obsesiv-compulsive, iar tulburările false sunt acum o clasă separată, independentă, ca şi factorii psihologici afectând alte condiţii medicale. În final, trebuie să spun că am sentimentul că lucrurile nu vor rămâne astfel în ICD-11 la capitolul tulburări ale distresului corporal sau ale experienţei corporale – poate chiar şi titulatura aceasta ar putea să sufere ceva modificări.
Bibliografie
- American Psychiatric Association (1980): Diagnostic and Statistical Manual of Mental Disorders, the Third Ed. Washington DC: American Psychiatric Publ.
- American Psychiatric Association (1994): Diagnostic and Statistical Manual of Mental Disorders, the Fourth Ed. Washington DC: American Psychiatric Publ.
- American Psychiatric Association (2013): Diagnostic and Statistical Manual of Mental Disorders, The Fifth Ed. Washington DC: American Psychiatric Publ.
- Bermingham S, Cohen A, Hague J, Parsonage M (2010). The cost of somatization among the working population in England for the year 2008–09, Mental Health in Family Medicine, 7: 71–84.
- Berrios GE, Markova IS (2006): Symptoms – historical perspective and effect on diagnosis, in M Blumenfield, JJ Strain (Eds.): Psychosomatic Medicine, 1st ed., New York: Lippincott Williams & Wilkins.
- Brown RJ (2004): Psychological mechanisms of Medically Unexplained Symptoms: An integrative conceptual model, Psychological Bulletin, 130(5):793-812.
- Brown RJ (2007): Introduction to the special issue on medically unexplained symptoms: Background and future directions, Clinical Psychology Review, 27: 769–780.
- Budtz-Lilly A, Schroder A, Rsk MT et al. (2015): Bodily distress syndrome: A new diagnosis for functional disorders in primary care? BMC Family Practice, 16: 180-189
- Burbaum C, Stresing AM, Fritzsche K et al.. (2010): Medically unexplained symptoms as a threat to patients’ identity? A conversation analysis of patients’ reactions to psychosomatic attributions, Patient Education and Counseling, 79: 207–217.
- Burton C (2003): Beyond somatization: a review of the understanding and treatment of medically unexplained physical symptoms (MUPS), British Journal of General Practice, 53: 233-241.
- Bourke JH, Langford RM, White PD (2015): The common link between functional somatic syndromes may be central sensitization, Journal of Psychosomatic Research, 78(3): 228–236.
- Chalder T, Willis C (2017): „Lumping” and „splitting” medically unexplained symptoms: is there a role for a transdiagnostic approach? Journal of Mental Health, 26 (3): 187-191.
- Chianello T (2010): Somatization and engagement in mental health treatment, Dissertation, Portland State University, Oregon, USA.
- Clarke A (2010): The Sociology of Healthcare, 2nd ed., Harlow: Pearson
- Cox AP, Ray PL, Jensen M, Diehl AD (2014): Defining „sign” and „symptoms”, http://ceur-ws.org/Vol-1309/paper4.pdf.
- Creed F, Guthrie E, Fink P, et al.. (2010): is there a better term than ‘Medically unexplained symptoms’? Journal of Psychosomatic Research, 68: 5–8.
- Dantzer R (2005): Somatization: a psychoneuroimmunological perspective, Psychoneuroendocrinology, 30: 947−952.
- Deary V, Chalder T, Sharpe M (2007): The cognitive behavioral model of medically unexplained symptoms; A theoretical and empirical review, Clinical Psychology Review, 27: 781-797.
- Dimsdale JE, Creed F, Escobar J, et al.. (2013): Somatic Symptom Disorder: An important change in DSM, Journal of Psychosomatic Research, 75: 223–228.
- Edwards TM, Stern A, Clarke DD et al.. (2010): The treatment of patients with medically unexplained symptoms in primary care: a review of the literature, Mental Health in Family Medicine, 7:209–221.
- Eisenberg L (1977): Disease and illness: distinctions between professional and popular ideas of sickness, Culture, Medicine and Psychiatry, 1: 9–23.
- Eriksen TE, Risør MB (2013): What is called symptom? Medicine, Health Care and Philosophy, 17(1):89-102.
- Escalona R, Achilles G, Waitzkin H, Yager J (2004): PTSD and somatization in women treated at a VA primary care clinic Psychosomatics, 45(4): 291-296.
- Escobar JI, Rubio-Stipec M, Canino G, Karno M (1989): Somatic symptom index (SSI): a new and abridged somatization construct. Prevalence and epidemiological correlates in two large community samples, Journal on Nervous and Mental Diseases, 177(3): 140-146.
- Feighner JP, Robins E, Guze SB et al. (1972): Diagnostic criteria for use in psychiatric research, Archives of General Psychiatry, 26: 57-63.
- Fink P, Rosendal M, Ţoft T (2002): Assessment and treatment of functional disorders in general practice: The Extended Reattribution and Management Model – an advanced educational program for nonpsychiatric doctors, Psychomatics, 43(2): 93–131.
- Fink P, Schroder A (2010): One single diagnosis, bodily distress syndrome, succeeded to capture 10 diagnostic categories of functional somatic syndromes and somatoform disorders, Journal of Psychosomatic Research, 68: 415–426.
- Fink P, Rosendal M, Toft T, Schroder A (2015); Background, in P Fink, M Rosendal (Eds.): Functional Disorders and medically Unexplained Symptoms: Assessment and Treatment, Aarhus, Denmark: Aarhus University Press.
- Fischer S (2015): Aetiopathogenesis and Phenomenology of Medically Unexplained Conditions, Dissertation, Department of Psychology and Psychopathology, University of Marburg, Germany.
- Green LA, Fryer GE Jr, Yawn BP et al. (2001): The ecology of medical care revisited. New England Journal of Medicine, 344: 2021-2025.
- Gureje O (2015): Classification of somatic syndromes in ICD-11, Current Opinion in Psychiatry, 28: 345-349.
- Gureje O, Reed GM (2016): Bodily distress disorder in ICD-11: problems and prospects, World Psychiatry, 15(3): 291-292.
- Guthrie E (2008): Medically unexplained symptoms in primary care, Advances in Psychiatric Treatment, 14: 432– 440.
- Haller H, Cramer H, Romy L, Gustav D (2015): Somatoform disorders and medically unexplained symptoms in primary care, Deutsches Arzteblatt International, 112, 279–87.
- Hatcher S, Arroll B (2008): Assessment and management of medically unexplained symptoms, British Medical Journal, 336: 1124-1128.
- Heinrich TW (2004): Medically unexplained symptoms and the concept of somatization, Wisconsin Medical Journal, 103(6): 83-87.
- Helman C (1981): Disease versus illness in general practice, Journal of the Royal College of General Practitioners, 31: 548–52.
- Henningsen P, Fink P, Hausteiner-Wlehle C, Rief W (2011); Terminology, classification and concepts, in F Creed, P Henningsen, P Fink (Eds.): Medically Unexplained Symptoms, Somatization and Bodily Distress, Cambridge: Cambridge University Press.
- Hilderink PH, Bernard CEM, van Driel TJW, Olde Rikkert MGM (2008): Medically unexplained symptoms in older adults: a combination of physical, psychiatric and psychological factors, Nederlands Tijdschrift voor Geneeskunde, 152(23):1305-1309.
- Hiller W, Rief W (2005): Why DSM-III was right to introduce the concept of somatoform disorders, Psychosomatics, 46(2): 105-108.
- Hiller W, Rief W, Brahler E (2006): Somatization in the population: from mild bodily misperceptions to disabling symptoms, Social Psychiatry Psychiatric Epidemiology, 41: 704–712.
- Hubley S, Uebelacker L, Eaton C (2014): Managing medically unexplained symptoms in primary care: A narrative review and treatment recommendations, American Journal of Lifestyle Medicine, 20(10): 1-11.
- International Classification of Diseases, 10th Revision, Geneva: World Health Organization.
- Irwin MR (2011): Inflammation at the intersection of behavior and somatic symptoms, Psychiatric Clinics of North America, 34(3): 605-620.
- Ivbijardo G, Goldberg D (2013): Bodily distress syndrome (BDS): the evolution from medically unexplained symptoms (MUS), Mental Health in Family Medicine, 10: 63-64.
- Jana AK, Praharaj SK, Mazumdar J (2012): Current debate over nosology of somatoform disorders, Indian Psychiatric Journal, 21(1): 4-10.
- Jutel AG (2011): Putting a Name to It: Diagnosis in Contemporary Society, Baltimore: John Hopkins University Press.
- Kirmayer LJ, Groleau D, Looper KJ, Dao DM (2004): Explaining medically unexplained symptoms, Canadian Journal of Psychiatry, 49: 663-672.
- Kirmayer LJ, Looper KJ (2006): Abnormal illness behaviour: physiological, psychological and social dimensions of coping with distress, Current Opinion in Psychiatry, 19: 54–60.
- Kirmayer LJ, Robbins JM (1991): Three forms of somatization in primary care: Prevalence, co-occurrence, and sociodemographic characteristics, Journal of Nervous and Mental Disease, 179: 647–655.
- Kirmayer LJ, Taillefer S (1997): Somatoform disorders, in SM Turner, M Hersen (Eds.): Adult psychopathology and diagnosis (3rd ed.), New York: Wiley.
- Kirmayer LJ, Young A (1998): Culture and somatization: clinical, epidemiological and ethnographic perspectives, Psychosomatics Medicine, 60:420-430.
- Kroeber AL, Kluckhohn C (1952): Culture: a critical review of concepts and definitions, Papers of the Peabody Museum of Archaeology & Ethnology, Harvard University, 47(1), MA: Cambridge: Harvard University Press.
- Kroenke K (2003): Patients presenting with somatic complaints: epidemiology, psychiatric co-morbidity and management, International Journal of Methods in Psychiatric Research, 12 (1): 34-43.
- Kroenke K (2006): Physical symptom disorder: a simpler diagnostic category for somatization-spectrum conditions, Journal of Psychosomatic Research, 60: 335–339.
- Kurlansik SL, Maffei MS (2016): Somatic Symptom Disorder, American Family Physician, 93(1): 49-54A.
- Lazarus RS (1966): Psychological stress and the coping process, New York, NY: McGraw-Hill.
- Lazarus RS, Folkman S (1984): Stress, appraisal, and coping, New York, NY: Springer.
- Lipowsky ZJ (1988): Somatization: the concept and its clinical application, American Journal of Psychiatry, 145(11): 1358-1368.
- Marks EM, Hunder MS (2015): Medically unexplained symptoms: an acceptable term? British Journal of Pain, 9(2): 109-114.
- Marsella AJ (1988): Cross-cultural research on severe mental disorders: issues and findings, Acta Psychiatr Scand Suppl. 1988; 344:7-22nts
- Martin A, Buech A, Schwenk C, Rief W (2007): Memory bias for health related information in somatoform disorders, Journal of Psychosomatic Research, 63(6): 663-671.
- Mayou R (2014): is the DSM-5 chapter on somatic symptom disorder any better than DSM-IV somatoform disorder? The British Journal of Psychiatry, 204: 418–419.
- Mechanic D (1986): The concept of illness behavior: culture, situation and personal predisposition. Psychological Medicine, 16: 1–7.
- Mezzich JE, Botbol M, Christodoulou GN et al., (2016): Introduction ot person-centred psychiatry, in JE Mezzich et al. (Eds.): Person Centered Psychiatry, Switzerland: Springer.
- Nater UM, Fischer S, Ehlert U (2011): Stress as a pathophysiological factor in functional somatic syndromes, Current Psychiatry Review, 7(2): 152-169.
- Olde Hartman T, Lucassen P, van de Lisdonk E et al. (2004): Chronic functional somatic symptoms: a single syndrome, British Journal of General Practice, 54: 922-927,
- Olde Hartman TC (2011): Persistent medically unexplained symptoms in primary care: The patient, the doctor and the consultation: Cap. 1: Introduction. Department of Primary and Community Care, Roadboud University Nijmegen Medical Center, The Netherland.
- Olde Hartman T, Blankenstein N, Molenaar B, et al. (2013): NHG Guideline on Medically Unexplained Symptoms (MUS), Huisarts Wet, 56(5): 222-230.
- Nichter M (1981): Idioms of distress: alternatives in the expression of psychosocial distress: A case study from India, Culture, Medicine, and Psychiatry, 5: 379-408.
- Pennebaker JW (1982): The psychology of physical symptoms, New York: Springer.
- Pilowsky I (1987): Abnormal illness behavior, Psychiatric Medicine, 5: 85–91.
- Ravenzaaij van J, Olde Hartman TC, van Ravesteijn H et al. (2010): Explanatory models of medically unexplained symptoms: a qualitative analysis of the literature, Mental Health in Family Medicine, 7:223–231.
- Rief W, Barsky AJ (2005): Psychobiological perspectives on somatoform disorders, Psychoneuroendocrinology, 30: 996–1002.
- Rief W, Broadbent E (2007): Explaining medically unexplained symptoms-models and mechanisms, Clinical Psychology Review, 27: 821–841
- Rief W, Hiller W, Margraf J (1998): Cognitive aspects in hypochondriasis and the somatization syndrome, Journal of Abnormal Psychology, 107: 587−595.
- Rief W, Isaac M (2007): Are somatoform disorders „mental disorders’? A contribution to the current debate, Current Opinion in Psychiatry, 20: 143-146.
- Roelofs K, Spinhoven P (2007): Trauma and medically unexplained symptoms: Towards an integration of cognitive and neuro-biological accounts, Clinical Psychology Review, 27(7): 798-820.
- Rohleder N (2014): Stimulation of systemic low-grade inflammation by psychosocial stress, Psychosomatic Medicine, 76(3): 181-189.
- Rolfe A, Burton C (2013): Epidemiology and impact in primary and secondary care, in C Burton (Ed.): ABC: Medically Unexplained Symptoms, Chichester: Wiley-Blackwell.
- Rosendal M, olde Hartman TC, Aamland A et al. (2017): „Medically Unexplained” symptoms and symptom disorders in primary care: prognosis-based recognition and classification, BMC Family Practice, 18: 18-27.
- Salkovskis PM, Warwick HC (1986): Morbid preoccupations, health anxiety and reassurance: A cognitive- behavioural approach to hypochondriasis, Behaviour Research and Therapy, 24: 597–602.
- Sharp TJ, Harvey AG (2001): Chronic pain and posttraumatic stress disorder: Mutual maintenance? Clinical Psychology Review, 21: 857-877.
- Sharpe D, Faye C (2006): Non-epileptic seizures and child sexual abuse: A critical review of the literature, Clinical Psychology Review, 26: 1020–1040.
- Sharpe M, Mayou R, Walker J (2006): Bodily symptoms: New approaches to classification, Journal of Psychosomatic Research, 60: 353-356.
- Sharpe M (2013): Somatic symptoms: beyond ‘medically unexplained’, The British Journal of Psychiatry, 203: 320–321.
- Stenkopf L (2015): The signaling theory of symptoms: An evolutionary explanation of the placebo effect, Evolutionary Psychology, 13(3): 1-12.
- Stone J, Wojcik W, Durrance D et al. (2002): What should we say to patients with symptoms unexplained by disease? The „number needed to offend”, British Medical Journal, 325(7378): 1449-1450.
- Stone J, Reuber M, Carson A (2013): Functional symptoms in neurology: mimics and chameleons, Practical Neurology, 13: 104–113.
- Sumathipala A, Siribaddana S, Mangwana S, de Silva P (2006): Management of Patients with Medically Unexplained Symptoms: A Practical Guide, Forum for Research and Development, Colombo, Sri Lanka.
- Tiokhin L (2016): Do symptoms of illness serve signalling functions? (hint: yes), The Quarterly Review of Biology, 91(2): 177-195.
- Waller E, Scheidt CE (2006): Somatoform disorders as disorders of affect regulation: A development perspective, International Review of Psychiatry, 18(1): 13–24.
- Verkuil B, Brosschot JF, Thayer, JF (2007): A sensitive body or a sensitive mind association among somatic sensitization, cognitive sensitization, health worry, and subjective health complaints, Journal of Psychosomatic Research, 63(6): 673-681.
- Vogeley K, Roepstorff A (2009): Contextualizing culture and social cognition, Trends in Cognitive Sciences, 13(12): 511- 516.
- Waller E, Scheidt CE (2006): Somatoform disorders as disorders of affect regulation: A development perspective, International Review of Psychiatry, 18(1): 13–24.
- Wessely S, White PD (2004): There is only one functional somatic syndrome. British Journal of Psychiatry, 185: 95 – 96.
- Wilkinson K (2013): Investigating Difficulties in Emotion Regulation in Medically Unexplained Symptoms, Dissertation, Department of Psychology, University of Sheffield, England.
- Witthoft M, Hiller W (2010): Psychological approaches to origins and treatment of somatoform disorders, Annual Review of Clinical Psychology, 6: 257-283
