Psoriasis is an inflammatory, autoimmune dermatosis with multifactorial etiology and chronic evolution, with major repercussions on the patient’s quality of life (QoL). The main therapeutic purpose in psoriasis is to alleviate the symptomatology of the disease, to prevent recurrences and to increase the patient’s QoL. The therapeutic management of psoriasis depends on the severity of the disease. If in moderate and severe forms, topical therapy is inefficient and not considered feasible, in mild forms of psoriasis, with few plaques, topical therapy is considered a first-line treatment. Topical treatments may be indicated during psoriasis outbreaks as new lesions show up. Conventionally, the topical therapy indicated for patients with psoriasis includes corticosteroids, vitamin D analogues (calcipotriol), retinoids, calcineurin inhibitors, anthralin and tar. Although the topical medication of this condition shows several advantages, mentioning the reduced risk of side effects and treatment compliance, however, the disadvantages of this therapy should also to be highlighted, the most important being the fluctuating bioavailability determined by the skin barrier function. According to public statistics, approximately 80% of patients diagnosed with psoriasis benefit from topical therapy, but the efficiency of conventional formulations is an intense topic studied by researchers in the medical-pharmaceutical field. The development of nano pharmaceutical formulations in close correlation with the influence of nanotechnology in pharmaceutical research opens new perspectives in optimizing topical medication of psoriasis. With the advanced research of the pathophysiology of psoriasis, topical nanoformulations are studied both as administration systems for conventional drug substances, but especially for the newest therapeutic agents included in gene medication. Currently, several clinical studies with topical nanoformulations are underway to optimize the therapeutic management of psoriasis.
Abordări terapeutice convenţionale şi moderne în medicaţia topică a psoriazisului
Conventional and modern therapeutic approaches to the topical medication of psoriasis
First published: 21 noiembrie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.191.6.2019.2690
Abstract
Rezumat
Psoriazisul este o dermatoză inflamatorie, autoimună, cu etiologie multifactorială şi evoluţie cronică, având repercusiuni majore asupra calităţii vieţii pacientului. Principalul scop terapeutic în psoriazis este de a ameliora simptomatologia bolii, de a preveni recidivele şi de a creşte calitatea vieţii bolnavului. Managementul terapeutic al psoriazisului depinde de severitatea afecţiunii. Dacă în formele moderate şi severe terapia topică este ineficientă şi nu este considerată fezabilă, în formele uşoare de psoriazis, cu puţine plăci, terapia topică este considerată tratament de primă linie. Tratamentele topice pot fi indicate în timpul puseurilor de psoriazis în condiţiile în care noi leziuni sunt pe cale de apariţie. În mod convenţional, terapia topică indicată în cazul pacienţilor cu psoriazis include corticosteroizi, analogi ai vitaminei D (calcipotriolul), retinoizi, inhibitori de calcineurină, antralină şi gudroane. Deşi medicaţia topică a acestei afecţiuni se bucură de o serie de avantaje, dintre care menţionăm riscul redus de reacţii adverse şi complianţa la tratament, totuşi sunt de reţinut şi dezavantajele acestei terapii, cea mai importantă fiind biodisponibilitatea fluctuantă determinată de funcţia de barieră a pielii. Conform datelor statistice publice, aproximativ 80% dintre pacienţii diagnosticaţi cu psoriazis beneficiază de terapie topică, însă eficacitatea formulărilor convenţionale este un subiect intens studiat de cercetătorii din domeniul medico-farmaceutic. Dezvoltarea formulărilor nanofarmaceutice în strânsă corelaţie cu influenţa nanotehnologiei în cercetarea farmaceutică deschide perspective noi în optimizarea medicaţiei topice administrate în psoriazis. Odată cu cercetarea avansată a fiziopatologiei psoriazisului, nanoformulările topice sunt studiate ca sisteme de administrare a substanţelor medicamentoase convenţionale, dar mai ales a agenţilor terapeutici de ultimă generaţie incluşi în medicaţia genică. În prezent sunt în curs de desfăşurare o serie de studii clinice cu nanoformulări topice pentru a optimiza managementul terapeutic al psoriazisului.
Introducere
Psoriazisul este o boală autoimună pentru care nu s-au descoperit încă tratamente curative, ci numai mijloace terapeutice care să o ţină sub control, alinând într-o oarecare măsură suferinţa celor care trăiesc frustrarea de a avea o afecţiune care nu se vindecă în totalitate. Aceasta nu este doar o afecţiune care se observă fizic, ci una care lasă urme adânci asupra psihicului celor afectaţi, dezvoltând de multe ori complexe şi nemulţumiri, cu repercusiuni psihoemoţionale şi sociale pentru pacientul diagnosticat cu psoriazis.
Psoriazisul este o afecţiune cutanată inflamatorie şi proliferativă, fiind o boală cronică cu predispoziţie poligenică ce se caracterizează prin prezenţa unor plăci eritematoase, bine delimitate, acoperite cu scuame groase, lamelare, sidefii şi stratificate, localizate în mod electiv pe feţele extensive ale membrelor şi pe scalp(10).
Incidenţa bolii variază între 0,5% şi 2% din populaţia globului. Psoriazisul este considerat o boală anevoioasă, cu o mare variabilitate interindividuală la terapie. Acesta evoluează manifestând puseuri de recidive la diferite intervale de timp, uneori chiar pe parcursul întregii vieţi. Leziunile cutanate din psoriazis apar de obicei la vârste cuprinse între 20 şi 50 de ani, dar leziunile iniţiale pot apărea chiar şi la nou-născut sau la adultul de vârstă înaintată. Indiferent de momentul declanşării bolii, pacientul se va lupta o viaţă întreagă pentru a trata şi a determina dispariţia plăcilor eritemato-scuamoase, care sunt o sursă permanentă de anxietate şi neplăcere(6,7).
Managementul terapeutic al psoriazisului depinde de severitatea afecţiunii. Dacă în formele moderate şi severe terapia topică este ineficientă şi nu este considerată fezabilă, în formele uşoare de psoriazis, cu puţine plăci, terapia topică este considerată tratament de primă linie. Tratamentele topice pot fi indicate în timpul puseurilor de psoriazis, în condiţiile în care noi leziuni sunt pe cale de apariţie. În mod convenţional, terapia topică indicată în cazul pacienţilor cu psoriazis include corticosteroizi, analogi ai vitaminei D (calcipotriolul), retinoizi, inhibitori de calcineurină, antralină şi gudroane. Deşi medicaţia topică a acestei afecţiuni se bucură de o serie de avantaje dintre care menţionăm riscul redus de reacţii adverse şi complianţa la tratament, totuşi sunt de reţinut şi dezavantajele acestei terapii, cea mai importantă fiind biodisponibilitatea fluctuantă determinată de funcţia de barieră a pielii. Conform datelor statistice publice, aproximativ 80% dintre pacienţii diagnosticaţi cu psoriazis beneficiază de terapie topică, însă eficacitatea formulărilor convenţionale este un subiect intens studiat de cercetătorii din domeniul medico-farmaceutic. Dezvoltarea formulărilor nanofarmaceutice, în strânsă corelaţie cu influenţa nanotehnologiei în cercetarea farmaceutică, deschide perspective noi în optimizarea medicaţiei topice administrate în psoriazis.
Aspecte generale privind etiopatologia şi simptomatologia psoriazisului
Psoriazisul apare ca rezultat al interacţiunii complexe dintre factorii genetici şi factorii favorizanţi de mediu. Psoriazisul este o maladie reacţională, plurifactorială, care apare pe un fond cu predispoziţie genetică.
Din punct de vedere histologic, se observă hiperplazia şi intensificarea activităţii mitotice la nivelul epidermului. Leziunile psoriazice prezintă o parakeratoză accentuată, crestele epidermice interpapilare sunt foarte mult alungite, marginea lor fiind mai mult decât triplă (hiperplazie şi acantoză interpapilară), adesea lărgite în profunzime, în formă de clopot. Se observă mitoze nu numai la celulele bazofile ale stratului germinativ, ci şi în celelalte straturi profunde ale epidermului. Numărul mitozelor este de nouă ori mai mare decât numărul normal, pielea psoriazică având un timp de reînnoire epidermică de numai 3-4 zile, comparativ cu perioada normală de reînnoire a epidermului, de 25-30 zile. Durata dintre două mitoze ale celulelor din stratul bazal scade de la 163 ore, în medie, la 37,5 ore în pielea psoriazică.
Proliferarea epidermică exacerbată este asociată cu anomalii ultrastructurale şi imunohistochimice care afectează procesul de keratinizare. Astfel, în pielea psoriazică apar o diminuare a numărului de tonofilamente şi desmozomi, lărgirea spaţiilor intercelulare cu dispariţia aproape completă a glicoproteinelor de suprafaţă, precum şi diminuarea granulelor de keratohialină. Modificările structurale ating, în afara celulelor, şi structura membranei bazale şi a pereţilor microvaselor sangvine şi limfatice, care din loc în loc prezintă soluţii de continuitate. Consecinţa directă a alterării pereţilor microvascularizaţiei este creşterea permeabilităţii vasculare la nivelul pielii psoriazice.
Analiza histologică a pielii psoriazice evidenţiază parakeratoză (nuclei reţinuţi în stratul cornos), microabcese polimorfonucleare sub stratul cornos, absenţa stratului granulos, îngroşarea neregulată a epidermului, hiperplazie cu elongarea papilelor dermice (papilomatoză), pustule spongiforme în stratul malpighian, anse capilare dilatate în papilele dermice, infiltrate cu limfocite T, macrofage, celule dendritice, mastocite în dermul superior (figura 1)(10,18).
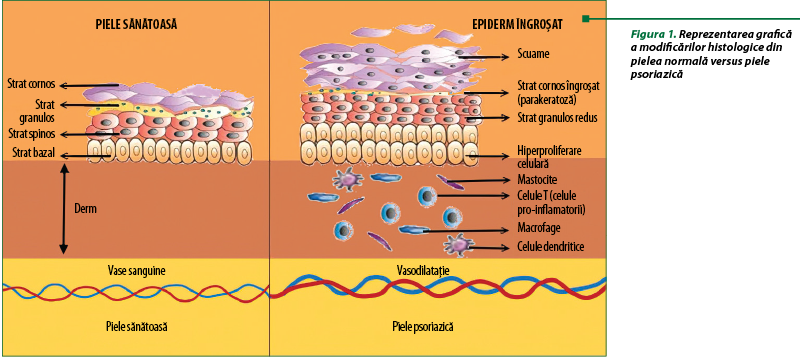
Simptomatologia psoriazisului constă în primul rând în plăcile psoriaziforme, manifeste la aproximativ 80-90% dintre cazuri. Acestea de regulă întrunesc însuşirile caracteristice reprezentate de îngroşare (induraţii) şi roşeaţă (inflamaţie)(14). Plăcile sunt de obicei simetrice şi, în raport cu topografia, se regăsesc de regulă la nivelul coatelor, genunchilor, în regiunea sacrată şi pe pielea capului, dar pot fi afectate de asemenea palmele, plantele, repliurile periunghinale, pielea dosului articulaţiilor interfalangiale şi organele genitale. Mai rar, se întâmplă ca leziunile psoriaziforme să afecteze regiunile opuse feţelor de extensie a articulaţiilor şi pliurilor inghino-genitale-vulvare, axilare, submamare, perineale şi perianale, purtând numele de psoriazis inversat(21).
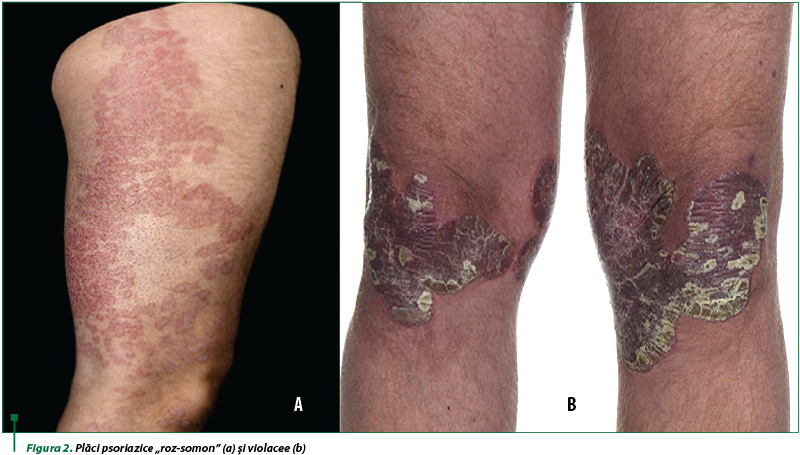
Culoarea plăcilor variază de la negru, violaceu până la o nuanţă pală de „roz-somon” (figura 2, a şi b).
Suprafaţa plăcilor este de obicei scuamoasă, variind de la scuame fine, argintii, la scuame groase, aderente (figura 3). Plăcile pot fi foarte mici (<1 cm) sau se pot întinde pe suprafeţe mai mari, rezultând din confluarea unor plăci de dimensiuni mici(14). Din punct de vedere clinic, simptomatologia psoriazisului este diferită în funcţie de forma clinică în care se manifestă, de eventualele complicaţii existente, topografie şi, în unele cazuri, de vârstă.
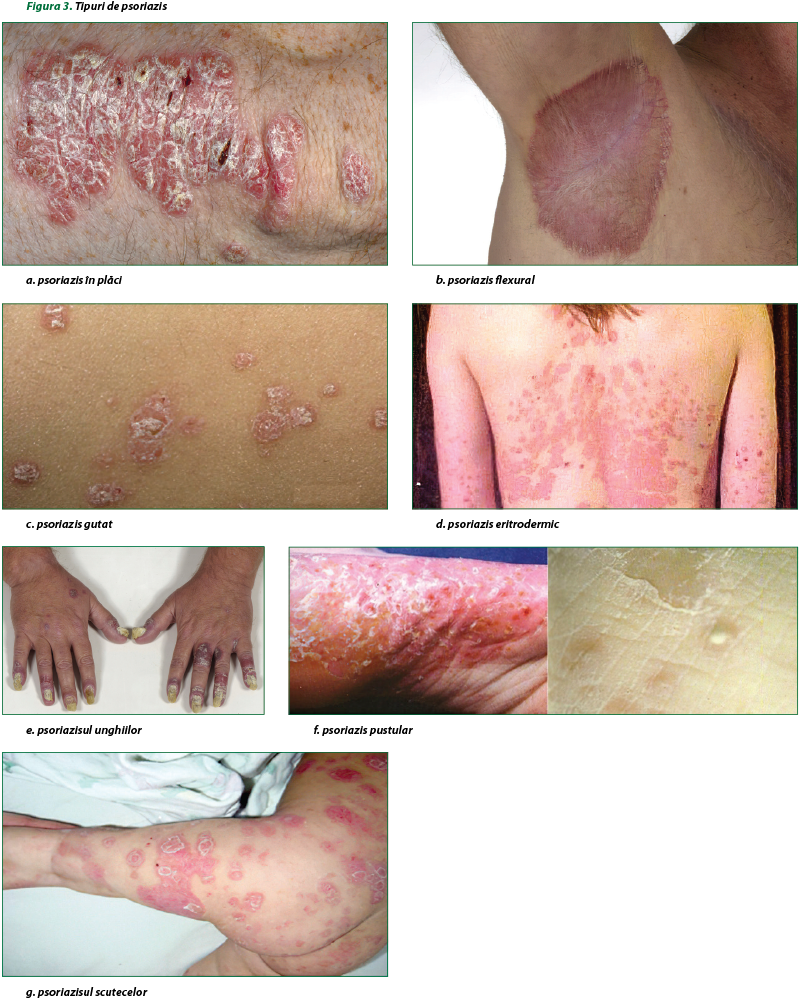
Principalele forme clinice de psoriazis
Psoriazisul vulgar (psoriazis în placă)
Psoriazisul în placă este cel mai comun, 80-90% dintre cazuri (figura 3 a). Plăcile psoriazice simetrice manifestă de obicei trei trăsături: formaţiuni scuamoase, îngroşarea şi înroşirea epidermului. Culoarea plăcilor variază de la un roşu-aprins, întunecat chiar, până la nuanţe mai pale, aşa-numitul „roz-somon”. Boala are evoluţie fluctuantă, întinzându-se pe luni sau ani, pe parcursul cărora vor fi afectate diferite regiuni de piele(14).
Psoriazisul flexural
Acest tip de psoriazis se mai numeşte şi psoriazisul pliurilor sau psoriazis inversat, manifestându-se în orice pliu, dar cu precădere la nivel inghinal, subaxial, submamar şi ombilical (figura 3 b). Placa psoriazică, bine delimitată, poate fi înconjurată de mici leziuni satelite. O caracteristică marcantă a acestei forme de psoriazis este maceraţia, care maschează parţial eritemul şi împiedică formarea scuamelor(2).
Psoriazisul gutat
Această denumire provine din termenul din limba latină gutta = „picătură”. Cazurile de psoriazis gutat nu au o frecvenţă foarte mare, bolnavii fiind de obicei copii cu vârste cuprinse între 8 şi 16 ani. În mod normal, psoriazisul gutat survine brusc, cam la două-patru săptămâni după o perioadă de dureri ale gâtului. Un tip deosebit de durere în gât, cu denumirea de amigdalită streptococică, pare să prezinte o probabilitate mare de a urma psoriazisului gutat, dar încă nu se cunoaşte care ar fi cauza. De obicei, petele dispar de la sine după câteva săptămâni, însă în unele cazuri ele pot persista sau evolua finalmente spre a deveni plăci mai întinse de psoriazis (figura 3 c)(19).
Psoriazisul eritrodermic (psoriazis generalizat)
Acest tip de psoriazis este foarte puţin răspândit. După cum sugerează şi denumirea, este o afecţiune în care petele de psoriazis se răspândesc pe tot corpul (figura 3 d). Psoriazisul generalizat este puţin scuamos, iar cea mai frapantă trăsătură a pielii poate fi aceea că ia o coloraţie de un roşu-intens, pe aproape toată suprafaţa trupului. Unele cauze pot fi erupţiile severe ca urmare a unui tratament medicamentos, eczemă atopică, Pitiriazis rubra pilaris sau sindromul Sézary (limfom cu celule cutanate de tip T)(14,17).
Psoriazisul unghiilor
Psoriazisul unghiilor este frecvent în toate formele de psoriazis juvenil, atingerea unghiilor având o incidenţă de 50%. Clinic, constă din depresiuni cupuliforme, discromii, onicoliză şi hiperkeratoză subunghinală (figura 3 e). Uneori, ca urmare a psoriazisului, unghiile se deshidratează, se subţiază, îşi schimbă culoarea şi se desprind parţial de pe patul unghinal. Psoriazisul poate afecta atât unghiile de la mâini, cât şi pe cele de la picioare, dar acestea din urmă tind să reacţioneze prin îngroşare, căpătând aspectul unei infecţii cu o ciupercă(14).
Psoriazisul pustular
Principala trăsătură distinctă a psoriazisului pustular constă în apariţia unor pustule nefoliculare, spongiforme (figura 3 f). Cel mai comun tip de psoriazis pustular apare în palme şi pe tălpi. În locul petelor roşietice proprii psoriazisului comun, în această afecţiune apar pustule albe sau gălbui, care se închid la culoare după câteva zile şi în cele din urmă devin brune şi cad.
Psoriazisul scutecelor
Această afecţiune apare la copiii mici, în zonele care intră în contact cu scutecele (figura 3 g). Pielea are culoarea roşie mată şi aceeaşi suprafaţă aspră şi scuamoasă. Erupţia are o margine bine definită, dar de formă neregulată, iar petele se pot răspândi şi în alte regiuni ale corpului, mai ales pe scalp sau în pliurile umede ale pielii, îndeosebi inghinal şi subaxial(5,11).
Managementul terapeutic al pacientului cu psoriazis prin terapie topică
Principalul obiectiv terapeutic al medicaţiei antipsoriazis este de a ameliora progresiv calitatea vieţii pacientului. Orice plan terapeutic implică două etape, după cum urmează:
-
etapa de albire, care are drept scop diminuarea ritmului de reînnoire a epidermului până la valori normale şi albirea leziunilor;
-
etapa de întreţinere, care începe pe o piele aparent sănătoasă şi are drept scop evitarea recidivelor.
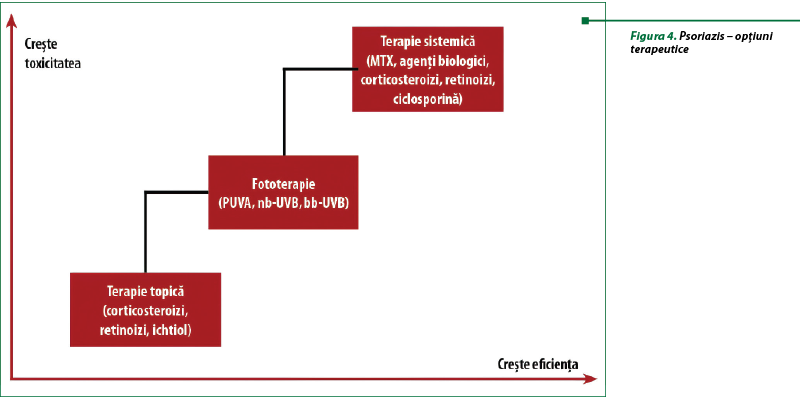
În general, opţiunile terapeutice pentru psoriazis implică trei linii de tratament, prezentate schematic în figura 4, luând în considerare toxicitatea şi eficacitatea.
1. Prima linie de tratament este reprezentată de medicamente topice tradiţionale: corticosteroizi, vitamina D şi analogi, ditranol şi gudron de cărbune.
2. Linia a doua cuprinde:
-
fototerapia cu radiaţii ultraviolete UVB sau psoralen şi radiaţii ultraviolete UVA (PUVA)
-
agenţi sistemici nonbiologici – ciclosporină, metotrexat, acitretin.
3. În linia a treia terapeutică se află tratamente biologice sistemice – antagonişti ai factorului de necroză tumorală (anticorpi monoclonali): adalimumab, etanercept, infliximab şi ustekinumab(32).
Substanţe active utilizate în medicaţia topică a psoriazisului
Pentru formele uşoare de manifestare, în general tratamentul local este recomandat ca terapie de primă linie. Pentru formele severe se recomandă tratamentul sistemic sau fototerapia.
Terapiile topice cu formulări convenţionale prezintă anumite limitări, precum penetrarea redusă a substanţei medicamentoase, tendinţa frecventă de creştere a dozei, toxicitatea şi complianţa scăzută a pacientului. În ceea ce priveşte fototerapia şi terapia sistemică, reacţiile adverse includ toxicitatea renală şi hepatică, cancerul de piele şi hipertensiunea arterială. Toate aceste inconveniente limitează utilizarea terapiei convenţionale disponibile pentru psoriazis(18,23).
Terapia topică în psoriazis se aplică în cazurile uşoare, dar şi ca adjuvant în formele moderate sau severe care se tratează în mod curent cu radiaţii ultraviolete sau cu medicaţie sistemică. În prezent, terapia topică include: preparate emoliente şi hidratante, glucocorticoizi topici, derivaţi de vitamina A (tazaroten), derivaţi de vitamina D (calcipotriol, calcitriol, tacalcitol), preparate pe bază de gudron şi antralin(3).
Terapia topică este de elecţie în cazurile în care este afectată o suprafaţă mai mică de 10% din suprafaţa corpului. Se poate utiliza de asemenea pentru psoriazisul care afectează suprafeţe sensibile precum faţa, zonele de flexurale şi zona genitală, ca adjuvanţi pentru tratamentul psoriazisului care afectează mai mult de 10% din suprafaţă corpului, dar şi ca terapie în psoriazisul palmoplantar refractar şi în cel de la nivelul scalpului(28,29).
Emolientele şi hidratantele
Substanţele emoliente şi hidratante nu se utilizează ca monoterapie, dar sunt utile ca bază în terapia topică. Hidratarea are rol în normalizarea hiperproliferării, diferenţierii şi apoptozei(31). Emolientele hidratează pielea uscată, reduc descuamarea, atenuează fisurile şi îmbunătăţesc penetrarea altor agenţi topici(12). Emolientele şi hidratantele se regăsesc în diferite forme farmaceutice, precum unguente, creme, loţiuni, uleiuri de duş, şampoane şi înlocuitoare de săpun. Sub aspect clinic, se consideră că unguentele sunt mai potrivite pentru pielea foarte uscată, îngroşată, cu tendinţă de fisurare, utilizându-se de regulă pe timpul nopţii, în timp ce cremele mai puţin grase şi loţiunile se consideră a fi ideale pentru utilizarea de zi cu zi.
Antralinul (ditranol)
Antralinul reprezintă unul dintre cele mai rapide şi eficiente tratamente pentru pacienţii cu psoriazis, al cărui mecanism de acţiune nu este pe deplin înţeles. Când se utilizează agenţi anticitokine, plăcile psoriazice prezintă o continuă vindecare, însă, în mod diferit, antralinul administrat topic iniţial reduce eritemul şi inflamaţia, după care începe normalizarea plăcilor psoriazice. De asemenea, pielea nelezată suferă iritaţii în momentul în care intră în contact cu antralinul.
Tratamentul pielii psoriazice cu antralin evidenţiază o reducere în proliferarea epidermică, în timp ce numărul limfocitelor T şi al celulelor Langerhans pare a fi neafectat. Antralinul reduce proliferarea keratinocitelor, previne activarea celulelor T, restabileşte diferenţierea celulară, iar producerea de radicali liberi poate contribui la efectul său. Din punctul de vedere al formelor farmaceutice, antralinul se regăseşte în unguente, creme, uleiuri de duş şi lipogeluri (antranil lipozomal) în concentraţii de 0,5‑1,5%(15,20,28).
Gudroanele
Gudroanele se obţin din cărbune, din anumite tipuri de lemn prin distilare uscată, precum pin, fag, mesteacăn şi ienupăr, dar există şi gudroane de şist (bituminoase).
În practica medicală, gudronul de cărbune este cel care predomină în formulările farmaceutice.
Gudronul de cărbune reprezintă un amestec complex de hidrocarburi produs de piroliza cărbunelui (distrugerea termică). Se prezintă ca un lichid vâscos cu miros neplăcut.
Gudronul de cărbune şi-a demonstrat succesul în tratarea plăcilor cronice psoriaziforme, în psoriazisul palmoplantar şi cel de la nivelul scalpului. Eficacitatea terapeutică în psoriazis este atribuită proprietăţilor antipruriginoase şi antiinflamatorii. Sub aspectul formelor farmaceutice, gudroanele se regăsesc în şampoane, săpunuri, geluri de curăţare, unguente şi creme(22).
Inhibitorii de calcineurină
Inhibitorii topici ai calcineurinei sunt reprezentaţi de moleculele de tacrolimus şi pimecrolimus, indicate pentru tratamentul topic al dermatitei atopice, dar au fost studiaţi şi pentru tratamentul psoriazisului.
Tacrolimusul este o lactonă macrociclică şi care, la nivel intracelular, realizează un complex cu imunofilina şi inhibă calcineurin-fosfataza, precum şi o serie de kinaze (ex.: MAP, JNK şi p38). Studiile clinice au evidenţiat eficacitatea acestei substanţe active şi în unele dermatoze cronice inflamatorii precum psoriazis, lichen plat, sarcoidioză şi piodermie gangrenoasă. În mod particular, s-au evidenţiat rezultate remarcabile ca urmare a tratamentului topic cu tacrolimus în psoriazisul inversat facial şi flexural, iar din studii recente a reieşit eficacitatea acestuia în psoriazisul vulgar(25). De remarcat faptul că molecula de tacrolimus nu cauzează atrofiere cutanată ca efect secundar, ceea ce constituie un mare avantaj în raport cu corticosteroizii topici(30).
Retinoizii topici
Tazarotenul şi acitretinul sunt în prezent singurele medicamente aprobate de FDA şi EMEA pentru a fi utilizate în tratamentul psoriazisului. Atât tazarotenul administrat local, cât şi acitretina administrată pe cale orală acţionează asupra receptorilor acidului retinoic, precum şi a receptorilor retinoizi X, determinând în acest fel o reducere a expresiei genice a citokinelor inflamatorii, precum şi o inhibiţie a proliferării keratinocitelor.
Tazarotenul şi acitretinul sunt utilizate în mod eficient în tratamentul psoriazisului, beneficiile oferite de acestea fiind reprezentate de lipsa deprimării sistemului imunitar şi de succesul rezultat ca urmare a reducerii proceselor inflamatorii. Un alt avantaj este reprezentat de faptul că în momentul în care se asociază cu alţi agenţi topici şi, respectiv, sistemici, ambii retinoizi produc o îmbunătăţire a eficacităţii clinice a acestora, reducând necesarul de tratament.
Ca tratament topic, tazarotenul are ca efect advers frecvent iritarea locală, cu mâncărime uşoară până la moderată, senzaţie de arsură şi descuamare. Absorbţia sistemică este foarte redusă, ceea ce face ca efectele secundare sistemice să fie limitate.
Formele farmaceutice în care se regăseşte tazarotenul sunt geluri şi creme, în concentraţii de 0,05% şi 0,1%(26).
Analogii vitaminei D
Analogii sintetici ai vitaminei D au fost dezvoltaţi prin realizarea unor modificări la nivelul catenei laterale, cu scopul de a spori eficacitatea antipsoriazică a vitaminei D3 şi de a reduce efectul hipercalcemiant, întrucât aceştia se transformă rapid în metaboliţi inactivi.
Analogii vitaminei D s-au dovedit a fi utili în tratamentul psoriazisului cronic în plăci. Aceştia sunt eficienţi de asemenea şi în tratamentul psoriazisului manifestat la nivelul unghiilor, precum şi în cel de la nivelul scalpului. Eficacitatea acestor agenţi se consideră că este determinată de inhibarea proliferării keratinocitelor şi de inhibarea producţiei de citokine în celulele T, celulele dendritice şi keratinocite, prin intermediul receptorului vitaminei D. Totodată, prin intermediul acestui receptor, este posibil să se producă o creştere a nivelului seric al calciului.
Tacalcitiolul, calcipotriolul şi calcitriolul se utilizează în tratamentul psoriazisului fie ca monoterapie, fie în asociere cu steroizi topici, precum betametazona(16).
Calcipotriolul este un analog sintetic al vitaminei D, fiind disponibil în concentraţie de 0,005% în diferite formulări precum creme, unguente, loţiuni şi spumă pentru scalp. Tacalcitiolul şi calcitriolul sunt analogi ai vitaminei D caracterizaţi prin siguranţă şi eficacitate pe termen lung în tratamentul psoriazisului cronic în plăci şi prin tolerabilitate bună.
Dintre analogii vitaminei D, cel mai frecvent se utilizează calcipotriolul, care se regăseşte în diferite forme farmaceutice precum unguent, cremă şi soluţie pentru scalp în concentraţie de 0,005%. Calcitriolul este disponibil numai sub formă de unguent (3 mg/g). Tacalcitiolul este disponibil sub formă de unguent şi loţiune (4 mg/g)(28).
Corticosteroizii topici
Corticosteroizii topici, în mod special cei cu potenţă foarte ridicată, sunt consideraţi tratament de primă linie în majoritatea cazurilor. Corticosteroizii reduc inflamaţia prin multiple mecanisme şi inhibă hiperproliferarea keratinocitelor la nivelul leziunilor psoriazice(4).
În funcţie de potenţa lor terapeutică, corticosteroizii se clasifică în patru clase: cu potenţă slabă, medie, potenţi, foarte potenţi.
În general, corticosteroizii cu potenţă slabă se folosesc în terapia antipsoriazis la copii, iar la adulţi pe zonele sensibile ale pielii, precum faţă, axile şi zona inghinală, în timp ce zonele hipercheratinizate, precum palmele, tălpile şi leziunile cronice, necesită corticosteroizi cu potenţă mare. Această clasă de corticosteroizi, cu potenţă mare, trebuie utilizată în mod limitat, maximum patru săptămâni şi nu mai mult de două aplicaţii pe zi. Există totuşi strategii de tratament pe termen lung bazate pe corticosteroizii potenţi, însă acestea includ terapia intermitentă, terapia de weekend, terapia care combină corticosteroizi cu alţi agenţi terapeutici sau cu formele de corticosteroizi cu potenţă slabă.
În urma utilizării locale a corticosteroizilor pot să apară efecte adverse precum atrofierea pielii, striuri, purpură, telangiectazie sau dermatoză acneiformă. De asemenea, în urma aplicării cronice a corticosteroizilor se poate instala tahifilaxia. Un efect secundar care apare mai rar ca urmare a utilizării la scară largă şi pe termen lung a corticosteroizilor cu potenţă mare constă în inhibarea axului hipotalamo-hipofizo-corticosuprarenal.
Oprirea tratamentului se recomandă să se facă treptat, pentru a evita efectul de tip rebound.
Pentru reducerea riscului de efecte secundare se va lua în considerare, după încheierea cu succes a unui tratament cu agenţi potenţi, trecerea la agenţi cu potenţă mai slabă, terapia rotaţională şi alternarea cu agenţi nesteroidieni, precum antralinul, gudronul de cărbune sau calcipotriolul(27). Corticosteroizii sunt formulaţi sub o multitudine de forme farmaceutice, incluzând unguente, creme, loţiuni, spray-uri, şampoane, spume şi geluri(28).
Perspective privind utilizarea sistemelor terapeutice particulate în medicaţia antipsoriazis
După cum rezultă din informaţiile anterioare, în prezent există multe opţiuni de tratament pentru a ameliora simptomatologia psoriazisului, dar nicio linie terapeutică nu asigură vindecarea completă. Terapiile topice cu formulări convenţionale au o serie de dezavantaje, cum ar fi penetrarea limitată a medicamentului, necesitatea administrărilor frecvente, la intervale de 3-4 ore, riscul apariţiei reacţiilor adverse, precum şi complianţa scăzută a pacienţilor la tratament. Mai mult, fototerapia şi medicamentele sistemice prezintă multe efecte secundare, inclusiv toxicitate hepatică, toxicitate renală, hipertensiune arterială etc.(1) Toate aceste aspecte limitează utilizarea terapiilor convenţionale deja disponibile pentru psoriazis. Interesul continuu spre dezvoltarea de noi formulări, precum sistemele coloidale de administrare a medicamentelor, a condus la obţinerea unor noi sisteme de administrare cutanată şi transcutanată a substanţelor medicamentoase administrate în terapia locală a psoriazisului.
Vehiculele coloidale care includ sistemele veziculare şi particulate, cum ar fi lipozomii, transferozomii, niozomii, etozomii, nanoparticulele lipidice solide, microsferele, micelele şi dendrimerii, au fost folosite cu succes pentru administrarea sigură şi eficientă a diverselor medicamente antipsoriazice, precum tretinoină, metotrexat, ditranol, corticosteroizi etc. Aceste sisteme terapeutice au un mare potenţial curativ prin creşterea eficacităţii terapeutice şi diminuarea riscului de reacţii adverse ca urmare a reducerii dozei de substanţă medicamentoasă şi prin localizări eficiente ale substanţei active pe zona afectată (aria de interes terapeutic)(8,9,13). Practic, sistemele coloidale sunt vezicule cu dimensiuni cuprinse în intervalul 1 nm – 0,5 µm. Aceste sisteme sunt cunoscute şi sub denumirea de sisteme particulate sau sisteme veziculare, fiind constituie dintr-o entitate care asigură transportul şi eliberarea substanţei medicamentoase(24,25).
Concluzii
Psoriazisul este o boală cu consecinţe somatice interne şi externe, psihologice şi sociale, aceşti pacienţi fiind expuşi unui risc de stigmatizăre socială. Din acest motiv, este foarte important ca afecţiunea să fie ţinută sub control cu o terapie eficientă, adaptată nevoilor fiecărui pacient.
În formele moderate şi severe, terapia topică este ineficientă şi nu este considerată fezabilă. În aceste forme, terapia sistemică, în mod special medicamentele biologice, a devenit alternativa eficientă de tratament.
În formele uşoare, terapia topică este considerată tratament de primă linie. Beneficiile terapiei topice includ un risc redus de efecte secundare, costuri mici şi complianţa.
Sistemele nanoparticulate de administrare a medicamentelor vizează obţinerea unui beneficiu terapeutic mult îmbunătăţit al medicamentelor deja utilizate în terapie, precum şi o administrare sigură şi eficientă a entităţilor moleculare inovatoare.
Sistemele terapeutice coloidale au evidenţiat proprietăţi optime de cedare controlată a substanţelor active în leziunile psoriazice. Aceste sisteme permit administrarea unei doze mai mici pentru aceeaşi eficienţă terapeutică, cu o complianţă mult îmbunătăţită comparativ cu formulările convenţionale. Conform rezultatelor publicate de diverse grupuri de cercetători din întreaga lume, un număr mare de sisteme terapeutice inovatoare dezvoltate pe principiile nanotehnologiilor ar putea contribui la optimizarea terapiei locale a psoriazisului.
Bibliografie
- Bailey EE, Ference EH, Alikhan A, Hession MT, Armstrong AW. Combination treatments for psoriasis: a systematic review and meta-analysis. Archives of Dermatology 2012;148:511-522.
- Barnes TM, Greive KA. Topical pine tar: History, properties and use as a treatment for common skin conditions. Australian Journal of Dermatology 2017;58:80-85.
- Bos JD, Spuls PI. Topical treatments in psoriasis: today and tomorrow. Clinics in Dermatology 2008;26:432-437.
- Busse KL, Alikhan A, Feldman SR. Optimizing topical therapy for psoriasis. Expert Review of Dermatology 2009;4(4):385-402.
- Capon F. The genetic Basis of Psoriasis. International Journal of Molecular Sciences 2017;18(12):2526.
- Diaconu JD, Nedelcu I, et al. Psoriazis. Editura Viaţa Medicală Românească, Bucureşti, 1997;5-7.
- Dimitrescu A. Dermatologie. Editura Naţional, Bucureşti, 2011.
- El-Darouti M, Hay RB. Psoriasis: highlights on pathogenesis, adjuvant therapy and treatment of resistant and problematic cases (part I). Journal of the Egyptian Women’s Dermatologic Society 2010;7:64-67.
- Fang JY, Fang CL, Liu CH, Su YH. Lipid nanoparticles as vehicles for topical psoralen delivery: solid lipid nanoparticles (SLN) versus nanostructured lipid carriers (NLC). European Journal of Pharmaceutics and Biopharmaceutics 2008;70:633-640.
- Frosea D, Popescu R, Popescu CM. Compendiu de dermatologie şi venerologie. Editura Tehnică, Bucureşti, 1996.
- Fry L, Baker BS. Triggering psoriasis: the role of infections and medications. Clin Dermatol 2007;25(6):606-15.
- Gelmetti C. Therapeutic moisturizers as adjuvant therapy for psoriasis patients. Am J Clin Dermatol 2009;10(1):7-12.
- Godic A. New approaches to psoriasis treatment: a review. Acta Dermatovenerol APA 2004;3:50-57.
- Higgins E. Common dermatoses – Psoriasis. Medicine 2017;45(6):368-378.
- Holstein J, Fehrenbacher B, Brück J, Müller-Hermelink E, Schäfer I, Carevic M, Schittek B, Schaller M, Ghoreschi K, Eberle FC. Anthralin modulates the expression pattern of cytokeratins and antimicrobial peptides by psoriatic keratinocytes. Journal of Dermatological Science 2017;87(3):236-245.
- Leyssens C, Verlinden L, Verstuyf A. The future of vitamin D analogs. Frontiers in Physiology 2014;5(144):1-18.
- Raul L. Miniatlas Psoriazis. Mediset Publishing 2012;14.
- Madhulika P, Amit A, Manju RS, Deependra S, Swarnlata S, Shailendra S, Ajazuddin. Understanding the prospective of nano-formulations towards the treatment of psoriasis. Biomedicine & Pharmacotherapy 2018;107:447-463.
- Marks R. Tratamente pentru psoriazis. Editura Antet XX Press, 2005;8:18-23,36-61.
- McGill A, Frank A, Emmett N, Turnbull DM, Birch-Machin MA, Reynolds NJ. The anti-psoriatic drug anthralin accumulates in keratinocyte mitochondria, dissipates mitochondrial membrane potential, and induces apoptosis through a pathway dependent on respiratory competent mithocondria. FASEB J 2005;19:1012-1014.
- Napolitano M, Caso F, Scarpa R, Megna M, Patri A, Balato N, Costa L. Psoriatic arthritis and psoriasis: differential diagnosis. Clin Rheumatol 2016;35:1893-1901.
- Paghdal KV, MD, PharmD, Schwartz RA, MD, MPH. Topical tar: Back to the future. J Am Acad Dermatol 2009;61(2):294-302.
- Sala M, Elaissari A, Fessi H. Advanced in psoriasis physiopathology and treatments: Up to date of mechanistic insights and perspectives of novel therapies based on innovative skin drug delivery system (ISDDS). J Controlled Release 2016;239:182-202.
- Sharma J, Kalra S, Sharma A, Ran S. Colloidal drug carriers. The Internet Journal of Family Practice 2010:9.
- Singh MR, Pradhan K, Singh D. Lipid matrix systems with emphasis on lipid microspheres: potent carriers for transcutaneous delivery of bioactives. Current Drug Delivery 2012;9:243-254.
- Singh R, Lee K, Brodsky M, Atanelow Z, Farahnik B, Abrouk M, Nakamura M, Zhu TH, Liao W. Erythrodermic psoriasis: pathophysiology and current treatment perspectives. Psoriasis: Targets and Therapy 2016;6:93-104.
- Sola-Ortigosa J, Sánchez-Regaña M, Umbert-Millet P. An update on Scalp Psoriasis. Actas Dermo-Sifiliográficas 2009;100(7):536-43.
- Torsekar R, Gautam MM. Topical Therapies in Psoriasis. Indian Dermatology Online Journal 2017;8(4):235-245.
- Van de Kerkhof PC, Barker J, Griffiths CE, Kragballe K, Mason J, Menter A, et al. Psoriasis: Consensus on topical therapies. J Eur Acad Dermatol Venereol 2008;22:859-870.
- Wang C, Lin A. Efficacy of Topical Calcineurin Inhibitors in Psoriasis. Journal of Cutaneous Medicine and Surgery 2014;18(1):8-14.
- Witman PM. Topical therapies for localized psoriasis. Mayo Clin Proc 2001;76:943‑949.
- https://www.formaremedicala.ro/l044l-protocol-terapeutic-psoriazis-agenti-psoriazis-cronic-placi-si-placarde-forma-medie-sau-severa/ (accesat la data 08.06.2019)
Articole din ediţiile anterioare
Farmacoterapia unor afecţiuni dermatologice frecvente. Iatrogenie cu manifestări cutanate
Tratarea leziunilor dermatologice este o artă-cu-ştiinţă. Complexitatea leziunilor, multitudinea lor, evoluţia lor spre vindecare sau agravarea lor...