The treatment of dermatological lesions is an art-cum-science. The complexity of the lesions, their multitude, their evolution towards healing or their aggravation, the danger of superinfection or systemic infections, as well as the many available therapeutic solutions, make the elaboration and implementation of the therapeutic plan challenges the pharmacist has to deal with. The dermatological pathology is frequent, multifactorial, with severity ranging from banality to potentially fatal. Dermatological care is also extremely complex, starting from the observance of simple but essential hygiene and skin hydration rules, often involving the use of well-known, topical or systemically administered medicines, and going through the use of recent medicines, such as monoclonal antibodies. These biological drugs prove their efficacy and are becoming more widely accepted, being in some severe forms of illness, refractory to other treatments, drugs of first choice. On the other hand, many drugs have dermatological side effects, which have to be recognized as such and properly managed.
Farmacoterapia unor afecţiuni dermatologice frecvente. Iatrogenie cu manifestări cutanate
Frequent dermatological disorders’ pharmacotherapy. Adverse drugs effects with cutaneous manifestations
First published: 28 noiembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.185.6.2018.2081
Abstract
Rezumat
Tratarea leziunilor dermatologice este o artă-cu-ştiinţă. Complexitatea leziunilor, multitudinea lor, evoluţia lor spre vindecare sau agravarea lor, pericolul de suprainfectare şi de infecţii sistemice, precum şi multitudinea de soluţii terapeutice disponibile actual fac din elaborarea şi implementarea planului terapeutic provocări cărora farmacistul trebuie să le facă faţă. Patologia dermatologică este frecventă, multifactorială, cu severitate variind de la banalitate la potenţial fatal. Îngrijirea dermatologică este şi ea extrem de complexă, pornind de la respectarea unor reguli simple, dar esenţiale, de igienă şi de hidratare corespunzătoare a pielii, implicând frecvent folosirea unor medicamente consacrate, aplicate topic sau administrate sistemic, şi mergând până la folosirea unor medicamente recente, cum ar fi anticorpii monoclonali. Aceste medicamente biologice îşi dovedesc eficacitatea şi sunt din ce în ce mai larg acceptate, devenind – în unele forme severe de boală, refractare la alte tratamente – medicaţie de elecţie. Pe de altă parte, extrem de multe medicamente au reacţii adverse manifestate la nivel cutanat, care trebuie recunoscute ca atare şi gestionate.
Pielea este cel mai mare organ al corpului uman, cântărind în medie a şasea parte din greutatea corpului. Pielea protejează organismul de traume mecanice, de variaţii de temperatură, de umiditate excesivă sau deficitară, de radiaţii şi de microorganisme patogene(1).
Pielea are trei straturi:
-
epidermă, alcătuită din patru straturi:
-
stratul cornos (alcătuit din celule moarte, keratinizate; principala barieră în calea pătrunderii în organism a substanţelor din mediu);
-
stratul lucidum;
-
stratul spinos;
-
stratul germinativ (secretă keratinocitele, care migrează apoi spre stratul cornos, dezvoltând pereţi groşi şi acumulând keratina, o proteină fibroasă dură);
-
-
derm (are funcţie secretorie, conţinând glandele sudoripare şi glandele sebacee; stochează o mare cantitate de apă; participă la termoreglare şi la protecţia organismului; are funcţie senzorială, conţinând terminaţii nervoase şi receptori);
-
ţesut subcutanat (conţine cantităţi mari de grăsime; participă la reglarea temperaturii corporale, asigură suport nutriţional şi căptuşeşte şi protejează ţesuturile profunde ale organismului)(1).
Patologia dermatologică
Principalele leziuni dermatologice sunt(1,2,3):
Macule – leziuni nepalpabile, plate, modificate la culoare, cu diametru sub 1 cm (pistrui).
Petele – leziuni nepalpabile, plate, modificate la culoare, mai mari de 1 cm (de exemplu, în vitiligo sau cloasmă).
Papule – formaţiuni solide, palpabile, eventual modificate la culoare, sub 1 cm diametru (veruci, comedoane, nevi).
Noduli – formaţiuni solide, palpabile, de obicei aflate sub piele (eritem nodos, acnee severă).
Tumori – formaţiuni solide, palpabile, proeminente, dar extinse şi sub piele, mai mari de 2 cm (neoplazii).
Plăci – leziuni palpabile cu diametru mai mare de 1 cm, ridicate sau adâncite raportat la suprafaţa pielii (psoriazis).
Vezicule – leziuni sub 1 cm, pline de lichid (herpes, dermatită acută alergică de contact).
Bule – leziuni de peste 1 cm diametru, pline de lichid (pemfigus bulos).
Flictene – nume generic pentru vezicule şi bule.
Pustule – vezicule care conţin puroi (infecţii bacteriene, foliculită, psoriazis pustular).
Erupţii urticariene – leziuni bombate, edematoase, eritematoase şi pruriginoase (hipersensibilitate la medicamente, înţepături de insecte, boli autoimune, arsuri solare).
Comedoane – glandă sebacee blocată (acnee).
Chisturi – cavitate închisă, care nu comunică cu exteriorul, cu conţinut fluid.
Abcese – acumulare de puroi în derm sau în straturile subcutanate.
Furuncule – nodul inflamator la nivelul unui folicul pilos, consecutiv unei foliculite.
Eroziuni – pierderea unei părţi a epidermei.
Excoriaţii – eroziuni liniare provocate prin scărpinare, frecare sau ciupire.
Ulcere – pierdere de substanţă la nivelul epidermei şi dermei (ulceraţii de decubit).
Fisuri – crăpătură liniară la nivelul epidermei, care poate ajunge şi în derm (tinea pedis).
Atrofie – subţierea pielii, cu aspect uscat şi ridat (expunere cronică la soare, îmbătrânire, lupus eritematos; după folosirea îndelungată a corticosteroizilor cu potenţă mare).
Cruste – reziduuri uscate de puroi, sânge sau ser apărute la nivelul unei răni, pustule sau flictene.
Lichenificări – îngroşare a pielii, apărută în urma inflamaţiei cronice sau a scărpinatului (dermatită atopică, dermatită alergică topică).
Noţiuni de formulare a medicamentelor topice folosite în afecţiuni dermatologice
Leziunile dermatologice pot fi acute, subacute sau cronice. Caracteristicile diferite ale acestor leziuni solicită utilizarea unor forme farmaceutice diferite, adaptate fiecărei situaţii în parte. Regula generală care se aplică cu succes în alegerea vehiculului preparatului dermatologic este următoarea: dacă leziunea e uscată, ea trebuie umezită şi hidratată; dacă leziunea e umedă şi supurează, ea trebuie uscată(1). Un alt aspect de care trebuie ţinut seama în alegerea formei farmaceutice este acceptarea de către pacient; din raţiuni cosmetice, mulţi pacienţi folosesc creme şi geluri pe timpul zilei, care nu lasă pe piele reziduuri grase, inestetice, şi unguente seara.
Leziunile acute inflamatorii pot fi eritematoase, veziculante, edematoase, pruriginoase, supurative şi însoţite de senzaţie de căldură. Ca regulă generală, cu cât e mai severă leziunea acută, cu atât mai blândă trebuie să fie terapia iniţială; astfel, o dermatită severă poate fi abordată iniţial cu mai mult succes cu soluţii apoase diluate aplicate sub formă de comprese sau spălături decât cu corticosteroizi topici potenţi. Folosirea soluţiilor apoase în leziunile umede se bazează pe efectul lor de uscare: pe măsură ce se evaporă apa, este antrenată umiditatea excesivă şi de la nivelul leziunii(1).
Leziunile subacute sunt mai puţin supurative, formarea de vezicule diminuându-se. Sunt frecvent acoperite de cruste. Şi ele necesită curăţare şi uscare cu soluţii apoase, dar de durată mai scurtă decât leziunile acute(1).
Leziunile cronice sunt caracterizate prin eritem, scarificare, lichenificare, uscăciune şi prurit. Leziunile uscate, lichenificate sau descuamate sunt cel mai bine abordate cu baze grase şi ocluzive, care au efect emolient ridicat; uneori, un agent keratolitic este adăugat pentru macerarea suplimentară a stratului cornos îngroşat(1).
Pruritul
Pruritul este o senzaţie neplăcută, care conduce la scărpinat. Scărpinatul induce o oarecare stare de calmare, dar stimularea receptorilor cutanaţi şi eventualele leziuni ale pielii produse prin scărpinat întreţin ciclul mâncărime-scărpinat.
Pruritul care durează mai mult de şase săptămâni este considerat prurit cronic. Pruritul cronic este cel mai des întâlnit simptom în dermatologie(4).
O serie de afecţiuni sistemice sunt însoţite de prurit: abcese cerebrale, sindrom carcinoid, cancere de sân, plămân sau stomac, infarcte cerebrale, diabet zaharat, gută, limfoame Hodgkin şi non-Hodgkin, hipertensiune arterială, anemie feriprivă, mielom multiplu, scleroză multiplă, boli biliare obstructive, policitemia vera, distiroidii, uremie. În primele trei luni de sarcină pruritul poate apărea frecvent(1).
Pruritul este, de asemenea, una dintre cele mai frecvente reacţii adverse produse de medicamente. Pruritul acut postmedicamentos cedează spontan după întreruperea administrării medicamentului ofensator. Pruritul cronic cauzat de medicamente nu cedează spontan la întreruperea administrării medicamentului(4).
Medicamentele care sunt frecvent implicate în apariţia pruritului acut şi mecanismele de apariţie a acestuia sunt (în paranteză este indicată frecvenţa de apariţie a pruritului):
-
inhibitoare ale enzimei de conversie a angiotensinei (1-15%) – creşterea nivelului de bradikinină, colestază cu afectare hepatică, prurit secundar leziunilor cutanate;
-
antagonişti ai receptorilor angiotensinei II (sartani) – colestază cu afectare hepatică;
-
beta-blocante – secundar leziunilor cutanate, colestază cu afectare hepatică;
-
blocante ale canalelor de calciu (sub 2%) – secundar leziunilor cutanate, colestază cu afectare hepatică sau mecanism necunoscut;
-
amiodarona – colestază;
-
ticlopidina – colestază;
-
heparinele fracţionate – reacţie urticariană;
-
biguanidele antidiabetice – colestază;
-
sulfonamidele antidiabetice (sub 5%) – mecanism necunoscut;
-
statine (16%) – secundar leziunilor cutanate sau mecanism necunoscut;
-
peniciline (2-20%) – secundar leziunilor cutanate sau colestază;
-
cefalosporine (sub 2%) – secundar leziunilor cutanate sau mecanism necunoscut;
-
fluorochinolone (1-4%) – secundar leziunilor cutanate sau mecanism necunoscut;
-
tetracicline (1-2%) – mecanism necunoscut sau colestază;
-
trimetoprim/sulfametoxazol (2-10%) – secundar leziunilor cutanate;
-
antimalarice (clorochină) (până la 70% dintre negrii africani; incidenţă mult mai mică la caucazieni şi asiatici) – sunt implicate predispoziţii genetice; posibile mecanisme: creşterea eliberării de histamină sau activarea receptorilor opioizi µ;
-
antidepresive triciclice – colestază;
-
inhibitorii selectivi ai recaptării serotoninei – activarea receptorilor serotoninergici periferici sau secundar leziunilor cutanate;
-
neuroleptice – colestază;
-
antiepileptice (carbamazepină, oxcarbazepină, fenitoină, topiramat) – secundar leziunilor cutanate sau mecanism alergic;
-
paclitaxel – secundar leziunilor cutanate sau mecanism necunoscut;
-
tamoxifen – xeroză;
-
citokine, factori de creştere şi anticorpi monoclonali – efect pruritogenic direct al IL2, reacţii urticariene sau mecanism necunoscut;
-
antitiroidiene – colestază;
-
hormoni corticosteroizi şi hormoni sexuali – colestază;
-
antiinflamatoare nesteroidiene (1-7%) – creşterea sintezei leucotrienelor;
-
opioide (2-100%) – activarea receptorilor opioizi µ centrali (pruritul apare mai ales după administrarea spinală)(4).
Un caz tipic de prurit cronic medicamentos este cel care apare după folosirea substituentului de volum plasmatic hidroxietil amidon, reacţie care se instalează la 3-6 luni după perfuzarea medicamentului, afectând între 12% şi 54% dintre pacienţi. Mecanismul pare a fi depunerea substanţei în structurile nervoase cutanate (celule Schwann, celule perineuronale, macrofage endoneurale), keratinocite, macrofage din derm şi celule endoteliale vasculare, cu iritarea mecanică a terminaţiilor nervoase(4).
Stabilirea tipului de prurit şi a mecanismelor implicate este importantă pentru alegerea strategiei de reducere a pruritului. De exemplu, pruritul indus de antimalarice se tratează cu antihistaminice H1 (prometazină, clorpromazină) sau, ca terapie de a doua linie, cu antagonişti ai receptorilor opioizi µ. Pruritul indus de opioide se tratează cu antagonişti µ (naloxon sau naltrexon) sau cu agonişti k/antagonişti µ (nalbufină); ca medicaţie de a doua alegere se folosesc antagonişti dopaminergici D2 (droperidol). Pruritul care apare consecutiv colestazei hepatice se gestionează cu acid ursodeoxicolic sau cu rifampicină. Celelalte tipuri de prurit acut postmedicamentos se tratează cu doze mari de antihistaminice sau, ca terapie de a doua alegere, cu antagonişti opioizi µ(4).
Pruritul cronic indus de hidroxietil amidon este un prurit refractar la tratament, de durată şi care afectează semnificativ calitatea vieţii. Anxietatea asociată pruritului poate fi severă şi poate impune suport psihologic sau psihiatric. Antihistaminicele, neurolepticele şi corticosteroizii sunt ineficace în acest tip de prurit. Unii pacienţi beneficiază de antagonişti opioizi µ, de fototerapie sau de aplicarea topică de capsaicină, dar aceasta este slab tolerată local, pentru că produce senzaţie de arsură(4).
Infecţiile cutanate bacteriene
Infecţiile cutanate bacteriene se datorează frecvent speciilor de Streptococcus şi Staphylococcus (din ce în ce mai frecvent implicat fiind S. aureus meticilino-rezistent – MRSA, ceea ce face ca infecţia să fie mai greu de tratat). Aceste infecţii se clasifică în(5):
-
infecţii ale pielii şi ţesuturilor moi:
-
impetigo – infecţie superficială a pielii, manifestată cu flictene şi cruste;
-
abcese cutanate minore – colecţii de puroi bine localizate, însoţite de edem şi de durere:
-
abcesele cutanate la nivelul trunchiului, membrelor, axilei sau feţei sunt de regulă produse de Staphylococcus aureus (posibil MRSA);
-
abcesele inghinale, vaginale, perirectale sau fesiere pot fi produse de aerobi şi/sau anaerobi de provenienţă fecală;
-
furunculele sunt abcese cutanate localizate în jurul unui folicul pilos.
-
-
-
infecţii bacteriene acute ale pielii şi structurilor epiteliale (engl. ABSSSI – Acute Skin and Skin Structure Infections):
-
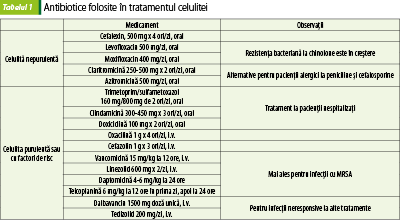
celulita este o infecţie a pielii şi ţesutului subcutanat, provocată de obicei de Streptococcus pyogenes sau Staphylococcus aureus (frecvent MRSA, mai ales în celulita purulentă, sau în rană infectată, sau dacă pacientul e colonizat nazal cu MRSA); la pacienţii imunocompromişi, bacteriile oportuniste pot fi implicate în apariţia celulitei. Zona afectată este dureroasă, caldă, eritematoasă şi inflamată; nodulii limfatici locali sunt şi ei inflamaţi.
-
erizipelul este o infecţie mai puţin profundă, implicând dermul superficial, structurile superficiale limfatice;
-
abcesele cutanate majore, care au suprafaţă mare şi sunt însoţite de eritem şi induraţie;
-
rănile infectate.
-
-
alte infecţii:
-
foliculita este o infecţie a foliculului pilos de origine bacteriană (Staphylococcus aureus, rar Pseudomonas aeruginosa), fungică, virală sau parazitară, agravată de transpiraţie, traumă, frecare sau aplicarea de materiale ocluzive pe piele. Tratamentul se face local, cu clindamicină.
-
Tratamentul impetigoului se face cu antibiotice active pe streptococii b-hemolitici şi pe stafilococii aurii. Formele uşoare se pot trata topic cu mupirocin sau retapamulin (Altargo®, ung. 1%). Tratamentul sistemic se face cu peniciline antistafilococice orale (oxacilină) sau cefalosporine de generaţia I (cefalexin). Dacă este suspectată prezenţa MRSA, antibioticele folosite sunt clindamicina, doxiciclina sau asocierea sulfametoxazol-trimetoprim.
Furunculele trebuie drenate prin aplicare de comprese calde sau chirurgical, dacă sunt mari. Tratamentul sistemic se face cu antibiotice betalactamice (oxacilină, cefalexină) sau cu doxiciclină ori asocierea sulfametoxazol-trimetoprim dacă e suspectată prezenţa MRSA sau dacă pacientul este alergic la peniciline(5).
Tratamentul celulitei se face cu antibiotice (tabelul 1). Pacienţii imunocompromişi au risc mare de forme grave de celulită, de aceea necesită tratament antibiotic intens. Erizipelul membrelor inferioare se tratează cu peniciline antistafilococice, iar cel localizat la nivelul feţei sau dacă este suspectată prezenţa MRSA se tratează cu vancomicină(5).
Acneea şi rozaceea
Acneea este o afecţiune inflamatorie a unităţii pilosebacee a pielii (folicul pilos şi glande sebacee adiacente), care afectează majoritatea adolescenţilor, dar poate apărea şi la alte vârste, şi care poate avea un impact psihologic important asupra persoanei afectate sau poate lăsa cicatrice sau hiperpigmentări.
Acneea apare prin exces de producere a sebumului (care conduce la formarea de comedoane, prin blocarea unităţii pilosebacee), prin hiperkeratinizare (celulele epiteliale desprinse de pe piele în mod natural se aglomerează la nivelul foliculului pilos, blocând eliminarea sebumului, cu formarea punctelor negre) şi prin infecţii bacteriene adăugate (anaerobul Propionibacterium acnes se dezvoltă în leziunile acneice, întreţinând inflamaţia şi formând leziunile cu cap alb caracteristice acneei: papule, pustule, noduli şi chisturi)(6).
În prezent, acneea nu mai este considerată o afecţiune autolimitantă.
Scopurile terapiei antiacneice sunt: reducerea numărului şi severităţii leziunilor existente, prevenirea formării de noi leziuni şi prevenirea formării de cicatrice permanente, care să conducă la desfigurări.
Intervenţii nefarmacologice
Pacienţii trebuie să evite produsele de curăţare agresive şi să cureţe regiunile afectate de acnee de două ori pe zi cu un săpun facial noncomedogenic. Emolienţii nongraşi pot îmbunătăţi tolerabilitatea medicamentelor antiacneice aplicate topic. Pentru minimizarea formării de cicatrice, nu este recomandată stoarcerea leziunilor acneice inflamate(6).
Intervenţii farmacologice
Pentru succesul farmacoterapiei, pacienţii trebuie educaţi în privinţa importanţei aderenţei la terapie. Efectele terapiei antiacneice apar uneori după săptămâni de tratament; este posibil ca, în prima fază a tratamentului, acneea să se agraveze. Aşteptările pacientului trebuie corect stabilite, pentru ca acesta să nu abandoneze terapia şi să obţină rezultatele scontate(6).
Terapia topică este de primă intenţie în cazurile uşoare şi medii de acnee. Terapia de inducţie poate dura până la 12 săptămâni, iar terapia de menţinere, încă 3-4 luni(6). Asocierea mai multor medicamente topice pentru diferite aspecte ale patogenezei acneei poate fi utilă. Terapia asociată trebuie utilizată la majoritatea pacienţilor acneici(7).
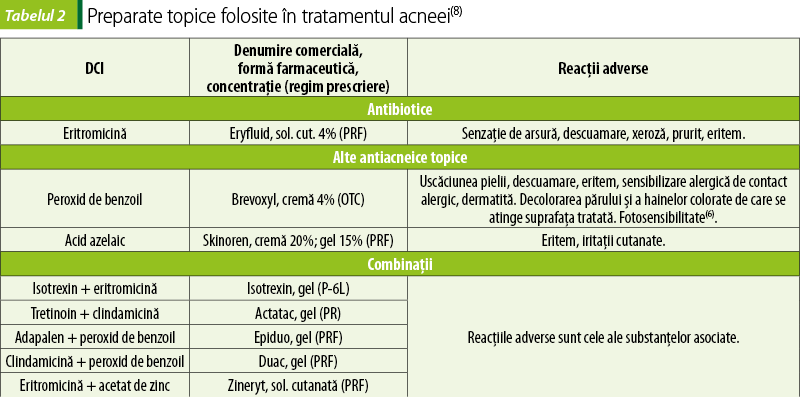
Peroxidul de benzoil sau combinaţiile cu eritromicină sau clindamicină sunt tratamente eficiente ca monoterapie pentru acneea uşoară; în acneea moderată până la severă se foloseşte în asociere cu un retinoid topic sau terapie antibiotică sistemică (unde are încă un efect util, de prevenire a apariţiei rezistenţei bacteriene)(7). Peroxidul de benzoil este comedonolitic (creşte rata de turnover a celulelor epiteliale, deblocând foliculul pilos şi glandele sebacee) şi are activitate antibacteriană asupra Propionibacterium acnes(6).
Antibioticele topice (eritromicina sau clindamicina) sunt antiacneice eficiente, deoarece sunt active împotriva Propionibacterium acnes, dar nu sunt recomandate ca monoterapie din cauza riscului de instalare a rezistenţei bacteriene(7).
Retinoizii topici (tretinoin, isotretnoin, tazaroten, adapalen) sunt recomandaţi ca monoterapie în acneea în care predomină comedoanele sau în combinaţie cu antibiotice (topice sau orale) la pacienţii cu leziuni inflamatorii sau mixte(7). Retinoizii stimulează turnover-ul celulelor epiteliale, cu deblocarea unităţii pilosebacee cutanate, şi au proprietăţi antiinflamatoare prin inhibarea chemotaxiei neutrofilelor şi monocitelor. Reacţiile adverse ale retinoizilor topici sunt: eritemul, uscăciunea pielii, descuamarea, senzaţia de arsură şi pruritul (apar în prima lună de tratament şi de regulă cedează la continuarea acestuia); pot agrava acneea la începutul tratamentului; determină fotosensibilitate, de aceea se recomandă limitarea expunerii la soare şi folosirea hainelor protectoare şi a produselor care asigură fotoprotecţie. Din cauza riscului teratogen, folosirea în timpul sarcinii nu este recomandată. Nu se folosesc nici la copii sub 12 ani. Adapalen este retinoidul topic cu cele mai puţine reacţii adverse(6).
Acidul azelaic are efecte antibacteriene, antiinflamatoare şi stabilizează procesul de keratinizare. Este o alternativă la retinoizi în acneea uşoară şi moderată şi este recomandat în tratamentul depigmentării postinflamatorii care apare în acnee(7).
Keratoliticele (sulf, rezorcinol, acid salicilic) şi substanţele care favorizează vindecarea leziunilor acneice (acetat de zinc) sunt antiacneice de a doua alegere, având eficacitate mai mică decât a celor de primă alegere, dar şi reacţii adverse mai uşoare(6,7).
În tratamentul acneei preadolescentine la copii se pot utiliza preparate topice cu adapalen, tretinoin şi peroxid de benzoil, care s-au dovedit sigure(7).
De cele mai multe ori, acneea moderat-severă necesită tratament sistemic. Se folosesc antibiotice, retinoizi şi/sau terapie hormonală antiandrogenică, în administrare orală.
Retinoizii sistemici. Isotretinoin (Roaccutane® caps. moi 10 mg, Sotret® caps. moi 10 sau 20 mg) se foloseşte pentru tratamentul acneei nodulare severe, al acneei moderate rezistente la tratament topic şi al acneei care produce cicatrice sau stres psihosocial marcat(7).
Este recomandată monitorizarea de rutină a funcţiei hepatice, a colesterolului seric şi a trigliceridelor la iniţierea tratamentului şi pe parcursul lui. Nu este necesară monitorizarea sangvină de rutină(7).
Sarcina este incompatibilă cu administrarea de retinoizi. Femeile cu potenţial fertil care iau isotretinoin trebuie sfătuite în ceea ce priveşte metodele contraceptive eficace(7).
Antibioticele sistemice. Antibioticele sistemice sunt recomandate în tratamentul acneei moderate şi severe şi în cel al formelor de acnee inflamatorie rezistente la tratamentele topice(7).
Tetraciclinele sunt antibioticele cele mai folosite în tratamentul acneei. Doxiciclina şi minociclina sunt mai eficiente decât tetraciclina(7).
Medicamente de a doua alegere sunt eritromicina, azitromicina şi asocierea trimetoprim-sulfametoxazol(6). Eritromicina şi azitromicina trebuie utilizate la persoanele care nu pot folosi tetraciclinele (femeile însărcinate sau copiii de 8 ani). Utilizarea eritromicinei trebuie restricţionată din cauza riscului crescut de rezistenţă bacteriană(7).
Utilizarea sistemică a antibioticelor ar trebui limitată la cea mai scurtă durată posibilă, dar de regulă tratamentul durează câteva luni. Se recomandă reevaluarea periodică a tratamentului, pentru a minimiza dezvoltarea rezistenţei bacteriene(7).
Monoterapia cu antibiotice sistemice nu este recomandată; se practică terapia concomitentă cu peroxid de benzoil sau cu retinoid în administrare topică(7).
Contraceptivele orale şi medicamentele cu efect antiandrogenic (spironolactonă, ciproteron) se pot folosi ca terapie de a doua alegere în tratamentul acneei moderat-severe la femei. Contraceptivele orale combinate scad secreţia de androgeni, scăzând astfel producţia de sebum, având astfel efecte antiacneice(7). Totuşi, numai unele dintre contraceptivele orale combinate sunt autorizate pentru punerea pe piaţă şi pentru indicaţia terapeutică acnee (tabelul 3).

Corticoterapia orală poate fi şi ea folosită în acnee. Administrarea temporară a corticosteroizilor poate fi benefică la pacienţii care au o acnee inflamatorie severă în timpul începerii tratamentului antiacneic standard. La pacienţii cu hiperandrogenism suprarenal, corticosteroizii orali în doze mici pot participa la controlul acneei(7).
Rozaceea este o afecţiune inflamatorie cronică, caracterizată prin înroşirea feţei, telangiectazie, eritem, papule, pustule şi, în cazuri severe, rinofimă (hipertrofia neregulată şi deformată a nasului)(9).
Tratamentul depinde de severitate. Se folosesc metronidazol, ivermectin sau brimonidină local, antibiotice topice şi orale, rareori isotretinoin sistemic. Rinofima severă se tratează chirurgical(9).
Utilitatea ivermectinei (Soolantra®, cremă 1%) în acneea rosacee se datorează probabil efectelor antiinflamatorii şi distrugerii acarienilor Demodex, care sunt factor favorizant al inflamaţiei pielii(8).
Brimonidina (Mirvaso®, gel 0,3% – medicament care nu mai este înregistrat în România, dar este înregistrat în UE) e un agonist înalt selectiv al receptorilor alfa2-adrenergici care reduce eritemul prin vasoconstricţie cutanată directă(10).
Micozele cutanate
Micozele cutanate sunt a doua cea mai frecventă afecţiune dermatologică, după acnee(11). Infecţiile superficiale cutanate, în care patogenul rămâne în stratul keratinizat al pielii sau al unghiei, sunt cunoscute sub numele de tinea. Fungii frecvent implicaţi sunt dermatofiţi precum Trichophyton, Microsporum şi Epidermophyton. Candida şi alte ciuperci pot fi şi ele implicate. În funcţie de localizare, există:
-
tinea pedis (la nivelul plantei şi în spaţiile interdigitale); se manifestă cu mâncărime, crăpături ale pielii, descuamări albicioase şi zone îngroşate, cheratinizate; mirosul neplăcut se datorează suprainfecţiei cu Pseudomonas sau cu bacteroizi; uneori, mai ales în timpul verii, ia forme veziculobuloase, care pot determina limfangită şi celulită; forma ulcerativă este foarte dureroasă, ca urmare a macerării pielii şi formării de ulceraţii care supurează; factori favorizanţi: materiale ocluzive, traumatisme la nivelul piciorului, folosirea duşurilor publice;
-
tinea mannum (la nivelul palmei şi în spaţiile interdigitale); se prezintă cu descuamări albicioase şi cu zone hiperkeratinizate;
-
tinea cruris (la nivel inghinal); se prezintă cu papule şi pustule pe partea internă a coapsei şi în pliurile cutanate inghinale (de regulă, fără a afecta penisul şi scrotul – deosebire de candidoze); mai frecventă la bărbaţii tineri; factori favorizanţi: îmbrăcăminte strâmtă, transpiraţie excesivă, igienă deficitară, temperatură şi umiditate crescute;
-
tinea corporis (la nivelul trunchiului şi membrelor); se manifestă cu pete circulare, acoperite de scuame, bine delimitate, care pot avea în centru o papulă sau o placă ce dispare cu timpul, modificând culoarea pielii după dispariţie; pruritul poate fi prezent;
-
tinea versicolor (apare în zone cu glande sebacee); de regulă, se manifestă cu depigmentare; îi afectează mai ales pe tineri; factori de risc: temperatură şi umiditate ridicate, haine strâmte, imunodeficienţă, malnutriţie, predispoziţie ereditară;
-
tinea barbae (afectează zona unde creşte barba);
-
tinea capis (la nivelul gâtului şi scalpului); poate progresa spre alopecie inflamatorie; pot apărea noduli inflamaţi şi descuamare; limfadenopatia cervicală este frecventă;
-
tinea unguium (onicomicoza) (la nivelul fanerei şi al patului unghial); unghia devine opacă, groasă, dură, galbenă sau maronie, friabilă; unghia se poate detaşa de patul unghial; prevalenţa creşte cu vârsta, iar unghiile de la picioare sunt mai frecvent afectate decât unghiile de la mâini(11).
Infecţiile fungice cutanate se transmit prin contact direct; după infestare, fungul se localizează în stratul cornos, determinând îngroşarea keratinocitelor.
Măsurile nefarmacologice recomandate în infecţiile fungice cutanate superficiale includ folosirea hainelor de bumbac largi; spălarea zonei infectate, zilnic, cu apă şi săpun; uscarea atentă a zonei infectate după baie, mai ales a pliurilor pielii; nefolosirea la comun a prosoapelor, papucilor etc., pentru a preveni transmiterea; folosirea de încălţăminte de protecţie la piscine şi băi publice(11).
Tratamentul farmacologic se face de regulă local. Infecţiile micotice care acoperă largi suprafeţe ale pielii, onicomicozele, micozele cutanate cronice sau cele care nu răspund la terapie locală se tratează cu antimicotice sistemice(11).
Antimicoticele locale se aplică pe pielea afectată de 1-2 ori pe zi, timp de patru săptămâni pentru tinea pedis şi de două săptămâni pentru celelalte dermatofiţii. Aplicarea antimicoticului trebuie, de regulă, să continue încă o săptămână după rezoluţia simptomelor. Formele farmaceutice trebuie aplicate prin frecare, astfel încât să li se asigure o bună penetrare în stratul cornos.
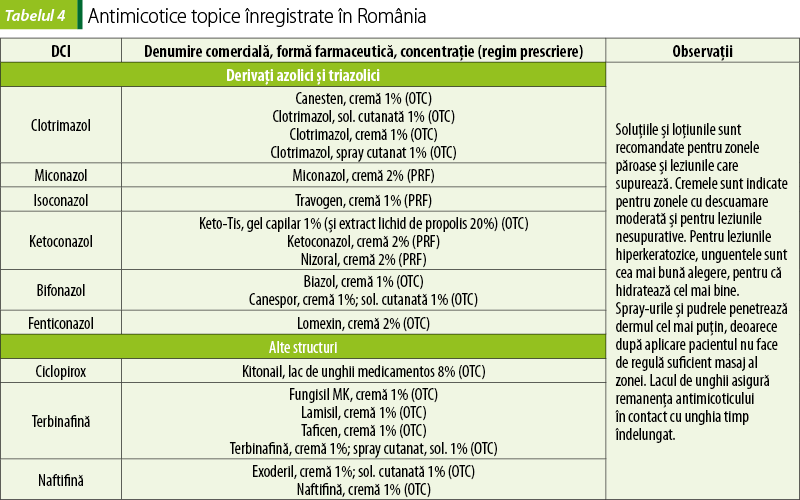
Tinea capitis nu cedează de regulă la antimicotice locale (aplicarea antimicoticului pe zonele cu păr este dificilă şi de multe ori inflamaţia şi infecţia sunt severe). Se poate administra itraconazol oral, timp de 4-8 săptămâni(11).
Onicomicozele necesită şi ele tratament sistemic, deoarece unghia este greu penetrată de antifungice, preparatele topice având eficacitate scăzută. Cele mai folosite terapii sunt itraconazol, 200 mg de două ori pe zi timp de o lună sau 200 mg o dată/zi timp de 12 săptămâni, sau terbinafina 250 mg/zi timp de 12 săptămâni. Itraconazolul şi terbinafina au toxicitate hepatică semnificativă, de aceea, înainte de începerea tratamentului şi apoi periodic, se monitorizează funcţia hepatică. Itraconazolul are efecte inotrop negative şi poate determina insuficienţă cardiacă congestivă(11).
Dermatitele
Dermatita atopică este o dermatoză inflamatorie cronică, având mecanism încă incomplet cunoscut.
Hidratarea adecvată a pielii este esenţială în dermatita atopică; pentru aceasta, se aplică cu largheţe produse emoliente. Corticosteroizii topici, datorită efectelor antiproliferative, antiinflamatorii şi imunosupresoare, sunt larg folosiţi în gestionarea dermatitei atopice. Dacă corticosteroizii topici sunt contraindicaţi sau nu sunt toleraţi, se folosesc imunomodulatorii inhibitori de calcineurină tacrolimus sau pimecrolimus(12,13).
Este importantă alegerea preparatului topic cu corticosteroid optim, deoarece acestea diferă ca potenţă relativă. Clasificarea Stoughton-Cornell a corticosteroizilor topici în funcţie de potenţă cuprinde şapte clase. Au potenţe foarte mari medicamentele din grupul I; corticosteroizi cu potenţă mare sunt cei din grupul II; cei din grupurile III, IV şi V au potenţe medii, iar grupurile VI şi VII au potenţe scăzute. Încadrarea într-o anumită categorie de potenţă poate varia în funcţie de substanţă (esterul folosit), de forma farmaceutică, de excipienţii utilizaţi sau de concentraţie. Aflarea potenţei unui produs medicamentos cu corticosteroid topic se face consultând documentaţia produsului respectiv (tabelul 5 )(5,4).

Reacţiile adverse ale corticosteroizilor topici includ atrofia pielii, telangiectazia, acneea steroidică, striuri cutanate, hipersensibilitatea de contact. Dozele mari de corticosteroizi cu potenţă mare aplicate timp îndelungat sau sub pansament ocluziv ori pe porţiuni subţiri ale pielii (faţă, axilă, pielea copiilor) sau pe piele deteriorată determină apariţia reacţiilor adverse sistemice: supresia axului hipotalamo-hipofizo-corticosuprarenalian şi risc de infecţii(13).
Dermatita de contact apare la contactul dintre piele şi o substanţă care declanşează inflamaţie, eritem şi prurit.
Dermatita de contact poate fi de două feluri:
-
iritantă; apare chiar de la prima expunere la săpunuri, cosmetice, detergenţi, solvenţi, acizi şi baze sau plante; nu e rezultatul unui proces imunologic, ci al unei lezări a pielii; simptomele apar în minute sau ore de la contact;
-
alergică; este manifestarea unei reacţii de hipersensibilitate întârziată, de tip IV, care apare la repetarea contactului cu o substanţă care a produs sensibilizare: rezine, iederă, sumac, metale (nichel sau aur din bijuterii), latex sau cauciuc, fum de ţigară, anestezice locale (lidocaină, benzocaină). Sistemul imunitar este implicat, cu formarea limfocitelor T cu memorie; apariţia simptomelor are loc după ore sau zile de la reexpunere(6).
Tratamentul dermatitei de contact presupune în primul rând identificarea agentului ofensator şi stoparea contactului cu acesta, precum şi evitarea contactelor ulterioare.
Tratamentul nefarmacologic urmăreşte combaterea pruritului şi hidratarea pielii. Se pot folosi băi cu coloizi din tărâţe, duşuri călduţe, comprese calde şi emoliente aplicate după baie(6).
Tratamentul farmacologic se face cu astringente (calamină), pentru reducerea supuraţiei la nivelul leziunilor şi calmarea mâncărimilor. Corticosteroizii topici ameliorează eritemul, inflamaţia, durerea şi pruritul. Se folosesc preparate cu potenţă mare în zonele unde penetrarea este slabă, cum ar fi coatele şi genunchii. Produsele cu potenţă medie şi redusă se aplică pe zonele cu penetrabilitate mai mare (faţa, axilele, zona inghinală). De asemenea, steroizii cu potenţă redusă sunt recomandaţi pentru tratamentul sugarilor şi al copiilor(6).
Antihistaminicele orale (de tip difenhidramină) pot fi folosite pentru atenuarea pruritului(6).
Psoriazisul
Psoriazisul este o tulburare genetică, sistemică, inflamatorie, cronică, ce poate fi modificată de factori de mediu. Poate fi asociat cu alte afecţiuni inflamatorii (artrita psoriazică, boala inflamatorie intestinală şi boala coronariană). Se caracterizează prin leziuni solzoase, eritematoase, papule şi plăci adesea pruriginoase(14).
Tratamentul psoriazisului se face în funcţie de severitatea bolii şi de aşteptările pacientului. Iniţial se foloseşte terapia topică; formele mai grave sau care nu răspund la administrări locale de medicamente se tratează cu fototerapie, iar tratamentul formelor severe recurge la medicaţie sistemică (tabelul 6). Renunţarea la fumat, scăderea în greutate şi limitarea consumului de alcool conduc la scăderea riscului cardiovascular asociat psoriazisului(15).
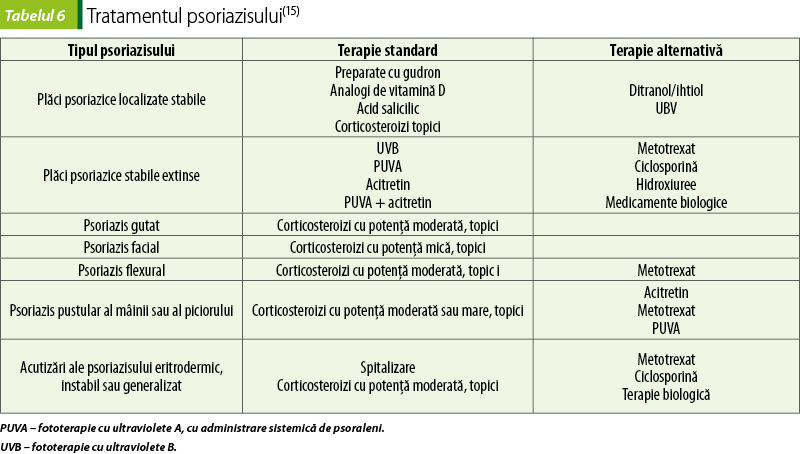
Psoriazisul scalpului este dificil de tratat, pentru că aplicarea preparatelor topice pe pielea cu păr este dificilă.
Tratamentul topic al psoriazisului este avantajos, pentru că reacţiile adverse sistemice sunt minime şi în general este sigur la administrare îndelungată, este relativ ieftin şi restabileşte bariera de protecţie a pielii. Ca dezavantaje, tratamentul local poate imprima aderenţă scăzută (în psoriazisul extins este nevoie de cantităţi mari de produs, a cărui aplicare necesită timp), produsele pot păta pielea şi hainele sau pot imprima un aspect inestetic, gras; administrarea locală nu controlează manifestările artritice ale psoriazisului şi în timp se instalează toleranţa, tratamentul devenind mai puţin eficient.
Corticosteroizii topici se folosesc în monoterapie, în tratamentul formelor acute de intensitate scăzută până la moderată.
Gudroanele de cărbune sunt keratoplastice (normalizează creşterea keratinocitelor), antipruriginoase şi antimicrobiene. Sunt iritante pentru pielea inflamată, dar se pot folosi pe plăcile psoriazice cronice stabile(15).
Ihtiolul este un distilat de gaze de şist cu efect antiinflamator care se foloseşte în psoriazisul instabil şi în fazele cu inflamaţie marcată(15).
Ditranolul (antralină, cignolin) este un compus de origine vegetală, iritant pentru pielea sănătoasă, care se aplică doar pe plăcile psoriazice, 30 de minute, în concentraţii crescătoare(15).
Calcipotriolul este un analog al vitaminei D, care se foloseşte în tratamentul formelor uşoare şi moderate ale psoriazisului vulgar. În România sunt autorizate combinaţii de calcipotriol şi betametazonă, condiţionate sub formă de gel sau unguent (Daivobet®) sau de spumă cutanată (Enstilum®)(10).
Combinaţiile par a fi cea mai eficace formă de tratament local în psoriazis. Se folosesc asocieri de acid salicilic, analogi de vitamină D, gudroane, antibiotice şi corticosteroizi. Aplicaţiile locale ale preparatelor active în psoriazis se pot face sub pansament ocluziv, în cazurile în care pruritul sever nu este prezent(1).
Corticoizii sistemici nu se folosesc pentru tratamentul psoriazisului(15).
Fototerapia prin expunere la ultraviolete reduce răspunsul imun inflamator implicat în psoriazis prin inducerea apoptozei celulelor imune şi inhibarea sintezei şi eliberării citokinelor proinflamatorii. Uneori, înaintea expunerii la ultraviolete se administrează sistemic psoraleni, care cresc sensibilitatea pielii la radiaţiile ultraviolete.
Terapia sistemică a formelor moderate şi severe de psoriazis trebuie să se facă sub supravegherea unui dermatolog experimentat în tratamentul psoriazisului. Terapia sistemică este indicată pacienţilor cu psoriazis instabil cu leziuni inflamate, pacienţilor cu leziuni extinse care nu au răspuns la terapie locală sau fototerapie şi pacienţilor la care există afectare articulară (artrita psoriazică)(15).
Ciclosporina şi metotrexatul constituie terapie de primă intenţie în multe forme de psoriazis. Retinoidul acitretin este şi el folosit în psoriazis. Ca alternative se pot folosi azatioprina, hidroxiureea sau micofenolatul de mofetil.
Metotrexatul este un antagonist al acidului folic, care interferează cu sinteza bazelor purinice, inhibând astfel sinteza ADN‑ului şi replicarea celulelor. Se administrează oral sau injectabil. Principalele reacţii adverse sunt: greaţă, vărsături, stomatită, oboseală, hepatotoxicitate, supresie a măduvei osoase, fibroză pulmonară(16).
Ciclosporina este un imunosupresor care inhibă în mod specific activarea şi proliferarea limfocitelor T helper şi a keratinocitelor. Este eficientă, dar are multe reacţii adverse: nefrotoxicitate, scăderea pragului convulsivant, tremor, hiperplazia gingivală, hipertensiune, carcinom cutanat cu celule scuamoase(16).
Medicamentele biologice (etanercept, infliximab, adalimumab, ustekinumab sau secukinumab) se folosesc la cei la care terapiile de primă linie nu au dat rezultatul aşteptat sau au determinat reacţii adverse intolerabile. Aceste modificatoare ale răspunsului imun au mai puţine reacţii adverse decât medicamentele orale clasice folosite în psoriazis (metotrexat şi celelalte), dar sunt mai scumpe. Au dezavantajul că necesită administrare injectabilă, dar administrarea se face la intervale de câteva zile sau chiar săptămâni, majoritatea fiind condiţionate în pen-uri preumplute, care permit autoinjectarea(15).
Etanercept (Enbrel®, Erelzi®, Benepali® sol. inj.), adalimumab (Humira®, Hulio® sol. inj.) şi infliximab (Flixabi®, Infectra®, Remicade®, Remsima® pulb. pt. conc. pt. sol. perf.) sunt inhibitoare ale factorului de necroză tumorală a. Se administrează subcutanat; infliximab se poate administra şi i.v. Principalele reacţii adverse sunt infecţiile de tract respirator superior, faringita, diareea, greaţa, dispepsia, oboseala şi reacţiile de hipersensibilitate. După administrare, pacienţii trebuie supravegheaţi, pentru a nu dezvolta reacţii induse de infuzare(16).
Ustekinumab (Stelara®, sol. inj.) este un antagonist al receptorilor pentru interleukinele IL12/23, iar secukinumab (Cosentyx®, sol. inj.) blochează receptorii pentru interleukina IL17A. Reacţiile adverse sunt similare celorlalte medicamente biologice(16).
Reacţii adverse la medicamente cu manifestare dermatologică
Se estimează că între 1% şi 5% dintre pacienţii spitalizaţi dezvoltă o erupţie cutanată provocată de medicamente(1). Un studiu european recent arată că cele mai multe reacţii adverse la medicamente care se produc în mediul spitalicesc au manifestări cutanate (peste 25%), surclasând reacţiile adverse la medicamente cu manifestări generale (13,4%), vasculare (13,4%) sau cardiace (11,4%)(16). Date similare din mediul extraspitalicesc sunt mai dificil de obţinut, deoarece multe dintre reacţiile adverse cutanate nu se raportează. Multe dintre aceste reacţii adverse sunt uşoare, dar unele pot lua forme severe. Cele mai grave sunt sindromul Stevens-Johnson, necroliza toxică epidermică, vasculita, boala serului, angioedemul şi DRESS (drug reaction with eosinophilia and systemic symptoms), care trebuie recunoscute cât mai devreme după apariţie şi tratate corespunzător.
Fotosensibilizarea
Multe medicamente produc fotosensibilizare, fie printr-un mecanism fototoxic, fie printr-un mecanism fotoalergic. Pacienţii care folosesc medicamente fotosensibilizante trebuie să fie avertizaţi asupra acestui lucru, pentru a evita expunerea la soare şi a folosi protecţie împotriva ultravioletelor. Medicamentele care produc frecvent fotosensibilitate sunt:
-
antibiotice (tetracicline, sulfonilamide, fluorochinolone);
-
antidepresive (aminele triciclice);
-
antihipertensive (beta-blocante, hidroclorotiazidă);
-
hipoglicemiante (sulfoniluree);
-
antiinflamatoare nesteroidiene;
-
contraceptive orale;
-
antipsihotice (fenotiazine)(1).
Dermatita alergică de contact
La administrare locală, neomicina, benzocaina şi difenhidramina pot produce leziuni papuloveziculare, circumscrise locului administrării, dar care pot fi reactivate după vindecare de administrarea sistemică a acestor medicamente sau a altora din aceleaşi clase farmacodinamice(1).
Sindromul Stevens-Johnson
Este una dintre cele mai severe reacţii adverse la medicamente. De obicei afectează structurile cutaneo-mucoase, dar pot exista şi manifestări sistemice. Flictenele şi leziunile-ţintă atipice afectează aproximativ 10% din suprafaţa corpului şi pot determina dezlipirea epidermei, care nu mai aderă la derm(1).
Formele grave se pot confunda cu necroliza epidermică toxică. Pielea poate deveni hemoragică. Pot apărea pneumonie şi dureri articulare. Infecţiile oculare grave pot produce orbire parţială sau completă. Mortalitatea se estimează a fi cuprinsă între 5% şi 18%. Sindromul durează de obicei între 4 până la 6 săptămâni(1).
Medicamentele cel mai des implicate în apariţia acestui sindrom grav sunt sulfonamidele cu durată lungă de acţiune. Alte medicamente cauzatoare sunt alopurinolul, carbamazepina, fluorochinolonele, hidantoina, fenilbutazona şi piroxicamul. În afară de medicamente, acest sindrom a fost asociat cu infecţii, sarcină, alimente, radioterapie şi neoplasme(1).
Necroliza epidermică toxică
Este o reacţie adversă potenţial fatală, manifestată cu eritem şi bule masive, care acoperă aproape o treime din corp, conducând la dezlipirea epidermei. Suprainfecţiile sunt frecvente şi pot fi foarte severe; infecţiile, alături de tulburările hidroelectrolitice, reprezintă cauzele de mortalitate în acest sindrom. Medicamentele cunoscute a determina necroliză epidermică toxică sunt alopurinolul, aminopenicilinele, carbamazepina, hidantoina, fenilbutazona, piroxicamul şi sulfamidele(1).
Sindromul de hipersensibilitate la medicamente
DRESS (drug reaction with eosinophilia and systemic symptoms) este o reacţie adversă produsă de suflonamide, antimalarice, anticonvulsivante şi peniciline. Se manifestă cu rash maculopapular-pustular care conduce la dermatită exfoliativă. Pacienţii dezvoltă eozinofilie, limfocitoză şi limfadenopatie(1).
Erupţii cutanate fixe
Sunt leziuni eritematoase cu aspect eczematos, urticarian, vezicular, bulos sau nodular. Astfel de reacţii cutanate determină antibioticele (tetraciclină, sulfonamide, metronidazol, nistatină), antiinflamatoarele nesteroidiene, barbituricele, contraceptivele orale şi laxativele care conţin fenolftaleină(1).
Reacţii urticariene
Aspirina, penicilinele şi derivaţii de sânge pot determina erupţii cutanate Ig-E mediate, însoţite de prurit intens(1).
Edemul angioneurotic
Este o formă mai gravă de urticarie, în care edemul penetrează în profunzime.
Dintre medicamente, inhibitoarele enzimei de conversie a angiotensinei sunt cel mai frecvent implicate în apariţia edemului angioneurotic(1).
Afecţiunile dermatologice sunt extrem de frecvente. Suferinţa fizică şi impactul psihologic pe care îl pot determina scad mult calitatea vieţii celor afectaţi. Unele afecţiuni sunt autolimitante, dar altele necesită îngrijire atentă şi tratament uneori îndelungat. Aderenţa la tratamentele dermatologice este foarte importantă pentru succesul terapiei. Farmacistul poate consilia utilizarea medicamentelor dermatologice şi a altor produse dermatocosmetice existente în farmacie.
Bibliografie
- Herrier RN. Dermatotherapy and Drug-Induced Skin Disorders. În Alldredge BK, et al, Koda-Kimble and Young’s Applied Therapeutics: The Clinical Use of Drugs, 10th Edition: Lippincott Williams&Wilkins, 2012.
- Negreş S, Chiriţă C, Buzescu A. Afecţiuni ale pielii. Dermatita. Acneea. Psoriazis. În Negreş S, et al. Farmacoterapie. Vol. 1. Bucureşti: Editura Printech, 2013.
- Page EH. Approach to the Dermatologic Patient. Description od Skin Lession. Merck Manual. Professional Version. 2016. https://www.merckmanuals.com/professional/dermatologic-disorders/approach-to-the-dermatologic-patient/description-of-skin-lesions. Accesat 20 noiembrie 2018.
- Reich A, Stander S, Szepietowski J. Drug-induced Pruritus: A Review. Acta Derm Venereol, 2009, Vol. 89, pg. 236-244.
- Dhar, DA. Bacterial Skin Infection. Merck Manual. Professional Version. 2017. https://www.merckmanuals.com/professional/dermatologic-disorders/bacterial-skin-infections/overview-of-bacterial-skin-infections. Accesat 15 noiembrie 2018.
- Perry LA, Ernshausen LJ. Common Skin Disorders. În Chisholm-Burns M, et al. Pharmacotherapy Principles and Practice: McGraw-Hill, 2016.
- Zaenglein AL et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol, 2016, Vol. 74.
- Chiriţă C, Marineci CD. Agenda medicală. Ediţia de buzunar. Bucureşti: Editura Medicală, 2018.
- Keri JE. Ance and Related Disorders. Rosacea. Merck Manual. Professional Version. 2017. https://www.merckmanuals.com/professional/dermatologic-disorders/acne-and-related-disorders/rosacea. Accesat 20 noiembrie 2018.
- Dobrescu D, Negreş S et al. Memomed 2018. Bucureşti: Editura Universitară, 2018.
- Schlesselman LS. Superficial Fungal Infections. În Chisholm-Burns M et al. Pharmacotherapy Principles and Practice. McGraw-Hill, 2016.
- DiPiro Joseph T et al. Pharmacotherapy: A Pathophysiologic Approach. 9th Edition. McGraw-Hill Education. pg. 499-740.
- Eichenfield LE et al. Guidelines of care for the management of atopic dermatitis Section 2. Management and treatment of atopic dermatitis with topical therapies. Journal of the American Academy of Dermatology, 2014, Vol. 71, pg. 116-132.
- Koda-Kimble MA et al. Applied therapeutics: The clinical use of drugs: Lippincott Williams & Wilkins, 2009. pg. 347-389.
- Drake LA et al. Guidelines of care for the use of topical glucocorticosteroids. Journal of the American Academy of Dermatology. 1996, Vol. 35, pg. 615-619.
- Menter A et al. Guidelines of care for the management of psoriasis and psoriatic arthritis: Section 1. Overview of psoriasis and guidelines of care for the treatment of psoriasis with biologics. 58 2008, J Am Acad Dermatol, pg. 826-50.
- Morris-Jones R. Management of Psoriasis. ABC of Dermatology, Sixth Edition. Oxford: Wiley Blackwell. 2014.
- Giardina C et al. Adverse Drug Reactions in Hospitalized Patients: Results of the FORWARD (Facilitation of Reporting in Hospital Ward) Study: Front Pharmacol, 2018, Vol. 9. doi:10.3389/fphar.2018.00350.
- Hornecker JR. Skin and Soft Tisue Infections. În Chisholm-Burns M, et al. Pharmacotherapy Principles and Practice: McGraw-Hill, 2016.
Articole din ediţiile anterioare
Folosirea judicioasă a antibioticelor şi chimioterapicelor antibacteriene (III)
Antibioticele şi chimioterapicele antimicrobiene pot acţiona la nivelul peretelui celular, la nivelul membranei celulare, la nivelul ribozomilor cu...
Terapia imunosupresivă după transplantul de organ solid
Transplantul de organe solide este adesea salvator de viaţă. Transplantarea unei grefe diferite genetic de organismul transplantatului determină ră...
Managementul farmacoterapeutic al afecţiunilor alergice și al altor reacţii de hipersensibilitate
Reacțiile de hipersensibilitate sunt răspunsuri imune exagerate la antigeni străini. Simptomele reacțiilor alergice sunt combătute cu ajutorul anti...
Folosirea judicioasă a antibioticelor şi chimioterapicelor antibacteriene (II)
În alegerea antibioticelor utilizate în tratarea infecţiilor microbiene trebuie să se ţină seama de consideraţii legate de pacient, de microorganis...