Psoriasis is a chronic, immune-mediated inflammatory disease with cutaneous manifestations, associated with systemic involvement in moderate to severe psoriasis, that has a negative impact on patient’s quality of life. Psoriasis has multiple clinical presentations, but the most common one is vulgar psoriasis. Comorbidities associated with psoriasis are numerous and of multidisciplinary interest, the most important being cardiovascular diseases, depression and psoriatic arthritis. The diagnosis is based on the clinical examination and is confirmed by the histopathological exam. The gold standard of treatment in psoriasis vulgaris remains systemic therapy with methotrexate, while the evolution of the biologic therapies leads to the widening of the therapeutic horizon, especially for moderate and severe forms.
Psoriazisul vulgar – o boală multisistemică
Vulgar psoriasis – a multisystemic disease
First published: 26 martie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.128.1.2018.1534
Abstract
Rezumat
Psoriazisul este o afecţiune cronică inflamatorie, mediată imun, cu manifestări cutanate şi sistemice în evoluţie, având un impact negativ asupra calităţii vieţii pacienţilor. Psoriazisul are multiple forme de prezentare clinică, dintre care psoriazisul vulgar este cea mai comună. Comorbidităţile asociate psoriazisului sunt numeroase şi de interes multidisciplinar, dintre cele mai importante fiind afectarea cardiovasculară şi psihoemoţională şi artrita psoriazică. Diagnosticul de psoriazis se pune pe baza examenului clinic şi este confirmat prin examen histopatologic. Standardul de aur în tratamentul psoriazisului vulgar rămâne metotrexatul, însă evoluţia terapiilor biologice duce la lărgirea orizontului terapeutic, mai ales pentru formele moderate şi severe.
Psoriazisul este o afecţiune dermatologică cronică, mediată imun, ce afectează în principal tegumentul şi articulaţiile, având potenţial de afectare sistemică. Formele moderate şi severe de psoriazis au o prevalenţă globală de 2-3%, incidenţa bolii fiind în continuă creştere(1). Dacă s-ar lua în considerare şi formele uşoare de psoriazis, forme ce trec adesea nediagnosticate, incidenţa şi prevalenţa bolii ar creşte marcant, ajungând până la 10%. Psoriazisul afectează în mod egal femeile şi bărbaţii.
Boala poate debuta la orice vârstă, însă în mod obişnuit prezintă două vârfuri de incidenţă: primul între 18 şi 35 de ani, iar cel de-al doilea între 50 şi 69 de ani(2).
Evoluţia afecţiunii tinde să fie cronică, cu perioade de alternanţă între remisiuni şi exacerbări.
Etiopatogenie
Psoriazisul este o afecţiune poligenică, multifactorială. Boala apare prin interacţiunea dintre factorii genetici şi factorii de mediu.
Există anumite gene de tip HLA (antigen leucocitar uman) care se asociază cu incidenţa mai crescută a psoriazisului, cel mai frecvent asociată fiind HLA-Cw6(3). Analizele asocierilor cu sistemul HLA au condus la clasificarea psoriazisului în două tipuri:
- Psoriazis de tip I – debutul bolii are loc înainte de 40 de ani. Prezintă asociere înaltă cu antigene de tip HLA (Cw6, B13, Bw57, DR7) şi asociere familială. Evoluţia acestui tip de psoriazis tinde să fie mai severă. Psoriazisul de tip I apare la aproximativ două treimi dintre pacienţii diagnosticaţi cu psoriazis.
- Psoriazis de tip II – debutul bolii are loc la peste 40 de ani. Asocierea cu sistemul HLA este mai slabă şi lipseşte tendinţa asocierii familiale. Apar mai frecvent afectarea unghinală şi artrita psoriazică.
Factorii declanşatori ai psoriazisului pot fi endogeni sau exogeni. Aceştia conduc la declanşarea erupţiei psoriaziforme, pacientul trecând astfel dintr-un stadiu latent de psoriasis într-un stadiu clinic(4,5).
Factorii declanşatori exogeni pot fi:
- Factori fizici: radiaţii UV/radiaţii X, dermoabraziune, alte intervenţii chirurgicale, injecţii intradermice sau subcutanate, tatuaje, vaccinuri, muşcături de insecte, arsuri, acupunctură.
- Factori chimici: arsuri chimice, expunere la toxice, dermatită iritativă cronică.
- Factorii declanşatori endogeni pot fi:
- De cele mai multe ori, pacienţii tineri au ca primă expresie fenotipică a bolii psoriazisul gutat. Această formă apare în urma unei infecţii faringiene streptococice.
- Infecţia cu HIV/SIDA poate să ducă la declanşarea psoriazisului sau la agravarea unui psoriazis preexistent. Psoriazisul se declanşează după minimum 5 ani de la infecţia cu HIV, pe măsură ce imunitatea începe să scadă.
- Medicamente: beta-blocante, litium, inhibitori de enzimă de conversie, antiinflamatoare nesteroidiene (AINS), terbinafină.
- Agenţi biologici de tipul interferonului (IFN), anumite interleukine (IL) şi factorul stimulator al coloniilor de granulocite-macrofage (GM-CSF) pot conduce la exacerbarea psoriazisului.
Aspecte clinice în psoriazis
Psoriazisul reuneşte o multitudine de forme clinice, care se diferenţiază prin morfologia leziunilor, gradul de inflamaţie, modelul de distribuţie al leziunilor sau suprafaţa tegumentară implicată(6).
Cea mai frecventă formă este cea de psoriazis în plăci mari (psoriazis vulgar). Aceasta este caracterizată prin apariţia unor plăci eritemato-scuamoase dispuse predominant la nivelul zonelor de extensie (coate şi genunchi), al scalpului şi al regiunii lombo-sacrate (figura 1).
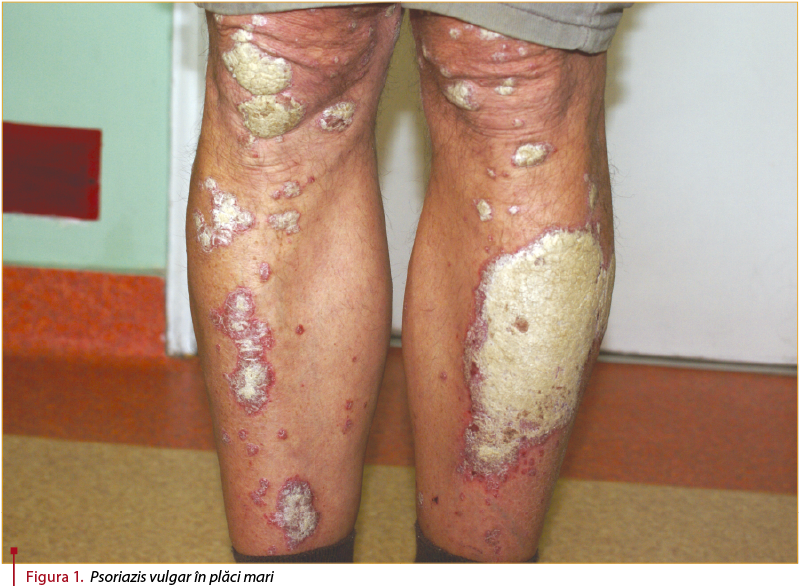
Leziunile sunt, de regulă, bine delimitate şi asimptomatice, însă există pacienţi care acuză prurit sau senzaţie de durere locală. Leziunile sunt acoperite de scuame de grosime variabilă (mai groase în cazul leziunilor situate la nivelul zonei lombosacrate sau al membrelor inferioare), de culoare alb-sidefie, care se detaşează uşor, lăsând o picătură de sânge după îndepărtarea integrală a scuamei (semnul Auspitz). La periferia acestor leziuni se poate observa o zonă clară depigmentată, numită inelul lui Woronoff. Dimensiunile leziunilor variază cu localizarea, dimensiunile cele mai mari fiind cel mai des la nivelul membrelor inferioare sau la nivel lombosacrat (figura 2).
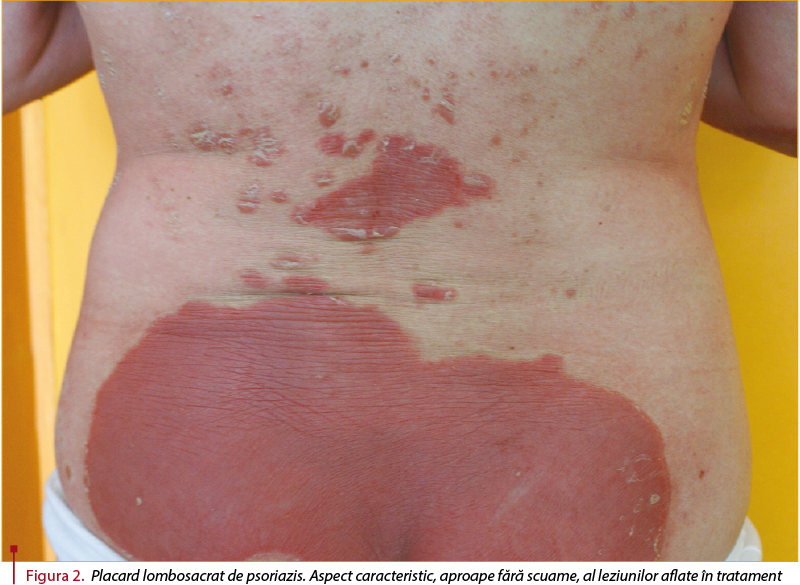
Prezenţa leziunilor la nivelul feţei şi al scalpului determină necesitatea unui diagnostic diferenţial cu dermatita seboreică (sebopsoriazis).
Deşi psoriazisul în plăci afectează preponderent zonele de extensie, uneori implică regiunile flexurale, cum ar fi zona inframamară, regiunea axilară sau regiunea perianală. Această formă de psoriazis se numeşte psoriazis inversat. Leziunile prezente în această formă sunt plăci eritematoase, bine delimitate, fără scuame în suprafaţă şi pot fi confundate cu candidoză, intertrigo sau infecţii cu dermatofiţi.
La pacienţii cu psoriazis se descrie apariţia fenomenului Koebner: la un interval variabil de la traumatizarea unor zone tegumentare (în medie, una-două săptămâni) apar leziuni izomorfe (de psoriazis) la nivelul acelor zone. Fenomenul Koebner apare la aproximativ 25% din pacienţii care suferă de psoriazis(7). Acesta nu este specific psoriazisului, putând să apară şi în alte afecţiuni cutanate, cum ar fi lichenul plan sau vitiligo.
Psoriazisul gutat reprezintă 2% din totalul cazurilor de psoriazis. Această formă se manifestă prin debut acut cu exantem eritematos, cu papule rotunde, cu diametrul de 2-10 mm, dispuse la nivelul trunchiului sau al extremităţilor, într-o manieră centripetală. Deşi această formă are un curs autolimitat, o parte din pacienţi pot prezenta evoluţie către psoriazis în plăci. Psoriazisul gutat afectează predominant copiii sau adulţii tineri cu antecedente colaterale de psoriazis şi apare în urma unei infecţii streptococice faringiene.
Psoriazisul pustulos generalizat (von Zumbusch) este o formă rară de manifestare a psoriazisului şi reprezintă o variantă de boală activă, instabilă. Debutează, de cele mai multe ori, ca urmare a unei reacţii la aplicarea unui iritant topic la un pacient cu psoriazis în plăci sau a opririi bruşte a administrării de corticosteroid. Debutul acestei forme este caracterizat de afectare tegumentară generalizată (tegumente roşii şi indurate), asociată cu febră, anorexie şi stare de rău, urmată la scurt timp de apariţia unor pustule pe fond eritematos. Ulterior, pustulele confluează.
În consecinţă, pustulele se usucă şi pielea se exfoliază. În cazul psoriazisului pustulos generalizat, este necesară internarea pacientului pentru a realiza managementul, evalua simptomele şi aplica tratamentul.
Psoriazisul palmo-plantar reprezintă o formă localizată de psoriazis. Aceasta este caracterizată prin hiperkeratoză, pustule galbene, dispuse pe fond eritematos, şi scuame în suprafaţă, dispuse la nivelul feţei ventrale a palmelor şi/sau plantelor. Este frecvent asociat cu afectarea unghinală. Pustuloza palmo-plantară reprezintă un element component al sindromului SAPHO (sinovită, acnee, pustuloză, hiperostoză şi ostetită).
Psoriazisul eritrodermic este caracterizat prin afectare tegumentară extensivă. Se prezintă sub forma a două subtipuri. În cazul primului subtip, psoriazisul cronic în plăci se extinde gradual şi ajunge să implice întreaga suprafaţă corporală. În cel de-al doilea subtip, eritrodermia reprezintă o manifestare a unui psoriazis instabil, apărută prin precipitarea de către un trigger, cum ar fi infecţii, diferite medicamente sau oprirea bruscă a corticoterapiei.
Afectarea unghinală în psoriazis este mai frecventă la unghiile mâinii faţă de unghiile picioarelor. Pittingul unghinal este cea mai frecventă formă de manifestare a afectării unghinale. Mai pot să apară onicoliză (unghia se detaşează de patul unghinal), leziuni cu aspect de pete de ulei prezente pe suprafaţa unghinală sau hiperkeratoză subunghinală (unghii îngroşate, distrofice, decolorate, de culoare galbenă).
Prezentările atipice de psoriazis pot mima clinic eczema, lupusul discoid eritematos sau limfomul cutanat cu celulă T. În unele cazuri, semnele de psoriazis pot fi subtile, precum eritemul la nivelul flexurilor, psoriazisul strict localizat la nivelul regiunii genitale sau scuame fine localizate la nivelul scalpului.
În caz de incertitudine diagnostică, trebuie căutate semne în regiunile care sunt cel mai des implicate: scalp, zona retroauriculară, zona periombilicală, zona sacrată. Uneori poate să apară şi afectare unghinală manifestată prin onicoliză, hiperkeratoză subunghinală sau apariţia unor depresiuni la nivel unghinal (pitting unghinal).
Comorbidităţi asociate psoriazisului
Creşterea nivelului stresului oxidativ, disfuncţia endotelială şi răspunsul inflamator sistemic reprezintă unele dintre cele mai importante mecanisme implicate în apariţia psoriazisului. Acestea pot explica asocierea psoriazisului cu alte comorbidităţi sistemice de tipul sindromului metabolic (obezitate, dislipidemie aterogenică, hipertensiune arterială, rezistenţă la insulină) sau afecţiunile cardiovasculare.
Există studii în literatura de specialitate care demonstrează creşterea riscului de infarct miocardic şi moarte de cauză cardiovasculară la pacienţii cu psoriazis vulgar(8,9). Psoriazisul sever a fost identificat ca un factor de risc pentru apariţia fibrilaţiei atriale(10).
Numeroase studii din literatura de specialitate atestă existenţa unei legături între dislipidemie şi psoriazisul vulgar. Există studii care chiar au ridicat suspiciunea că un anumit profil dislipidemic (valori crescute ale LDL-colesterolului şi ale apolipoproteinei A1) poate preceda debutul psoriazisului(11). Obezitatea ar putea reprezenta un factor de risc pentru apariţia psoriazisului, lucru susţinut de date recente obţinute din studii de cohortă. Este demonstrată existenţa unei legături între valoarea crescută a IMC şi activitatea şi severitatea psoriazisului(12).
Studii epidemiologice recente atestă existenţa unei asocieri între psoriazis şi diabetul de tip 2 sau toleranţa alterată la glucoză, arătând o prevalenţă mai înaltă în cadrul pacienţilor cu psoriazis decât în grupurile de control(12).
Psoriazisul vulgar se asociază şi cu creşterea riscului de accident vascular cerebral. Un studiu de cohortă realizat pe 44.164 de pacienţi a demonstrat existenţa unui risc semnificativ din punct de vedere statistic la pacienţii cu psoriazis prin comparaţie cu cei din lotul de control(12). Totodată, pacienţii cu forme severe de boală prezintă un risc cu 43% mai mare de apariţie a accidentelor vasculare cerebrale faţă de cei cu forme uşoare(13).
Studii de cohortă au demonstrat asocierea între psoriazis şi creşterea uşoară a riscului de limfoame, mai ales de limfom Hodgkin sau limfom cutanat cu celulă T, riscul crescând cu severitatea bolii(13). Pacienţii cu psoriazis au risc de a dezvolta şi alte afecţiuni oncologice: cancere non-melanoma, cancere în sfera ORL sau tumori de organe solide (ficat, pancreas, plămân, sân, rinichi)(14). Utilizarea regimurilor PUVA a fost asociată cu apariţia carcinoamelor cu celulă scuamoasă, la fel şi utilizarea ciclosporinei.
Artrita psoriazică este cea mai frecventă comorbiditate asociată psoriazisului. Reprezintă o artrită inflamatorie caracterizată de artralgii, edem şi redoare articulară. Între 25% şi 34% din pacienţii cu psoriazis vulgar prezintă artrită psoriazică. De regulă, manifestările cutanate ale psoriazisului apar înaintea celor articulare la peste 80% din pacienţi şi le preced pe cele articulare, în medie, cu 10 ani.
Artrita psoriazică face parte din categoria spondilartritelor seronegative, de aceea nu există un test serologic care să determine direct diagnosticul de artrită psoriazică.
Radiografiile sau alte metode imagistice (IRM sau CT) pot fi utilizate pentru a detecta implicarea articulară, iar în prezenţa leziunilor cutanate specifice psoriazisului se poate pune diagnosticul de artrită psoriazică(15).
Calitatea vieţii pacienţilor cu psoriazis vulgar a fost investigată în mod intensiv în ultimii ani. Nivelul calităţii vieţii este considerat a fi foarte redus, fiind comparabil cu al altor boli severe, precum afecţiunile cardiovasculare, diabetul, depresia sau chiar afecţiunile oncologice.
Ameliorarea leziunilor cutanate prin administrarea de tratament topic sau sistemic este asociată cu creşterea calităţii vieţii.
Cum punem diagnosticul de psoriazis?
De cele mai multe ori, diagnosticul de psoriazis vulgar se pune pe baza examenului clinic al pacientului cu obiectivare prin scorul PASI (Psoriasis Area Severity Index) sau BSA (Body Surface Area)(16). Implicarea zonelor predilecte şi prezenţa afectării unghinale pot contribui la punerea diagnosticului.
În situaţia unei aspect clinic mai puţin sugestiv, se poate face diagnosticul diferenţial cu eczema numulară, tinea sau lupusul cu implicare cutanată în cazul psoriazisului în plăci, cu pitiriazisul rozat Gilbert în cazul psoriazisului gutat sau cu intertrigo şi candidoză pentru psoriazisul invers.
Pentru cazurile atipice din punct de vedere clinic sau la iniţierea terapiei biologice, este necesară realizarea unei biopsii cutanate prelevate de la nivelul marginilor leziunilor suspecte şi a unui examen histopatologic pentru confirmarea diagnosticului.
Modificările histopatologice apărute în psoriazis ajută la explicarea tabloului clinic variabil. În stadiul de maculă se observă un infiltrat inflamator limfocitic perivascular modest.
Ulterior, apare extravazarea eritrocitelor şi se poate observa o hiperplazie epidermală uşoară. La nivelul papulelor acoperite de scuame se observă parakeratoză, hiperplazie epidermală, mitoze numeroase la nivelul straturilor inferioare ale epidermului şi infiltrarea caracteristică cu neutrofile. Colecţia de neutrofile la nivelul acestui strat, asociată cu parakeratoză, poartă numele de microabcese Munro. Atunci când o acumulare de neutrofile este înconjurată de un guler de celule epidermale necrotice, poartă numele de pustula spongiformă a lui Kogoj.
Scoruri de severitate pentru psoriazis
În cazul psoriazisului în plăci, există anumite scoruri care pot fi calculate pentru a putea evalua severitatea bolii(16). Cel mai utilizat dintre acestea este PASI (Psoriasis Area and Severity Index). Ghidurile moderne definesc ca având o formă moderat-severă de psoriazis în plăci pacienţii care au un scor PASI>10. Scorul PASI ia în considerare trei criterii: eritemul, infiltrarea plăcii psoriazice şi aspectul scuamelor, acordând fiecărei categorii o notă de la 0 la 4, pe măsura creşterii severităţii.
PASI 50 şi PASI 90 reprezintă parametrii ce arată procentul de pacienţi care au obţinut o îmbunătăţire în urma administrării unui tratament cu 50%, respectiv 90% a scorului de bază calculat la iniţierea tratamentului.
Un alt scor ce poate fi utilizat pentru clasificarea psoriazisului în plăci în funcţie de severitate este BSA (Body Surface Area). Acest scor arată procentul din suprafaţa tegumentară care este afectat de psoriazis.
Astfel, apar trei tipuri de psoriazis:
1. Psoriazis cu afectare uşoară – leziunile de psoriazis ocupă mai puţin de 3% din suprafaţa corporală.
2. Psoriazis cu afectare moderată – leziunile de psoriazis ocupă între 3% şi 10% din suprafaţa corporală.
3. Psoriazis cu afectare severă – leziunile de psoriazis ocupă mai mult de 10% din suprafaţa corporală.
Tratamentul în psoriazisul vulgar
Psoriazisul vulgar este o boală cronică, ce evoluează cu alternanţă între perioade de remisiune şi puseuri de activitate a bolii, apariţia puseurilor neputând fi prevăzută. Astfel că viza tratamentului în psoriazisul vulgar nu este una curativă, ci una simptomatică pentru remiterea leziunilor de psoriazis şi a simptomatologiei pacientului(17).
Pe lângă măsurile igieno-dietetice, care sunt de o mare importanţă în tratamentul psoriazisului, mai există trei categorii de terapii utilizate în cadrul psoriazisului: terapie locală, fototerapie şi terapie sistemică (figura 3).
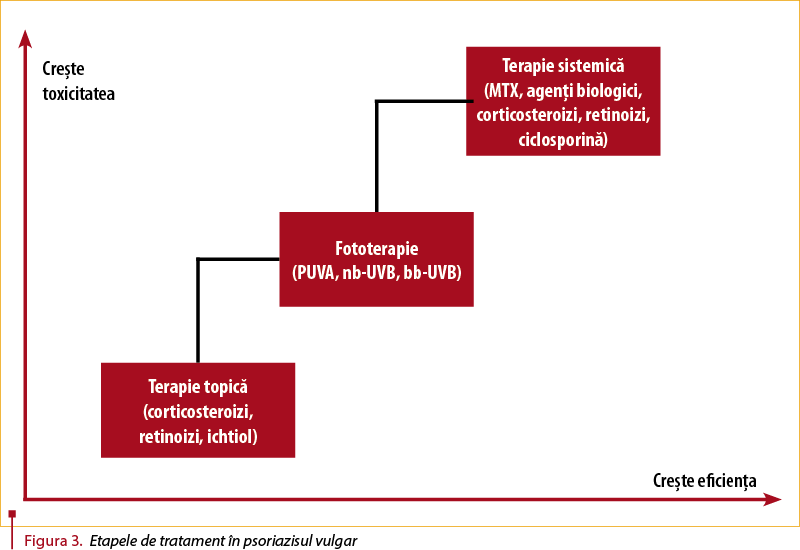
Indicarea tipului de terapie utilizată depinde de multiplii factori care pot fi legaţi de psoriazis (localizarea, extinderea bolii şi tipul de psoriazis), cât şi cei care ţin de pacient, fără o legătură directă cu boala (vârstă, comorbidităţi, tratamente utilizate în antecedente).
Scopul tratamentului este ameliorarea calităţii vieţii pacientului, aceasta putând fi observată prin reducerea valorii scorurilor de severitate în urma tratamentului.
Este important ca tratamentul să se asocieze cu eliminarea pe cât posibil a factorilor favorizanţi pentru psoriazis.
Stilul de viaţă în psoriazis
Deşi adoptarea unui anumit stil de viaţă nu conduce la vindecarea psoriazisului, poate duce la îmbunătăţirea aspectului clinic şi la creşterea calităţii vieţii.
- Realizarea băilor zilnice ajută la reducerea numărului de scuame şi la calmarea tegumentului inflamat. Totodată, este importantă evitarea unor săpunuri care să deshidrateze şi mai mult tegumentele afectate de psoriazis.
- Folosirea unor loţiuni/creme hidratante ajută la emolierea scuamelor şi poate reduce pruritul asociat.
- Expunerea controlată a pielii la soare, deoarece chiar şi o arsură solară uşoară poate duce la agravarea psoriazisului. Astfel că expunerea pe termen scurt şi la orele recomandate (înainte de ora 11 şi după ora 17) este considerată a fi benefică, însă nu expunerea haotică pe termen lung şi la ore nepermise, care poate conduce la arsuri solare.
- Evitarea stresului neuropsihic cu ajutorul meditaţiei, al psihoterapiei sau al medicaţiei, în cazuri dificile (ex.: antianxiolitice).
- Scăderea în greutate, prin reducerea cantităţii de ţesut adipos, care cauzează inflamaţie şi, totodată, scade volumul de distribuţie al medicamentelor.
- Abstinenţa de la alcool, prin reducerea nivelului de inflamaţie, asociată cu consumul de alcool.
- Renunţarea la fumat, prin reducerea cantităţii de radicali liberi.
- Exerciţiul fizic regulat conduce la refacerea organismului şi la scăderea inflamaţiei.
Metode de tratament topic în psoriazisul vulgar
Tratamentul topic poate fi utilizat în cazul formelor uşoare sau moderate de psoriazis în plăci. În cazurile de psoriazis sever, terapia topică se poate asocia cu terapie sistemică pentru rezoluţie.
1. Corticosteroizi topici
Corticosteroizii topici reprezintă principala terapie topică în psoriazisul în plăci şi sunt mai puţin utilizaţi în cazul psoriazisului localizat la nivelul feţei şi gâtului, zonelor flexurale şi zonei genitale.
Dermatocorticoizii se aplică după îndepărtarea scuamelor groase de la nivelul leziunilor.
Nu se indică utilizarea pe perioade îndelungate deoarece pot conduce la subţierea tegumentului şi poate apărea rezistenţă la acţiunea lor, de aceea se preferă în timpul puseurilor de reactivare.
În cazul leziunilor rezistente la terapie, se pot administra corticosteroizi intralezional.
2. Analogi de vitamină D
Analogii de vitamină D se recomandă în psoriazisul uşor sau moderat. Apar fenomene iritative la aproximativ 20% din pacienţi. Efectul lor se instalează mai lent (după 2-4 săptămâni), prin comparaţie cu dermatocorticoizii, dar au mai puţine efecte secundare. Utilizarea concomitentă de PUVA conduce la rezultate superioare în comparaţie cu monoterapia.
3. Retinoizi topici (tretinoin, tazaroten)
Retinoizii topici se folosesc pentru plăcile groase, rezistente la alte tratamente topice. Principalul efect secundar al acestora este apariţia fenomenelor iritative, care însă pot fi diminuate prin aplicarea concomitentă a unui dermatocorticoid cu potenţă joasă sau medie.
4. Keratolitice (acid salicilic, uree)
Keratoliticele au rol în îndepărtarea scuamelor de la nivelul leziunilor. Se folosesc în asociere cu dermatocorticoizii topici pentru augumentarea efectului terapeutic.
5. Inhibitori de calcineurină (tacrolimus)
Inhibitorii de calcineurină se folosesc în leziunile de psoriazis dispuse la nivelul feţei, gâtului, zonelor de flexie şi zonei genitale. Spre deosebire de dermatocorticoizi, aceştia nu conduc la subţierea tegumentului, astfel încât pot fi utilizaţi ca tratament topic de întreţinere.
6. Ditranol
Ditranolul se foloseşte prin aplicare de scurtă durată la nivelul leziunilor de psoriazis (10-30 minute). Prezintă două efecte secundare majore: pigmentarea zonelor în urma vindecării leziunilor şi apariţia fenomenelor iritative.
7. Gudroane (Ichtiol)
Gudroanele au acţiune reductoare importantă. Acestea se folosesc, de regulă, în combinaţii terapeutice.
8. Emolienţi
Emolienţii au doar efect simptomatic, manifestat prin reducerea scuamelor, a pruritului şi a xerozei.
Metode de fototerapie în psoriazisul vulgar
Expunerea la soare duce la ameliorarea leziunilor de psoriazis, însă nu este indicată expunerea intensă, pe o perioadă îndelungată, deoarece poate conduce la agravarea simptomelor şi chiar la afectare tegumentară (fenomen Koebner post-arsură solară, uneori putând merge până la eritrodermizarea psoriazisului, ceea ce reprezintă un factor de gravitate în evoluţia bolii).
Terapia prin expunere la soare nu este totuşi cea mai dezirabilă formă de fototerapie, deoarece lumina solară conţine o gamă largă de radiaţii cu lungimi de undă diferite, astfel că se preferă utilizarea terapiilor care selectează şi concentrează doar anumite lungimi de undă, cum ar fi PUVA sau terapia UVB. Acestea pot fi utilizate atât în monoterapie, cât şi în asociere cu terapia topică.
Tipuri de fototerapie
1. bb-UVB (UVB cu bandă largă)
Aplicarea unor doze controlate de ultraviolete de tip B (290-320 nm) provenind de la o sursă artificială de lumină poate duce la ameliorarea leziunilor în formele uşoare şi moderate de psoriazis în plăci.
bb-UVB pot fi utilizate atât în cazul leziunilor localizate, cât şi al leziunilor diseminate sau al celor rezistente la alte terapii. Efectele secundare apărute pe termen scurt sunt eritem, prurit şi xeroză la nivelul zonei expuse. Asocierea unui emolient poate ameliora efectele adverse.
2. nb-UVB (UVB cu bandă îngustă – 311 nm)
nb-UVB este mai eficientă în comparaţie cu bb-UVB. Poate conduce la arsuri tegumentare mai severe şi de lungă durată, spre deosebire de bb-UVB.
3. Terapia Goeckerman
Terapia Goeckerman reprezintă asocierea dintre fototerapia UVB şi aplicarea topică de gudroane. Gudroanele sensibilizează celulele la expunerea la UVB, astfel că, folosite concomitent, cresc rata de ameliorare a leziunilor în comparaţie cu monoterapia.
4. PUVA
PUVA reprezintă asocierea dintre fototerapia UVA şi aplicarea topică de psoralen înainte de expunerea la UVA. Psoralenul sensibilizează pielea la acţiunea ultravioletelor de tip A. PUVA este utilizată în formele severe de psoriazis în plăci.
5. Laser excimer (308 nm)
Procedeul laser excimer este utilizat în tratarea leziunilor din psoriazisul uşor şi moderat. Acesta necesită un număr mai redus de şedinţe deoarece fasciculul de raze este mai concentrat.
Metode de tratament sistemic în psoriazisul vulgar
Metode de tratament sistemic în psoriazisul vulgar sunt următoarele:
1. Metotrexat (MTX)
Se recomandă utilizarea de MTX în formele rezistente la terapia topică/fototerapie. Rezultatele devin vizibile abia după 1-2 săptămâni, având efect maximal după 4-8 săptămâni. Din cauza efectelor adverse, înaintea iniţierii tratamentului, trebuie evaluate funcţia renală, funcţia hepatică şi cea medulară. Este necesară administrarea concomitentă de acid folic din cauza riscului crescut de apariţie a anemiei megaloblastice, asociată cu controlul periodic al funcţiilor renale, hepatice şi medulare.
MTX se poate folosi cu succes în asociere terapeutică cu terapia UVB sau PUVA, putând astfel să utilizăm doze mai mici de MTX, reducându-i toxicitatea.
2. Ciclosporina A
Din cauza efectelor sale adverse, ciclosporina este utilizată doar la pacienţii cu psoriazis sever, care nu a răspuns la terapii mai puţin toxice.
3. Retinoizi
Retinoizii se indică în tratamentul psoriazisului pustulos. Se pot folosi şi în tratamentul psoriazisului vulgar, asocierea cu PUVA crescându-le eficienţa terapeutică.
4. Corticoterapia sistemică
Efectele terapeutice ale corticoterapiei sistemice se instalează rapid, însă leziunile reapar la stoparea utilizării, necesitând doze tot mai crescute pentru ameliorare (în timp, se instalează toleranţa la corticosteroizi).
5. Inhibitori de calcineurină (tacrolimus)
Inhibitorii de calcineurină sunt rar utilizaţi în tratamentul psoriazisului, putând duce la o îmbunătăţire a simptomatologiei în termen scurt (10 săptămâni) de la iniţiere. Efectele adverse date de aceştia sunt: cefalee, parestezii, creşteri uşoare ale valorilor creatininei serice sau ale tensiunii arteriale.
Metode de terapie biologică în psoriazisul vulgar
Metodele de tratament biologic în psoriazis sunt următoarele:
1. Adalimumab (Humira®)
Adalimumabul este un anticorp monoclonal uman recombinant, ce acţionează împotriva TNF-α prin blocarea directă a receptorilor celulari p55 şi p75. Se indică în tratamentul psoriazisului cronic în plăci, cu afectare moderată sau severă, sau în artrita psoriazică.
2. Etanercept (Enbrel®)
Etanerceptul este o proteină de fuziune formată prin cuplarea receptorului uman solubil p75 al TNF-α cu un fragment Fc. Se indică în tratamentul psoriazisului în plăci cu afectare moderată sau severă care nu poate fi controlat sau prezintă contraindicaţii la terapia topică, fototerapie sau terapia sistemică non-biologică ori în artrita psoriazică.
3. Infliximab (Remicade®)
Infliximabul este un anticorp monoclonal chimeric ce acţionează împotriva TNF-α. Se indică în tratamentul psoriazisului în plăci cu afectare moderată sau severă care nu poate fi controlat sau prezintă contraindicaţii la terapia topică, fototerapie sau terapia sistemică non-biologică, sau în formele de psoriazis artropatic.
4. Ixekizumab (Taltz®)
Ixekizumabul este un anticorp monoclonal recombinat umanizat. Se indică în tratamentul psoriazisului cronic în plăci cu afectare moderată sau severă ori în artrita psoriazică.
Concluzii
Psoriazisul vulgar este o afecţiune inflamatorie cronică, având implicare multisistemică. Pe lângă implicarea organului cutanat şi a articulaţiilor, psoriazisul asociază o multitudine de comorbidităţi medicale şi psihiatrice, care includ artrita psoriazică, afecţiuni cardiovasculare, diabet zaharat, malignităţi, depresie, anxietate, care necesită terapie adiţională pentru a îmbunătăţi evoluţia pacienţilor. Este necesar un tratament interdisciplinar al psoriazisului şi al comorbidităţilor asociate acestuia. Calitatea vieţii este foarte redusă în cazul pacienţilor cu psoriazis, deoarece mulţi dintre cei diagnosticaţi cu psoriazis vulgar suferă de depresie şi anxietate. Gradul de severitate al bolii orientează decizia terapeutică. O varietate largă de tratamente topice sunt disponibile şi eficiente în formele uşoare şi moderate de psoriazis vulgar. În cazul unei forme severe, este necesară iniţierea terapiei sistemice, care include metotrexatul, ciclosporina, corticoterapia sau terapia biologică.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Lebwohl, M. Psoriasis. Lancet. 2003;361:1197-1204.
- Parisi R, Symmons DP, Griffiths CE, Ashcroft DM Identification and Management of Psoriasis and Associated Comorbidity (IMPACT) project team. Global epidemiology of psoriasis: a systematic review of incidence and prevalence. J Invest Dermatol. 2012;133(2):377-385.
- Nair RP, Stuart PE, Nistor I, et al. Sequence and haplotype analysis supports HLA-C as the psoriasis susceptibility 1 gene. Am J Hum Genet. 2006;78(5):827-851.
- Koo J, Lee E, Lee CS, Lebwohl M. Psoriasis. J Am Acad Dermatol. 2004;9:187-190.
- Molina V, Shoenfeld Y. Infection, vaccines and other environmental triggers of autoimmunity. Autoimmunity. 2005;38(3):235-245.
- Langley RG, Krueger GG, Griffiths CE. Psoriasis: epidemiology, clinical features, and quality of life. Ann Rheum Dis. 2005;64(2):ii18-23.
- Gudjonsson JE, Elder JT. Fitzpatrick’s Dermatology in General Medicine. 8th edition. McGraw-Hill Education. 2012;pp. 197-231.
- Gelfand JM, Neimann AL, Shin DB, et al. Risk of myocardial infarction in patients with psoriasis. JAMA. 2006;296:1735-1741.
- Kaye JA, Li L, Jick SS. Incidence of risk factors for myocardial infarction and other vascular diseases in patients with psoriasis. Br J Dermatol. 2008;159:895-902.
- Ungprasert P, Srivali N, Kittanamongkolchai W. Psoriasis and risk of incident atrial fibrillation: A systematic review and meta-analysis. Indian J Dermatol Venereol Leprol. 2016;82(5):489-497.
- Mallbris L, Granath F, Hamsten A, et al. Psoriasis is associated with lipid abnormalities at the onset of the skin disease. J Am Acad Dermatol. 2006;54:614-621.
- Neimann AL, Shin DB, Wang X, et al. Prevalence of cardiovascular risk factors in patients with psoriasis. J Am Acad Dermatol. 2006;55:829-835.
- Gelfand JM, Shin DB, Neimann AL, et al. The risk of lymphoma in patients with psoriasis. J Invest Dermatol. 2006;126:2194-2201.
- Frentz G, Olsen JH. Malignant tumours and psoriasis: a follow-up study. Br J Dermatol. 1999;140:237-242.
- Gladman DD. Psoriatic arthritis. Dermatol Ther. 2004;17:350-363.
- National Psoriasis Foundation. About psoriasis. National Psoriasis Foundation https://www.psoriasis.org/about-psoriasis (accessed 11 Oct. 2016).
- Greb JE, Goldminz AM, Elder JT, Lebwohl MG, et al. Psoriasis. Nature Reviews Disease Primers 2. 2016;Article number:16082.
Articole din ediţiile anterioare
Update privind managementul interdisciplinar al pacientului sub terapie antiresorbtivă/antiangiogenică/biologică, în contextul prevenirii osteonecrozei maxilarelor induse medicamentos
Osteonecroza este definită drept „necroza oaselor cauzată de obstrucţia alimentării cu sânge”.
Particularităţi ale tratamentului diabetului zaharat de tip 2 la vârstnic
Vârstnicul cu diabet necesită o abordare specială, prin prisma evaluării multidimensionale (medicale, psihologice, funcţionale şi sociale) şi a ...
Monitorizarea interdisciplinară a pacientului cu astm bronşic
Astmul bronşic este caracterizat de inflamaţia cronică a căilor aeriene, asociată cu obstrucţie variabilă ce limitează fluxul de aer şi hiperreacti...