The use of intravenous immunoglobulins in medical practice started in the early ’50’s. Today, there are more than 80 therapeutic indications of immunoglobulins. In addition to the already “classical” substitution for humoral immunodeficiencies, or the administration for immunomodulatory purposes in the immune thrombocytopenic purpura (ITP), their effectiveness has been also demonstrated in systemic autoimmune diseases, acquired immunodeficiencies, sepsis etc.
Indicaţiile tratamentului cu imunoglobuline cu administrare parenterală în pediatrie
Indications for intravenous immunoglobulins in pediatric practice
First published: 18 decembrie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.56.4.2019.2790
Abstract
Rezumat
Imunoglobulinele cu administrare parenterală sunt utilizate în practică de la începutul anilor 50. Astăzi pot fi luate în consideraţie peste 80 de indicaţii terapeutice ale imunoglobulinelor. Pe lângă indicaţiile deja „clasice”, de substituţie în cazul deficitelor imune umorale, sau administrarea imunoglobulinelor în scop imunomodulator în purpura trombocitopenică imună (PTI), eficacitatea lor a fost demonstrată şi în cadrul bolilor sistemice autoimune, deficitelor imune dobândite, a sepsisului etc.
Introducere
Administrarea imunoglobulinelor în pediatrie a început în anii ’50. În special în ultimele două decenii, tratamentul cu imunoglobuline cu administrare intravenoasă a avut un impact major în tratarea unor maladii neurologice, reumatologice, dermatologice. Imunoglobulinele şi-au dovedit utilitatea şi în tratamenul unor patologii neonatale, în afecţiuni imunologice, cardiace şi infecţioase(1).
Compoziţia preparatelor de imunoglobuline
Preparatele de imunoglobuline sunt fabricate pornind de la un pool de plasmă colectată de la un mare număr de donatori, în general între 7.000 şi 10.000. Acest număr mare de donatori contribuie la realizarea de preparate cu un spectru larg de anticorpi diferiţi.
Preparatele comerciale de imunoglobuline sunt constituite în proporţie de 97-98% din imunoglobuline G (IgG) intacte (de aceea se utilizează ca sinonim şi termenul de gamaglobuline) repartizate în subclase de IgG în proporţii similare cu cele din plasma individului sănătos. Timpul de înjumătăţire al IgG din preparatele de imunoglobuline disponibile pe piaţă este cuprins între 18 şi 25 de zile(2).
În preparatele de imunoglobuline există totuşi şi urme de imunoglobuline A (IgA), ceea ce poate sta la originea imunizării anti-IgA la pacienţii care au un deficit total de IgA(2). IgA şi imunoglobulinele M (IgM) din preparatele de imunoglobuline au un rol nesemnificativ în terapie, pentru că, pe lângă cantităţile foarte mici de IgM şi IgA conţinute în produsele de imunoglobuline, acestea au o perioadă de înjumătăţire scurtă (7 zile)(2).
De asemenea, preparatele de imunoglobuline conţin şi anticorpi numiţi „naturali”, pentru că apariţia lor nu e consecinţa unui contact cu un antigen natural sau a unei imunizări active. Aceşti anticorpi sunt de tip Ig G, A sau M şi repertoriul lor rămâne constant în cursul vieţii. Particularitatea lor e că se pot lega de mai multe antigene, de aceea se consideră că sunt polireactivi, mai activi decât anticorpii dirijaţi contra unui antigen exogen.
Activitatea anticorpilor naturali este considerată esenţială, pentru că au o capacitate imunoreglatoare, fiind capabili să recunoască autoanticorpii.
Mecanismele de acţiune ale imunoglobulinelor administrate parenteral sunt complexe, realizând:
-
blocajul receptorilor fragmentului Fc pentru IgG de la suprafaţa macrofagelor
-
modularea sintezei şi eliberării citokinelor
-
modularea proliferării celulare, a remielinizării şi apoptozei
-
neutralizarea autoanticorpilor circulanţi
-
selecţia repertoriilor limfocitelor B şi T
-
interacţiunea cu alte molecule de suprafaţă ale limfocitelor B şi T(3).
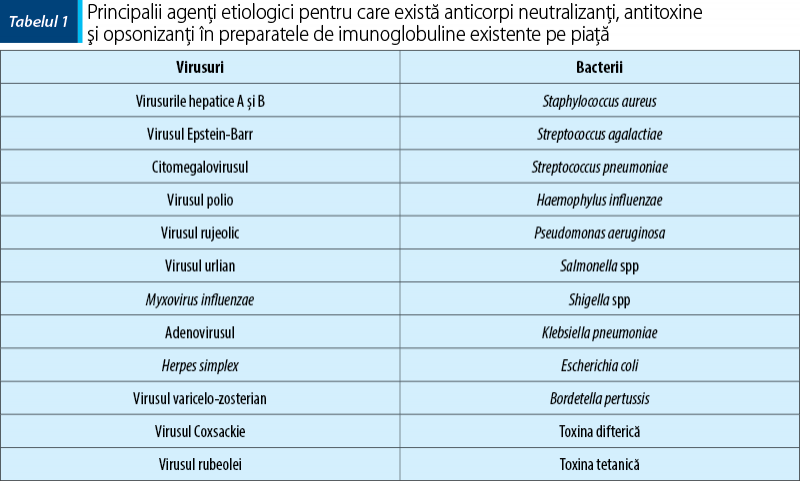
În tabelul 1 sunt prezentaţi principalii agenţi etiologici pentru care există anticorpi neutralizanţi, antitoxine şi opsonizanţi în preparatele de imunoglobuline existente pe piaţă(4).
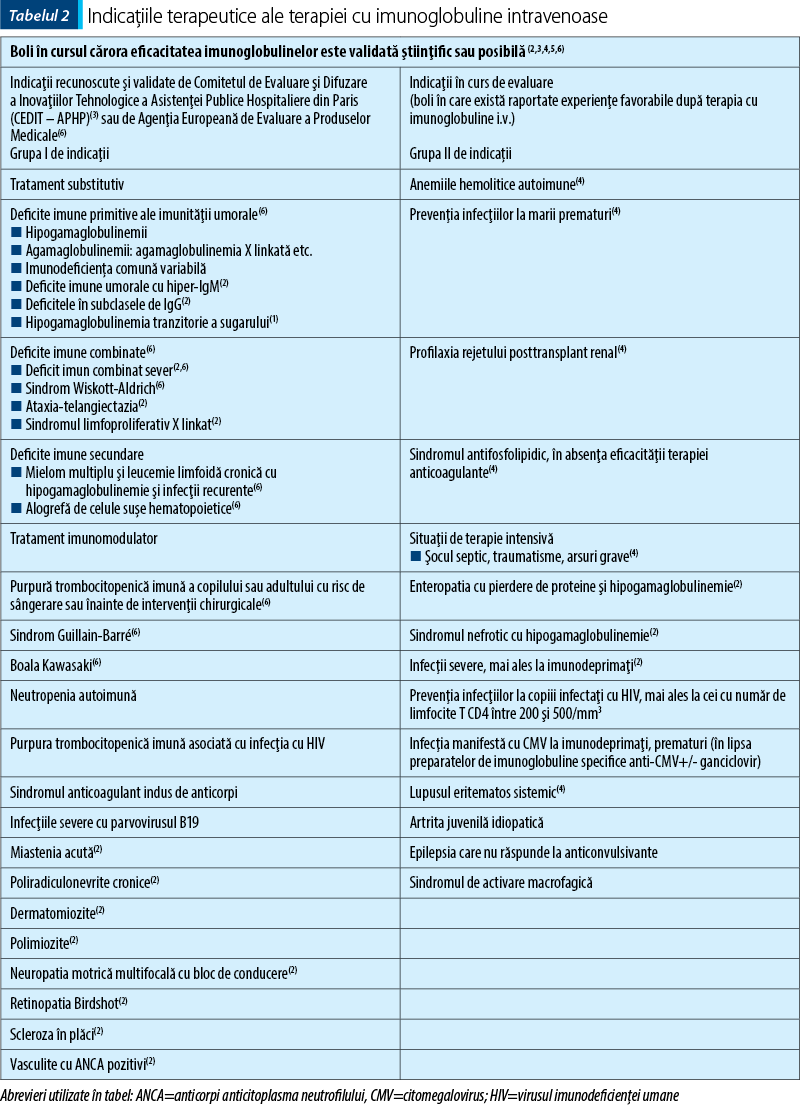
Indicaţiile terapeutice ale terapiei
cu imunoglobuline intravenoase
Indicaţiile terapeutice actuale ale terapiei cu imunoglobuline intravenoase, grupate în funcţie de relevanţa studiilor care stau la baza formulării recomandării tratamentului în diferite afecţiuni, sunt enumerate în tabelul 2.
Modul intravenos (i.v.) de administrare a imunoglobulinelor (gamaglobulinelor)
Sunt necesare anumite precauţii, şi anume:
La prima administrare, pacienţii necesită o monitorizare atentă a temperaturii, pulsului, frecvenţei respiratorii şi a tensiunii arteriale, cu următorul ritm:
-
la intervale de 15 minute în prima oră
-
la 30 de minute în următoarele două ore
-
apoi o dată pe oră până la terminarea perfuziei.
Prima perfuzie de gamaglobuline pentru preparatele cu concentraţia de 5 g/100 ml trebuie să fie administrată cu un ritm de 0,01 ml/kg minut în primele 30 de minute, apoi ritmul poate fi dublat la intervale de 30 de minute, până la un ritm maxim de 0,08 ml/kg/minut sau 4 ml/kg/oră(3).
La copiii care au mai primit gamaglobuline intravenos, se poate administra de la început un ritm de 2,4 ml/kg/oră, cu creştere progresivă până la maximum 5 ml/kg/oră(3).
La cei la care se preconizează efecte adverse (au antecedente de alergie) se poate indica paracetamol p.o. 15 mg/kg/doză cu 30 de minute înainte de începerea perfuziei de gamaglobuline sau hemisuccinat de hidrocortizon (HHC) în doză de 6 mg/kg/doză i.v. cu o oră înainte de iniţierea perfuziei(2).
Dozele de paracetamol sau de HHC se pot repeta peste 4 ore.
La indivizi cu reacţii de hipersensibilitate de tip întârziat se poate administra naproxen sau alt antiinflamator nesteroidian p.o. timp de 48-72 de ore.
Efectele adverse trebuie cunoscute
şi anticipate
Imunoglobulinele i.v. sunt în general bine tolerate, efectele secundare severe fiind rare.
Şocul anafilactic poate apărea la bolnavii cu deficit total în IgA, imunizaţi contra IgA, şi care reacţionează cu urmele de IgA din preparatul de imunoglobuline.
Reacţiile adverse cele mai frecvente sunt neanafilactice. Ele pot apărea la aproximativ 15% din pacienţii care primesc gamaglobuline intravenos(2).
S-au descris următoarele reacţii adverse, care apar de obicei în primele 30 de minute de la începerea perfuziei: dureri lombare, mialgii, dureri abdominale, cefalee, febră, frison, greaţă, vărsături, hipo- sau hipertensiune. Aceste efecte adverse sunt pasagere şi pot fi evitate cu premedicaţia cu hemisuccinat de hidrocortizon (HHC). Apariţia lor se datorează adesea unei viteze de perfuzii prea rapide. Aceste efecte indezirabile încetează la diminuarea debitului de perfuzie.
Rar, s-au descris cazuri de puseuri de hipertensiune arterială ca efect secundar izolat.
Simptome precum greţuri frecvente, cefalee importantă, fotofobie în orele care urmează perfuziei pot sugera uneori o meningită aseptică cu pleiocitoză şi proteinorahie moderată, durând câteva zile. Acest tip de reacţie a fost citat mai ales la cazuri de pacienţi cu boli autoimune care au primit gamaglobuline, dar şi la câteva cazuri de deficite imune(2).
Alte efecte secundare rare ale transfuziei de gamaglobuline sunt: anemia hemolitică, din cauza unui transfer pasiv de anticorpi anti-AB0 sau Rh, reacţii cutanate eczematiforme, insuficienţă renală tranzitorie sau permanentă(2).
Rarele cazuri de tromboze postadministrare de gamaglobuline au fost raportate doar la vârstnici sau la pacienţii care aveau un risc prealabil de ischemie cerebrală sau cardiacă, la pacienţi supraponderali sau cu stări de hipovolemie.
Riscurile transmisiei virale prin intermediul preparatelor de imunoglobuline sunt minime astăzi.
Nu a fost raportat niciun caz de transmitere a HIV, a virusului hepatitei A sau B, iar transmiterea infecţiei cu virus hepatitei C nu a mai fost raportată în 1994, de când tehnicile de inactivare virală (pH acid, tratament prin solvent-detergent, pasteurizare), selectarea donatorilor şi „fracţionarea” plasmei au eliminat acest risc. Anterior acestei date era posibil să „scape filtrului” donatorii aflaţi în fereastră imunologică pentru hepatita C. Cu toate acestea, se recomandă supravegherea transaminazelor la persoanele care primesc Ig i.v., înainte de tratament şi apoi la 6-12 luni după tratament.
ADN-ul parvovirusului B19 a putut fi detectat la unele loturi, punând astfel problema transmiterii posibile a virusului.
Precauţii speciale
Pacienţii care necesită terapie cu imunoglobuline au adesea scheme terapeutice complexe, ceea ce implică precauţii speciale la administrarea de imunoglobuline intravenos.
Preparatele de gamaglobuline nu se amestecă în acelaşi flacon cu niciun alt produs sau medicament.
Interacţiunile preparatelor de gamaglobuline cu alte medicamente pot duce la modificarea testelor serologice ale pacientului. Administrarea gamaglobulinelor poate reduce eficacitatea vaccinurilor constituite din virusuri vii atenuate, cum sunt vaccinurile rujeolic, rubeolic, urlian sau pentru varicelă. De aceea, dacă pacientul a primit gamaglobuline intravenos, se recomandă să se aştepte un interval de minimum 6 săptămâni (preferabil 3 luni) până să se administreze aceste vaccinuri.
Dacă pacientul a fost recent vaccinat (într-un interval de până la două săptămâni anterior administrării gamaglobulinelor), se recomandă să se facă ulterior controlul titrului anticorpilor postvaccinali pentru a aprecia necesitatea efectuării unui eventual rapel. După administrarea de gamaglobuline, creşterea tranzitorie a diferitelor tipuri de anticorpi poate fi responsabilă de serologii temporar pozitive.
Pentru că aceste produse conţin şi anticorpi antieritrocitari, pacienţii care au primit imunoglobuline pot avea tranzitoriu un test Coombs pozitiv.
Posologia de administrare
a imunoglobulinelor
Posologia diferă în diferitele situaţii expuse în tabelul 2.
Pentru câteva categorii de boli, posologia e unanim acceptată, constituind protocoale de administrare. Pentru bolile în care administrarea gamaglobulinelor necesită încă validare pe studii mai largi, randomizate (grupul II de indicaţii), posologia diferă de la un grup de autori la altul.
a. Agamaglobulinemie
S-a demonstrat că pacienţii cu agamaglobulinemie X linkată care primesc 400 mg gamaglobulină/kg la un interval de 3 săptămâni îşi menţin titrul de IgG la un nivel apropiat de normal (în jur de 500 mg/dl), cu reducerea incidenţei pneumoniei, meningitei bacteriene şi a infecţiilor gastrointestinale. Deşi terapia substitutivă cu gamaglobuline a reprezentat un progres major, lipsa preparatelor care să înlocuiască nu numai IgG, ci şi anticorpii secretori face ca aceşti pacienţi să rămână sensibili la infecţii.
Iniţial se recomandă o doză de 0,4-0,8 g/kg/doză, în funcţie de circumstanţe (pacient infectat sau nu), apoi se recomandă o perfuzie de 0,2 g/kg/doză la interval de 3 săptămâni.
Pentru a menţine un titru rezidual al IgG în jur de 600 mg/dl, se recomandă doze de 0,3 g/kg/lună, cu variaţii între 0,2 şi 0,8 g/kg/lună. În cazul în care survin infecţii, intervalul între doze se poate scurta.
Pentru a controla eficacitatea tratamentului, se recomandă dozarea titrului rezidual de IgG al pacientului înainte de a-i administra o nouă perfuzie cu Ig.
b. În deficitele imune secundare se poate recomanda o doză de 0,2-0,4 g/kg/doză de imunoglobuline i.v. la interval de 3-4 săptămâni, cu scopul de a asigura un titru rezidual de IgG de 400-600 mg/dl.
c. Pentru tratamentul PTI există două scheme recomandate:
-
400 mg/kg/zi i.v. timp de 2-5 zile(6)
-
sau 0,8-1 g/kg/zi i.v. în ziua 1, eventual se va repeta aceeaşi doză în ziua 3(8).
Tratamentul poate fi repetat în caz de reapariţie a unei trombocitopenii severe.
d. În sindromul Guillain-Barré, doza recomandată este de 0,4 g/kg/zi timp de 5 zile.
e. În boala Kawasaki s-a demonstrat că două protocoale utilizate în practică sunt la fel de eficiente în ceea ce priveşte prevalenţa anevrismelor coronare:
-
perfuzie unică de 2 g/kg/zi, asociată cu aspirină în doze de 80-100 mg/kg/zi timp de 14 zile.
-
administrarea timp de mai multe zile a unei doze totale de 1,6-2 g de gamaglobuline, repartizată eşalonat pe parcursul a 2-5 zile.
Administrarea precoce a gamaglobulinelor în primele 5 zile de la debutul bolii duce la o vindecare mai rapidă şi la reducerea apariţiei anevrismelor.
f. Există o multitudine de stări de imunodeficienţă congenitală sau dobândită care beneficiază de aportul terapiei cu imunoglobuline intravenos.
În timpul infecţiilor sau al febrei prelungite, catabolismul şi consumul IgG creşte, aici apărând ideea că este prudent să se administreze gamaglobuline în timpul infecţiilor severe pentru a menţine nivelul protectiv de IgG(2).
În diareea severă, IgG se pot pierde prin scaun, de aceea trebuie luată în considerare administrarea parenterală de gamaglobuline.
În infecţiile refractare ale pacienţilor cu diferite deficite imune, mai ales când e prezentă şi neutropenia, administrarea gamaglobulinelor poate fi eficientă.
Pentru toate aceste situaţii se recomandă între 200 şi 400 mg/kg/doză de gamaglobuline.
g. Sindromul DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) este o reacţie de hipersensibilitate întârziată, severă, potenţial ameninţătoare de viaţă. Cel mai adesea sunt incriminate medicamentele antiepileptice. Pe lângă întreruperea terapiei antiepileptice şi administrarea de corticoizi intravenos, administrarea de imunoglobuline intravenoasă de 1-2 g/kg a fost demonstrată ca benefică(9), contribuind la ameliorarea rapidă a simptomelor.
Concluzie
Beneficiul net dovedit ştiinţific al utilizării imunoglobulinelor în multe afecţiuni pediatrice reclamă redactarea unor protocoale naţionale care să ghideze practicienii şi să constituie argumente pentru administrarea lor promptă atunci când sunt necesare.
Conflict of interests: The author declares no conflict of intersts.
Bibliografie
- Prasad AN, Chaudhary S. Intravenous immunoglobulin in pediatrics: a review. Med J Armed Forces India. 2014;70(3):277-80.
- Stiehn ER, Ochs HD, Winkelstein JA. Immunodeficiency disorders: general considerations. in: Immunologic Disorders in Infants & Children edited by ER Stiehn, HD Ochs, JA Winkelstein. 5th ed, 2004, ISBN 0-7216-8964-7. 332-40.
- Tellier Z, Mouthon L. Les indications therapeutiques des immunoglobulines intraveineuses. Transfusion Clinique et Biologique. 2003;10:179-84.
- Mothon L. Immunoglobulines intraveineuses en therapeutique. La Revue du Practicien. 2005;10:1049-56.
- Dalakas MC, Spath PJ. Intravenous immunoglobulins in the third millennium. Boca Raton Parthenon Pub. Group. 2004; ISBN 1842142585.
- Guideline on the clinical investigation of human normal immunoglobulin for intravenous administration (IVIg). The European Agency for the Evaluation of Medicinal Products/ Committee for Medicinal Products for Human Use EMA/CHMP/BPWP/94033/2007 rev. 3 2018.
- Chandramouli NB, Rodgers GM. Prolonged immunoglobulin and platelet infusion for treatment of immune thrombocytopenia. Am J Hematol. 2000;65(1):85-6.
- Laosombat V, Wiriyasateinkul A, Wongchanchailert M. Intravenous gamma globulin for treatment of chronic idiopathic thrombocytopenic purpura in children. J Med Assoc Thai. 2000;83(2):160-8.
- Marcus N, Smuel K, Almog M, Prais D, Straussberg R, Landau D, Scheuerman O. Successful Intravenous Immunoglobulin Treatment in Pediatric Severe DRESS Syndrome. The Journal of Allergy and Clinical Immunology: In Practice. 2018;6(4),1238–1242.
Articole din ediţiile anterioare
Terapie personalizată în pediatrie
În ultima perioadă, medicina parcurge o etapă care poartă practicianul către o conduită nouă legată de terapie; dacă a existat o etapă suficient de...
Hyper-IgE syndrome – from pathogenic complexity to clinical manifestations
Sindromul hiperimunoglobulinemiei E (HIES) este o imunodeficienţă primară rară caracterizată prin niveluri serice crescute de IgE asociate cu ec...
Polimiozita - caz clinic
Polimiozita este o boală rară din grupul miopatiilor inflamatorii idiopatice, caracterizată prin apariţia la nivelul muşchiului scheletic a unui pr...
Tulburarea hiperactivitate/ deficit de atenţie - aspecte terapeutice
Tulburarea hiperactivitate/deficit de atenţie (ADHD) este o boală cronică, cu impact asupra multor aspecte ale vieţii individului, inclusiv dificul...