In the cardiac ultrasound era, cardiac murmurs are one of the most frequent causes of referral to a pediatric cardiologist. However, most of the cardiac murmurs in children are benign. This study represents an overall approach by highlighting the main characteristics of innocent murmurs that do not require further investigations, in comparison to those in which is compulsory to perform a cardiac ultrasound. Moreover, cardiac murmurs were classified according to their localization and child’s age.
Suflul cardiac la copil – când să ne îngrijorăm?
Heart murmurs in children – when to worry?
First published: 28 decembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.52.4.2018.2151
Abstract
Rezumat
În era ecocardiografiei, suflurile cardiace constituie cea mai frecventă cauză de prezentare la medicul cardiolog pediatru. În aceste condiţii, majoritatea suflurilor se dovedesc a fi benigne, anorganice. Studiul de faţă îşi propune o abordare integrativă a suflurilor cardiace, cu evidenţierea principalelor caracteristici ale suflurilor care nu necesită investigaţii suplimentare faţă de cele la care acestea sunt obligatorii. Totodată, suflurile cardiace au fost prezentate ţinând cont în principal de localizarea lor şi de vârsta pacientului.
Suflurile cardiace sunt frecvent întâlnite în practica pediatrică şi de cele mai multe ori se situează pe primul loc în ceea ce priveşte adresabilitatea către cabinetul de cardiologie pediatrică. Conform Abdurrahman et al.(1), până la 72% din populaţia pediatrică prezintă la un moment dat, în cursul copilăriei, un suflu sistolic. Cu toate acestea, prevalenţa bolilor cardiace congenitale este citată în literatura de specialitate ca fiind de aproximativ 1%(2). Aceste date au corespondenţă şi la nivelul ţării noastre. Rezultatele unui studiu local, desfăşurat în Spitalul de Urgenţă pentru Copii „M.S. Curie” la copiii cu vârstă mai mare de 1 an, au evidenţiat că 45 de bilete de trimitere din 100 sunt adresate cabinetului de cardiologie pediatrică, cu diagnosticul „suflu sistolic”. Dintre acestea, în 3% din cazuri (1% din întreaga populaţie) se confirmă a fi un suflu organic, majoritatea prezentând un suflu anorganic şi, implicit, o ecografie cardiacă în limite normale.
Trăim în era protocoalelor de diagnostic şi tratament, a medicinei personalizate a pacientului. Fiecare investigaţie pe care o solicităm trebuie atent cântărită în balanţa risc-beneficiu, dar şi cost-eficienţă. Întrucât suflurile anorganice sunt extrem de frecvent întâlnite, iar prevalenţa bolilor cardiace congenitale este redusă, având în vedere şi resursele financiare limitate de care dispunem, nu putem efectua screening ecocardiografic tuturor copiilor care prezintă, la un moment dat, un suflu sistolic. Astfel, o evaluare clinică amănunţită ar trebui să se situeze pe primul loc în evaluarea unui pacient cu suflu cardiac.
În practica de zi cu zi a medicului pediatru, o anamneză atent condusă poate sugera diagnosticul în aproximativ 80% din cazuri. Trebuie insistat asupra antecedentelor personale fiziologice şi patologice, încă de la evaluările intrauterine – ecografia fetală poate detecta numeroase variante de patologii cardiace cianogene sau necianogene. De asemenea, sunt citaţi mai mulţi factori materni care pot influenţa dezvoltarea intrauterină a fătului şi apariţia unor cardiopatii congenitale. Dintre aceştia enumerăm: preeclampsia (se poate asocia cu defecte septale cardiace)(3), fenilcetonuria (asociată cu defecte de tipul coarctaţiei de aortă şi ventricul stâng hipoplazic la făt)(4), diabetul zaharat (se poate asocia cu canal atrioventricular), hipertensiunea arterială gestaţională, obezitatea, afecţiuni ale glandei tiroide, colagenoze, epilepsia, vârsta maternă de peste 40 de ani, abuzul de alcool sau de droguri, medicaţia mamei (inhibitori ai enzimei de conversie, acid retinoic, antiinflamatoare nesteroidiene, fenitoină, litiu) – toţi aceşti factori de risc fiind asociaţi cu diferite malformaţii cardiace congenitale(5). Alţi factori de risc sunt reprezentaţi de infecţiile materno-fetale asociate cu risc crescut de malformaţii cardiace (rubeolă, gripă)(6), prematuritatea(7), sarcina multiplă(5), precum şi tehnicile de reproducere asistată(8). Antecedentele heredocolaterale sunt deosebit de importante: riscul unui pacient de a avea o malformaţie cardiacă este mult mai mare dacă o rudă de gradul I prezintă un defect cardiac congenital(9). Totodată, numeroase sindroame genetice pot fi asociate cu defecte de structură cardiacă (VATER/VACTERL; anomalii cromozomiale întâlnite în sindroamele Down, Edwards, Patau, Turner; deleţii/microdeleţii – sindroamele DiGeorge şi Williams; anomalii monogenice cu transmitere autozomal dominantă – sindroamele Alagille, Albright, CHARGE, Costello, Ehlers-Danlos, Holt-Oram, Leopard, Marfan, Treacher-Collins, Noonan, neurofibromatoză, scleroză tuberoasă); anomalii monogenice cu transmitere autozomal recesivă (sindroamele Carpenter, Ellis van Creveld, Smith-Lemli-Opitz, cutis laxa, ataxia Friedreich, pseudoxantoma elasticum, mucopolizaharidoze – Hurler, Scheie, Morquio, Maroteaux-Lamy, boala Pompe); anomalii monogenice cu transmitere X-linkată (mucopolizaharidoză tip II – sindrom Hunter, distrofia musculară Duchenne, Emery-Dreifuss, incontinentia pigmenti)(10).
Vârsta pacientului reprezintă un criteriu de bază în evaluarea oricărui suflu cardiac. În perioada neonatală, un suflu audibil în primele 6 ore de viaţă este de obicei asociat cu o valvulopatie; în schimb, un suflu audibil după primele 6 ore de viaţă este mai degrabă asociat cu leziuni de şunt (defect de sept atrial, defect de sept ventricular, persistenţă de canal arterial) sau cu o stenoză pulmonară periferică. În aceste situaţii, suflul devine audibil odată cu scăderea rezistenţei în patul vascular pulmonar(11,12). Canalul arterial se închide la aproximativ 90% dintre nou-născuţii la termen în primele 48 de ore de viaţă, dar poate rămâne deschis la prematuri sau la cei născuţi la altitudini mari(13). Cel mai frecvent suflu audibil la nou-născutul la termen cu stare generală bună este cel determinat de defectul septal ventricular (în defectele mici, intensitatea suflului creşte pe măsură ce scade rezistenţa vasculară pulmonară, în timp ce, în defectele mari, intensitatea suflului poate creşte în accentuarea şuntului stânga-dreapta). Regurgitaţia tricuspidiană la nou-născuţi se întâlneşte cel mai frecvent la cei cu scor Apgar mic, fiind asociată cu disfuncţie tranzitorie de muşchi papilari, ca urmare a asfixiei perinatale. Stenoza pulmonară periferică are drept corespondent un suflu funcţional care apare pe măsură ce scade rezistenţa vasculară pulmonară. Acesta se manifestă în urma fluxului turbulent din arterele pulmonare (în regiunea lor proximală), flux creat în strânsă legătură cu dimensiunile arterelor şi cu unghiul pe care îl formează cu trunchiul arterei pulmonare. În general, dispare în intervalul de vârstă 6-12 luni.
Suflurile cardiace la copiii cu vârsta de peste 1 an deseori sunt benigne, anorganice (inocente), dar pot fi produse şi de stenoze ale valvelor semilunare, regurgitaţii atrioventriculare sau defecte de sept atrial. Deşi se consideră că în ţările dezvoltate, după vârsta de 1 an, sunt destul de rar diagnosticate defectele cardiace congenitale (întrucât acestea prezintă un vârf de diagnostic în perioada de sugar), în România suflurile cardiace sunt suspectate/diagnosticate frecvent, din cauza lipsei accesului la serviciile de sănătate. Nu trebuie neglijată nici situaţia unui copil cu un suflu cardiac nou apărut, care are un istoric recent (sau recurent) de faringită streptococică. În acest context poate asocia cardită reumatismală cu afectare mai frecventă a valvei mitrale (regurgitaţie mitrală) comparativ cu valva aortică.
În evaluarea unui sugar sau a unui copil cu suflu cardiac, simptomele îngrijorătoare sunt reprezentate de dificultăţi respiratorii, transpiraţii profuze şi falimentul creşterii, indiferent de vârsta pacientului. La sugari se adaugă dificultăţi în alimentaţie şi iritabilitate excesivă, în timp ce la copiii mai mari se consideră simptome importante sincopa şi durerea toracică.
Examinarea aparatului cardiovascular cuprinde analiza atentă a semnelor vitale (a alurii ventriculare, a ritmului cardiac, a pulsului periferic şi a tensiunii arteriale – atât la membrele superioare, cât şi la cele inferioare) şi o examinare amănunţită a cordului prin inspecţie, palpare, percuţie şi auscultaţie. Pulsul slab perceptibil la nivelul arterelor femurale poate sugera o coarctaţie de aortă, în timp ce pulsul slab perceptibil difuz este asociat cu debit cardiac scăzut (întâlnit în disfuncţii miocardice, tamponadă cardiacă, leziuni obstructive, pericardită constrictivă, arterita Takayasu). Pulsurile cu celeritate ridicată sunt deseori asociate cu diferenţă semnificativă între presiunea sistolică şi cea diastolică (de tipul celer et altus), iar exemplul clasic este cel din regurgitaţia de aortă moderat-severă. Mai poate fi întâlnit şi în patologiile aortice cu run-off, inclusiv în persistenţa de canal arterial, truncus arteriosus sau fereastra aorto-pulmonară. Inspecţia cardiacă poate releva un şoc apexian vizibil (de obicei asociat cu leziunile care supraîncarcă ventriculul stâng – regurgitaţii semnificative mitrale sau aortice ori un şunt stânga-dreapta cu dimensiuni mari). Palparea pune în evidenţă şocul apexian (care poate fi deplasat lateral, în leziunile asociate cu dilatare de ventricul stâng), zgomotul 2 (doar în situaţiile asociate cu hipertensiune pulmonară severă), dar şi corespondentul palpator al unui suflu cardiac de intensitate crescută – freamătul sistolic. Acesta este produs de fluxul sangvin care trece printr-o porţiune stenozată (subvalvulară, valvulară, supravalvulară sau cu origine la nivelul septului interventricular). Auscultaţia cardiacă evidenţiază zgomotele cardiace 1 şi 2, posibile galopuri, clickuri, clacmente, frecătură pericardică sau sufluri cardiace. Examenul aparatului cardiovascular trebuie integrat în contextul clinic şi nu trebuie omis examenul amănunţit al celorlalte aparate şi sisteme, care poate conduce la suspiciunea de cardiopatie congenitală (tegumentele şi mucoasele – cianoza perioronazală, afectarea pulmonară – dispnee, ortopnee, raluri de congestie pulmonară sau hepatomegalie, edeme periferice declive, ascită etc).
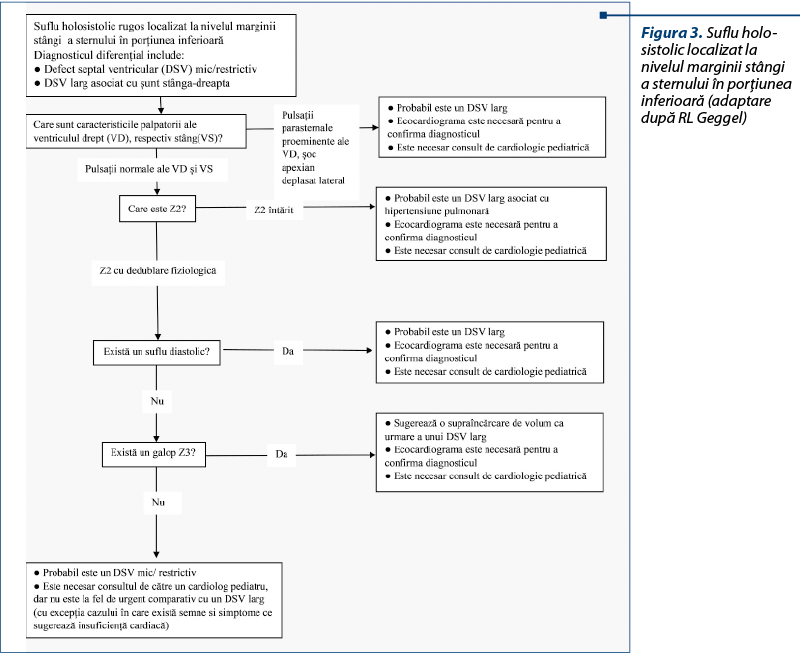
Clasic, suflurile cardiace sunt caracterizate prin intensitate, localizare în ciclul cardiac, localizarea anatomică, iradiere şi timbru. În funcţie de focarul de auscultaţie, conform Geggel et al.(10), se descriu următoarele sufluri cardiace, sintetizate ca algoritm practic (figurile 1, 2 şi 3):

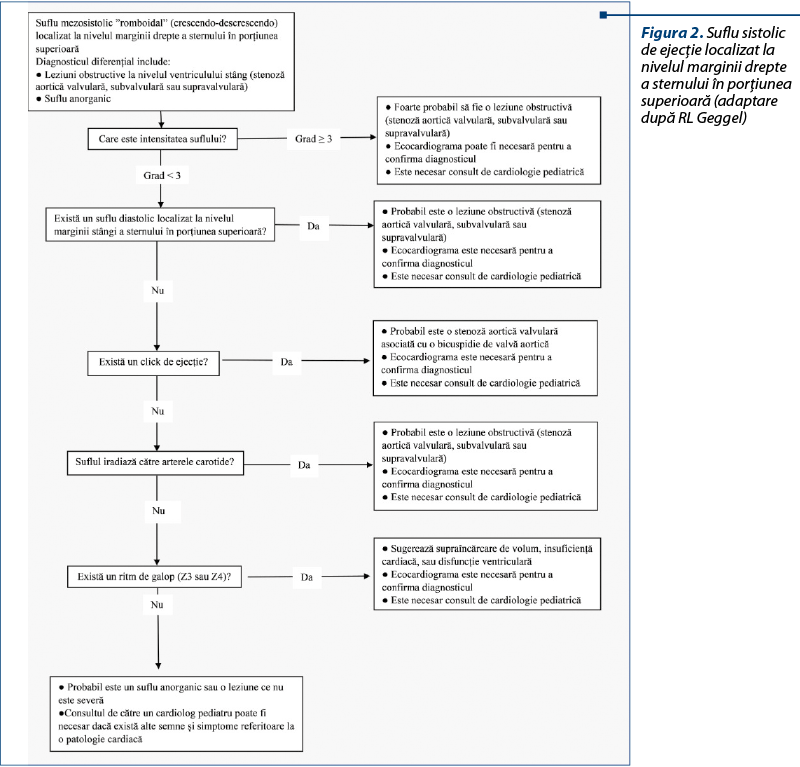
- La marginea dreaptă a sternului, în porţiunea superioară (focarul aortic de auscultaţie) – suflurile sistolice sunt de obicei asociate cu obstrucţii ale tractului de ejecţie al ventriculului stâng (ex.: stenoza aortică; tipic iradiază spre arterele carotide) sau cu stenoze aortice „relative” asociate cu stări hiperchinetice.
- La marginea stângă a sternului, în porţiunea superioară (focarul pulmonar de auscultaţie) – suflurile sistolice pot indica o leziune de obstrucţie a tractului de ejecţie al ventriculului drept (ex.: stenoza pulmonară), stenoză pulmonară periferică (cu iradiere spre axilă şi către posterior), stenoză relativă asociată cu supraîncărcare volemică a ventriculului drept (ex.: defect septal atrial) sau sufluri benigne. Suflurile diastolice cu această localizare pot să indice o regurgitaţie aortică sau pulmonară (gradul de regurgitaţie este frecvent corelat cu gradul de iradiere către marginea stângă a sternului). Se pot ausculta la acest nivel şi sufluri continue: persistenţa de canal arterial sau fistula de arteră coronară. De asemenea, la marginea stângă sau dreaptă a sternului, în porţiunea superioară, se poate ausculta un suflu venos cervical; acesta se poate întâlni şi în regiunile infra- sau supraclaviculare, mai accentuat în diastolă.
- La marginea stângă a sternului, porţiunea inferioară (focarul tricuspidian de auscultaţie) – suflurile sistolice pot reprezenta un defect septal ventricular, o regurgitaţie tricuspidiană (creşte în intensitate în inspir), o stenoză aortică subvalvulară, cardiomiopatie hipertrofică (prin manevra Valsalva, suflul sistolic ejecţional creşte în intensitate în cardiomiopatia hipertrofică şi scade în intensitate în stenoza aortică subvalvulară) sau un suflu benign (inocent) descris încă din 1915 de dr. George Still(14). Suflurile diastolice pot avea drept corespondent regurgitaţii ale valvelor semilunare sau o stenoză tricuspidiană.
- Apexul cardiac (focarul mitral de auscultaţie) – suflurile sistolice sunt asociate cu regurgitaţia mitrală (cu iradiere frecvent spre axilă). Suflurile diastolice sunt în strânsă corelaţie cu stenoza mitrală.
- Alte localizări ale suflurilor: coarctaţia de aortă poate avea corespondent auscultator interscapular, în apropierea zonei de obstrucţie de la nivelul istmului aortic. În cazurile severe, cu persistenţă îndelungată a coarctaţiei, se poate ausculta un suflu continuu la nivelul regiunilor laterale ale sternului, ca urmare a dezvoltării circulaţiei colaterale(15).
- Astfel, localizarea suflului poate oferi informaţii importante asupra unui posibil diagnostic. Cu toate acestea, cele mai multe sufluri cardiace audibile la copiii cu vârsta de peste 1 an sunt reprezentate de sufluri benigne, inocente. Dintre acestea, enumerăm:
- Suflul Still – un suflu cardiac sistolic cu intensitate maximă la marginea stângă a sternului, în porţiunea inferioară şi la nivelul apexului cardiac, cu iradiere minimă. Are un timbru muzical, vibrator, audibil mai bine în decubit dorsal comparativ cu poziţia şezândă; se accentuează în stările hiperdinamice (febră, anxietate) şi nu depăşeşte gradul 1 sau 2. Dispare în adolescenţă sau chiar mai devreme.
- Suflul venos cervical – constituie unul dintre cele mai frecvente sufluri audibile la copii. Are caracter continuu, este localizat pe marginea stângă sau dreaptă a sternului, în porţiunea superioară sau în regiunile infra-/supraclaviculare. Creşte în intensitate odată cu extensia gâtului şi scade în intensitate în cazul flexiei, rotaţiei gâtului, la compresia uşoară asupra venelor jugulare, în poziţie şezândă sau în decubit dorsal. Modificarea intensităţii suflului, la schimbarea poziţiei pacientului, orientează diagnosticul spre un suflu anorganic, continuu, faţă de suflul continuu din persistenţa de canal arterial.
-
Suflul de ejecţie pulmonar – are drept corespondent fluxul sangvin normal care trece prin valva pulmonară. Valva pulmonară este una dintre structurile cardiace situate anterior, în apropiere de peretele toracic, comparativ cu celelalte valve (situate posterior), la nivelul cărora nu se poate percepe trecerea normală a sângelui.Bronzetti et al.(16) propun o orientare rapidă spre un suflu anorganic. Conform acestei abordări, un suflu benign trebuie să îndeplinească următoarele caracteristici – cei şapte „S”:
- sensitive – suflul să îşi schimbe caracteristicile odată cu modificarea poziţiei copilului sau cu respiraţia acestuia;
- short duration – durată scurtă în ciclul cardiac (nu holosistolic);
- single – suflu unic, neînsoţit de clicuri sau galopuri;
- small – audibil pe o suprafaţă mică din punctul de vedere al localizării şi nu iradiază;
- soft – amplitudine scăzută;
- sweet – timbru dulce;
- sistolic – apare în timpul sistolei şi este limitat la aceasta.
În situaţia în care un pacient pediatric prezintă un suflu cardiac care întruneşte toate caracteristicile mai sus menţionate, pentru a fi siguri că acesta nu necesită investigaţii suplimentare, pacientul trebuie să îndeplinească în plus următoarele condiţii: absenţa oricărei alte anomalii decelabile la examenul clinic (suflul fiind singura modificare), lipsa simptomelor, istoric negativ de afecţiuni care pot fi corelate cu patologii cardiace(17-19). Dacă nu sunt îndeplinite concomitent toate aceste caracteristici, pacientul trebuie să efectueze o ecografie cardiacă.
Cu toate acestea, chiar şi la copiii mai mari se pot întâlni sufluri care pot ascunde o patologie organică, reprezentată de: defect septal atrial, regurgitaţie mitrală, bicuspidie aortică sau pericardită.
Simptomele asociate defectului de sept atrial sunt rar întâlnite în copilărie, acesta putând trece neobservat, fiind descoperit întâmplător în perioada de adult. De obicei, asociază un suflu sistolic de intensitate scăzută (grad 1-2), audibil pe marginea stângă a sternului în porţiunea superioară, corespunzător „stenozei relative” create de fluxul sangvin care trece prin valva pulmonară ca urmare a supraîncărcării ventriculului drept, secundară şuntului stânga-dreapta. Odată cu dilatarea inelului valvular, suflul devine minim sau chiar absent.
Regurgitaţia mitrală poate fi întâlnită sub forma unei complicaţii a remanierii din boala reumatismală (postangină streptococică), a miocarditei, endocarditei, cardiomiopatiilor, bolii Kawasaki, prolapsului de valvă mitrală, colagenozelor sau în context traumatic (ruptură de cordaje tendinoase). Regurgitaţia mitrală se însoţeşte de un suflu holosistolic localizat la apexul cardiac, care iradiază spre axilă, cu caracter de „ţâşnitură de vapori”. Intensitatea acestuia este strâns legată de contractilitatea ventriculului stâng.
Bicuspidia aortică reprezintă cea mai frecventă leziune cardiacă congenitală (prevalenţa fiind cuprinsă între 0,5% şi 2%)(20) şi se asociază frecvent cu stenoză aortică sau regurgitaţie aortică (fiecare cu suflurile caracteristice).
În cadrul suflurilor patologice poate fi întâlnită şi frecătura pericardică, în cadrul inflamaţiei celor două foiţe pericardice (viscerală şi parietală); este audibilă atât în sistolă, cât şi în diastolă şi dispare în contextul acumulării de revărsat pericardic(21).
În cadrul examenului clinic, în special pentru medicii aflaţi la început de drum, care nu se pot baza pe experienţa clinică auscultatorie a numeroase sufluri cardiace, este imperios necesară utilizarea unor protocoale de abordare a pacientului cu suflu cardiac, în funcţie de vârsta acestuia. Utilitatea protocoalelor nu este dedicată doar categoriei de medici tineri, ci este deosebit de utilă în managementul resurselor existente şi trimiterea către cardiologul pediatru doar a cazurilor care necesită în mod cert evaluare suplimentară. Venugopalan şi Ranaweera(22) au elaborat două astfel de ghiduri, utile în evaluarea nou-născutului cu suflu cardiac (figura 4) şi a copilului mare care prezintă suflu cardiac (figura 5).
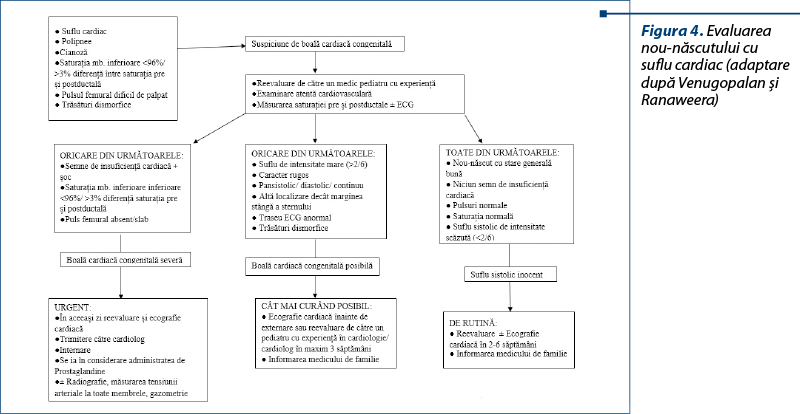
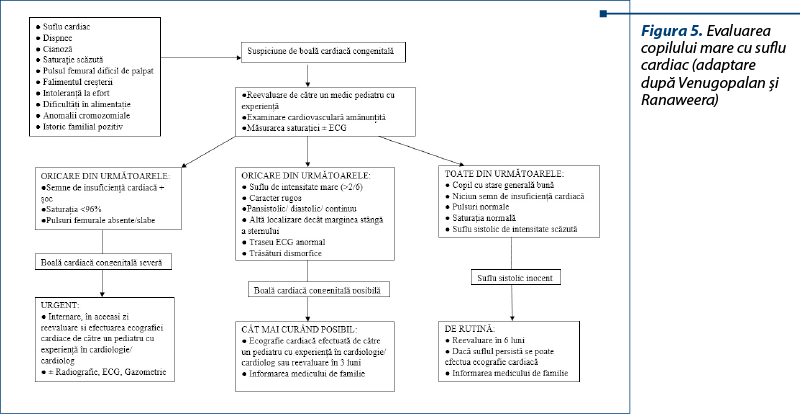
În concluzie, deşi suflurile cardiace, în special la copilul mare, sunt în mare parte benigne, anorganice, abordarea acestora ridică numeroase probleme de diagnostic, iar screeningul populaţional prin ecocardiografie nu se justifică. În fiecare caz trebuie integrate noţiunile anamnestice, clinice şi ulterior cele imagistice, fără a omite niciuna dintre aceste etape. În condiţiile unui suflu cardiac benign (cu toate caracteristicile sale îndeplinite simultan) nu sunt necesare investigaţii suplimentare; altfel, în orice altă situaţie, pacientul trebuie îndrumat către cardiologul pediatru.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Abdurrahman L, Bockoven JR, Pickoff AS, et al. Pediatric cardiology update: Office-based practice of pediatric cardiology for the primary care provider. Curr Probl Pediatr Adolesc Health Care. 2003; 33:318.
- Danford DA, McNamara DG. Innocent murmurs and heart sounds. In: The Science and Practice of Pediatric Cardiology, 2nd ed, Garson AJ, Bricker JT, Fisher DJ, Neish SR (Eds), Williams & Wilkins, Baltimore, 1998. p.2204.
- Auger N, Fraset WD, Healy-Profitos J, Abour L. Association Between Preeclampsia and Congenital Heart Defects. JAMA. 2015; 314:1588.
- Jenkins KJ, Correa A, Feinstein JA, et al. Noninherited risk factors and congenital cardiovascular defects: current knowledge: a scientific statement from the American Heart Association Council on Cardiovascular Disease in the Young: endorsed by the American Academy of Pediatrics. Circulation. 2007; 115:2995.
- Liu S, Joseph KS, Lisonkova S, et al. Association between maternal chronic conditions and congenital heart defects: a population-based cohort study. Circulation. 2013; 128:583.
- Reef SE, Plotkin S, Cordero JF, et al. Preparing for elimination of congenital Rubella syndrome (CRS): summary of a workshop on CRS elimination in the United States. Clin Infect Dis. 2000; 31:85.
- Tanner K, Sabrine N, Wren C. Cardiovascular malformations among preterm infants. Pediatrics. 2005; 116:e833
- Wen J, Jiang J, Ding C, et al. Birth defects in children conceived by in vitro fertilization and intracytoplasmic sperm injection: a metaanalysis. Fertil Steril. 2012; 97:1331.
- Øyen N, Poulsen G, Boyd HA, et al. Recurrence of congenital heart defects in families. Circulation. 2009; 120:295.
- Geggel LR, Fulton DR, Lorin MI et al. Approach to the infant or child with a cardiac murmur. Up-to-date. Date of access: 02.12.2018.
- Geggel RL, Fyler DC. History, growth, nutrition, physical examination, and routine laboratory tests. In: Nadas’ Pediatric Cardiology, 2nd ed, Keane JF, Lock JE, Fyler DC (Eds), Saunders, Philadelphia, 2006. p.129.
- Geggel RL. The cardiac examination. In: Comprehensive Pediatric Hospital, Zautis LB, Chiang VW (Eds), Mosby, Philadelphia 2007. p.513.
- Keane JF, Fyler DC. Patent ductus arteriosus. In: Nadas’ Pediatric Cardiology, 2nd ed, Keane JF, Lock JE, Fyler DC (Eds), Saunders, Philadelphia, 2006. p.617.
- Still GF. Common disorders and diseases of childhood, Henry Growde (Ed), London, 1909.
- Etoom Y, Ratnapalan S. Evaluation of children with heart murmurs. Clin Pediatr. (Phila). 2014; 53:111.
- Bronzetti G, Corzani A. The seven „S” murmurs: an alliteration about innocent murmurs in cardiac auscultation. Clin Pediatr (Phila). 2010;49(7):713.
- Harris JP. Consultation with the specialist. Evaluation of heart murmurs. Pediatr Rev. 1994;15(12):490-494.
- Danford DA. Effective use of the consultant, laboratory testing, and echocardiography for the pediatric patient with heart murmur. Pediatr Ann. 2000;29(8):482-488.
- Frank JE, Jacobe KM. Evaluation and management of heart murmurs in children. Am Fam Physician. 2011 Oct 1;84(7):793-800.
- Kang G, Xiao J, Wang Y, et al. Prevalence and clinical significance of cardiac murmurs in schoolchildren. Arch Dis Child. 2015; 100:1028.
- Geggel LR, Fulton DR. Overview of common causes of cardiac murmurs in infants and children. Up-to-date. Date of access: 02.12.2018.
- Venugopalan P, Ranaweera M. Paediatric cardiac murmur guideline for the children’s emergency department. Arch Dis Child. 2015;100(Suppl 3):A1–A288.
Articole din ediţiile anterioare
Maternal preeclampsia effects on newborn – review
Preeclampsia este o afecţiune frecventă în prezent, până la 5-10% dintre sarcini fiind asociate cu această boală. Pe lângă efectele devastatoare ...
Icterul în prima lună de viaţă - un fapt banal sau o provocare medicală
În perioada primei luni de viaţă, icterul reprezintă cel mai comun semn în atenţia medicului care are în grijă nou-născutul. Coloraţia galbenă a te...
Icterele neonatale
Icterul apare la nou-născut la o valoare de peste 5 mg/dl bilirubină totală, faţă de adult, la care icterul este vizibil la valori ale bilirubinei ...
Studiu prospectiv privind managementul durerii acute la nou-născutul cu afecţiuni chirurgicale prin corelaţia scalei de durere CRIES cu protocolul terapeutic etapizat
The last 2-3 decades have brought major changes in the management of pain in the newborn.