Reacţie de hipersensibilitate la hidrocortizon hemisuccinat, cu toleranţă la alţi corticosteroizi
Immediate hypersensitivity reaction induced by hydrocortisone hemisuccinate – case report
Abstract
Introduction. Corticosteroids are a category of drugs, extensively used in the treatment of various pathologies due to a powerful anti-inflammatory effect. Despite being one of the classes of drugs used for the treatment of allergic reactions, corticosteroids may also induce both immediate and delayed hypersensitivity reactions, type I and type IV being most commonly reported in current medical practice.Case report. We present the case of a patient who was admitted to our clinic to investigate an episode of papular erythematous, pruritic skin eruption accompanied by tachycardia and drop of blood pressure, and malaise. Symptomatology started a few minutes after intravenous administration of dexamethasone and hydrocortisone hemisuccinate (HHC) for some prurigo lesions on the lower limbs.The symptomatology resolved after the administration of intravenous adrenaline and H1 antihistamine.
We evaluated the patient for atopic status, the investigations performed (total IgE, skin test to common aeroallergens) ruling out the atopic status. We performed prick and intradermal skin testing on HHC and dexamethasone. The evaluation revealed hypersensitivity to HHC and ruled out the one to dexamethasone. Since systemic corticosteroids represent a class of multiple‑use drugs, and there is no therapeutic alternative, we conducted an oral challenge test on dexamethasone, which was negative.
Conclusions. Immediate hypersensitivity reactions to HHC are rare. In addressing such a case, cross-reactivities should be considered, and studying the classification of corticosteroid groups is indispensable for making the right decision, giving the patient the chance to use a very important therapeutic class.
Keywords
hypersensitivitysystemic corticosteroidscross-reactivity.Rezumat
Introducere. Corticosteroizii reprezintă o categorie de medicamente intens utilizate în tratamentul unor afecţiuni variate, datorită efectului puternic antiinflamator. Deşi reprezintă una dintre clasele de medicamente utilizate în cazul reacţiilor alergice, corticosteroizii pot da, de asemenea, reacţii de hipersensibilitate, atât imediate, cât şi tardive, tipul I şi tipul IV fiind cel mai frecvent raportate în practica medicală curentă.Prezentare de caz. Prezentăm cazul unei paciente care s-a internat în clinica noastră pentru evaluarea unui episod de reacţie sistemică manifestat prin: erupţie cutanată papulo-eritematoasă, pruriginoasă, însoţită de stare generală alterată, tahicardie şi hipotensiune arterială. Simptomatologia a debutat la câteva minute după administrarea simultană de dexametazonă şi hemisuccinat hidrocortizon (HHC) intravenos ca tratament al unor leziuni de tip prurigo la nivelul membrelor inferioare. Simptomatologia s-a remis după administrarea de adrenalină intravenos şi antihistaminic H1.
Am evaluat pacienta pentru statusul atopic, investigaţiile efectuate (IgE total, testarea cutanată la aeroalergenele comune de mediu) fiind negative. Am efectuat testarea cutanată prick şi intradermică la HHC şi dexametazonă. Evaluarea a relevat hipersensibilitatea la HHC şi a infirmat-o pe cea la dexametazonă. Deoarece corticosteroizii sistemici reprezintă o clasă de medicamente cu utilizări multiple şi nu există alternative terapeutice, am efectuat test de expunere orală controlată la Dexametazonă, care a fost negativ.
Concluzii. Reacţiile de hipersensibilitate imediată la HHC sunt rare. În abordarea unui asemenea caz, reactivităţile încrucişate trebuie luate în considerare şi studierea clasificării grupelor de corticosteroizi este indispensabilă pentru a lua o decizie corectă, care oferă pacientului şansa de a putea utiliza o clasă terapeutică foarte importantă.
Cuvinte Cheie
hipersensibilitatecorticosteroizi sistemicireactivitate încrucişatăIntroducere
Corticosteroizii sunt cele mai potente medicamente antiinflamatoare, fiind indispensabili în practica medicală curentă, fiind extrem de mult folosiţi. Corticosteroizii sunt analogi structurali ai hormonilor steroizi naturali, fiind produşi de glanda suprarenală (partea corticală). Efectele imunomodulatoare şi antiinflamatoare le oferă numeroase utilizări în patologii variate, precum bolile autoimune, afecţiuni endocrine, dermatologice, oftalmologice, hematologice, respiratorii, colagenoze, neoplazii, fiind incluşi şi în planul terapeutic al reacţiilor alergice(1,7). Reacţiile adverse la corticosteroizi sunt variate şi pot fi împărţite, precum în cazul tuturor medicamentelor, în două mari clase: reacţii adverse medicamentoase de tip A (reacţii adverse previzibile, nealergice, care cuprind reacţii de toxicitate, efecte secundare) şi de tip B (reacţii de hipersensibilitate). Reacţiile de hipersensibilitate (tip B), atât de tip imediat, cât şi de tip tardiv, induse de corticosteroizi, deşi sunt foarte rare, sunt posibile şi sunt potenţial ameninţătoare de viaţă.
Reacţiile de hipersensibilitate de tip imediat (tip I, conform clasificării Gell şi Coombs) debutează de obicei în mai puţin de o oră de la administrarea medicamentului (intravenos, intramuscular, per os) şi includ manifestări precum: urticarie, bronhospasm, manifestări digestive, anafilaxie. Prevalenţa hipersensibilităţii de tip imediat la corticosteroizi este de aproximativ 0,1%-0,5%. Studiile au relevat o tendinţă de asociere a acestora cu utilizarea intensă, cu astmul, hipersensibilitatea la antiinflamatoare nesteroidiene şi cu transplantul renal(1,2).
Este important de notat că reacţiile IgE-mediate pot fi induse de corticosteroid, dar şi de excipienţii care intră în compoziţia preparatului, precum carboximetilceluloza sau metabisulfiţii.
Reacţiile de hipersensibilitate de tip tardiv pot fi mediate celular (limfocite T) sau umoral (IgE); debutează la mai mult de o oră de la contactul cu medicamentul, în cea mai mare parte după administrarea topică, şi cuprind de obicei manifestări locale, dermatita alergică de contact fiind cea mai întâlnită formă clinică. Acestea sunt cele mai comune reacţii de hipersensibilitate la corticosteroizi, având o prevalenţă cuprinsă între 0,5% şi 5%(1).
Prezentare de caz
Prezentăm cazul unei paciente în vârstă de 39 de ani, care s-a prezentat în clinica noastră pentru testarea toleranţei la corticosteroizi. Pacienta a prezentat în antecedentele recente (în urmă cu o lună anterior evaluării) o reacţie sistemică, manifestată prin erupţie urticariană însoţită de tahicardie, scăderea tensiunii arteriale (tensiune arterială sistolică = 80 mmHg) şi stare generală alterată, debutată la câteva minute după administrarea de corticosteroizi intravenos (dexametazonă şi hidrocortizon hemisuccinat simultan). Medicaţia a fost administrată în serviciul de ginecologie, pentru o erupţie cutanată de tip prurigo; simptomele s-au remis după administrarea intravenoasă de adrenalină şi antihistaminic H1.
Din istoricul personal patologic al pacientei reţinem o fractură incompletă la nivelul T12-L1, corectată chirurgical, şi fibrom uterin intramural.
De asemenea, pacienta relatează un episod de exantem maculo-papulos în antecedente, postoperator (procedură chirurgicală realizată sub anestezie generală – nu prezintă documente medicale).
Clinic la internare: câteva leziuni maculo-papuloase eritematoase, pruriginoase; disfuncţie locomotorie parţială, în rest în limite normale.
Evaluare: testele cutanate prick (panel standard de alergene respiratorii) au fost negative, iar valoarea IgE totale a fost în limite normale.
Teste cutanate specifice: după obţinerea consimţământului informat din partea pacientei, s-a efectuat testare cutanată prick la HHC (10 mg/ml) şi dexametazonă (2 mg/ml), alături de martori: negativ – ser fiziologic şi pozitiv – histamină. Citirea testelor la 15 minute a fost negativă. Ulterior, am efectuat testare cutanată intradermică la dexametazonă folosind diluţii progresive: 1:1000, 1:100 şi 1:10, alături de martor negativ (ser fiziologic); testele au fost negative, infirmând o hipersensibilitate de tip imediat. În mod similar, am efectuat testarea cutanată intradermică la hidrocortizon hemisuccinat şi am observat creşterea diametrului papulei cu 2 mm la diluţie de 1:100. Deoarece rezultatul testului nu întrunea criteriile de pozitivare, am continuat testarea cu diluţie 1:10, iar citirea la 15 minute a detectat creşterea diametrului papulei cu 3 mm, însoţită de eritem, care a fost catalogată ca reacţie pozitivă. În concluzie, evaluarea a relevat hipersensibilitatea de tip imediat la hemisuccinat hidrocortizon (figura 1).
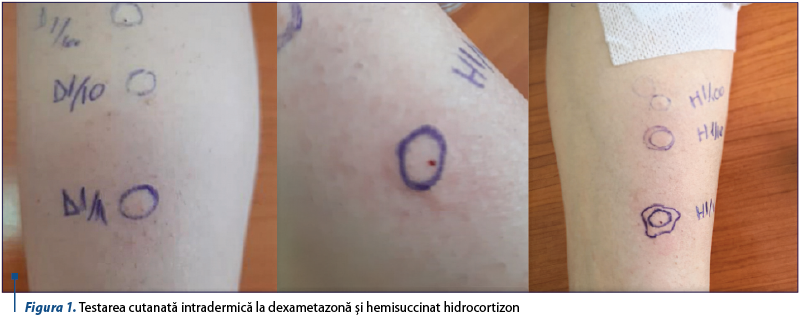
Test de expunere orală controlată: deoarece corticosteroizii sunt o clasă terapeutică folosită în tratamentul multor patologii din spectrul tuturor specialităţilor medicale şi nu există alternative care să suplinească pe deplin această clasă, am decis efectuarea testului de expunere orală controlată la dexametazonă, administrând doze progresive la interval de 30 de minute, care a fost negativ. Pacienta a tolerat administrarea a 8 mg dexametazonă, fără a prezenta semne de hipersensibilitate imediată sau tardivă (tabel 1).
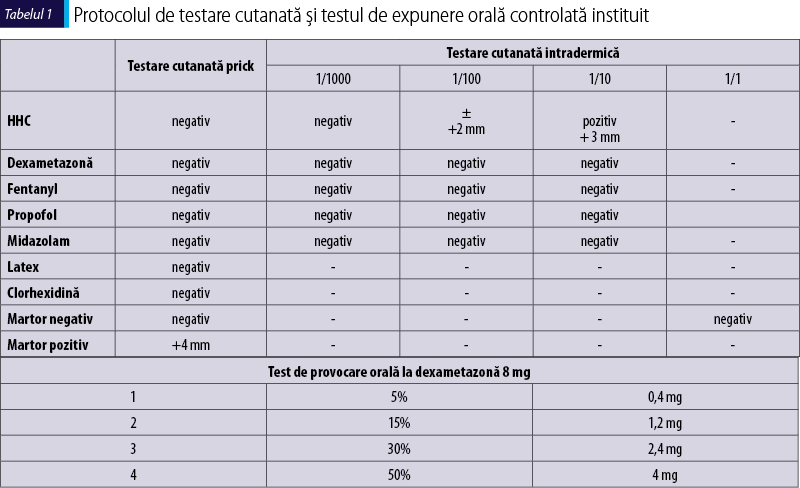
Pentru evaluarea episodului de erupţie cutanată perioperatorie, am efectuat de asemenea testarea cutanată prick şi intradermică la fentanyl, propofol şi midazolam, precum şi la clorhexidină şi latex, care au fost negative (tabelul 1).
Recomandări
Deoarece sunt medicamente din aceeaşi grupă (tabel 2), cu potenţial mare de a da reacţii încrucişate, s-a recomandat evitarea strictă a: hidrocortizonului hemisuccinat, prednisonului, prednisolonului, metilprednisolonului.
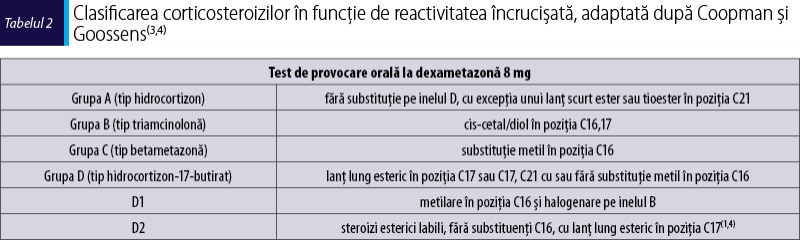
Beclometazona, mometazona, fluticazona, clobetazona vor putea fi folosite cu precauţie.
În cazul în care va avea nevoie, pacienta poate folosi dexametazonă, precum şi compuşii din aceeaşi grupă: betametazonă, fluocortolonă, desoximetazonă.
De asemenea, s-a prescris o trusă de urgenţă constând în adrenalină (autoinjector pentru administrare intramusculară) şi antihistaminic H1 cu administrare orală.
Discuţie
Cercetările privind potenţialul antigenic al corticosteroizilor au demonstrat că există diferenţe între diversele preparate cortizonice, bazate în principal pe structua chimică a acestora; Coopman et al.(3) au propus astfel un model de clasificare constând din patru grupe (A,B,C,D). Ulterior, Goossens şi Matura(4), după analizarea rezultatelor testelor cutanate patch o perioadă, au observat trăsături diferite ale unor medicamente din grupa D şi au propus divizarea acesteia în două subgrupe: D1 şi D2 (tabelul 2).
Cea mai recentă clasificare, uşor simplificată, constând din trei grupe, este cea realizată de Baeck et al.(5), care au reunit grupele în funcţie de substituţia C16, observându-se un tipar al reacţiilor încrucişate în funcţie de această caracteristică structurală (figura 2). Astfel, grupele rezultate sunt:
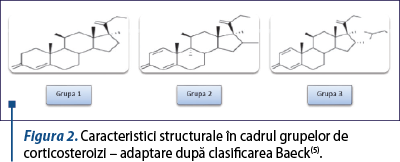
Grupa 1 – molecule nemetilate şi cel mai frecvent nehalohenate (mai ales grupele A şi D2).
Grupa 2 – molecule halogenate cu substituent cetal sau diol în poziţia C16/C17 (grupa B).
Grupa 3 – molecule halogenate şi cu substituţie metil în poziţia C16 (mai ales grupele C şi D1)(5,6).
Teste diagnostice
În documentul de referinţă (Position Paper) realizat de Grupul de interes privind alergia la medicamente al Academiei Europene de Alergologie şi Imunologie Clinică (EAACI) pentru diagnosticul şi managementul reacţiilor de hipersensibilitate medicamentoasă, nu există recomandări generale privind concentraţiile de testare valabile pentru toţi corticosteroizii(7). Se recomandă adaptarea planului diagnostic în funcţie de particularităţile cazului. În situaţia unui istoric neclar de hipersensibilitate se pot efectua testele cutanate prick şi intradermice, urmate, în cazul în care sunt negative, de testul de expunere orală controlată. Studiile conduse au arătat că testarea cutanată prick se poate efectua cu preparatul nativ nediluat (concentraţie 1:1)(2,8). Pentru testarea cutanată intradermică se folosesc diluţii progresive de 1:1000, 1:100 şi 1:10(2). De menţionat că preparatele cortizonice pot inhiba reactivitatea cutanată şi de aceea se pot observa în unele cazuri rezultate pozitive la concentraţiile cele mai scăzute, iar uneori, tot din acest motiv, poate fi necesară o citire la interval de câteva zile, în unele cazuri testul pozitivându-se tardiv(7).
În cazul unor teste cutanate negative, EAACI recomandă gestionarea ulterioară individualizată a cazurilor şi adaptarea planului diagnostic în funcţie de riscurile şi beneficiile fiecărui pacient, având în vedere severitatea episodului din antecedente şi probabilitatea ca reacţia respectivă să fi fost indusă de preparatul cortizonic(7). Efectuarea testului de expunere controlată cu doze progresive se realizează sub strictă supraveghere medicală, în centrele care dispun de un serviciu de terapie intensivă şi de personal calificat în instituirea terapiei de urgenţă.
Testele cutanate se consideră pozitive dacă diametrul papulei (TCP) sau, respectiv, creşterea diametrului papulei (TID) depăşeşte 3 mm la un interval de 20 minute, iar testul de provocare este considerat pozitiv în cazul apariţiei semnelor obiective caracteristice reacţiilor IgE‑mediate, precum: urticarie, angioedem, rash, wheezing, modificarea constantelor vitale (scăderea PEF, a saturaţiei în oxigen sau a tensiunii arteriale, creşterea pulsului)(8).
În cazul reacţiilor de hipersensibilitate de tip întârziat (tip IV), se efectuează testarea cutanată patch sau testarea in vitro – TTL (test de transformare limfoblastică). Dacă rezultatele testelor cutanate sunt negative, se poate opta, de asemenea, ulterior, pentru testul de expunere controlată(1).
Deoarece s-a demonstrat că în multe cazuri de reacţii de hipersensibilitate debutate în urma administrării preparatelor cortizonice este responsabil, de fapt, un excipient conţinut în acestea, precum polietilenglicol, carboximetilceluloză, lactoză, propilenglicol, p-hidroxibenzoat de metil etc., este important să excludem implicarea acestora în reacţiile din antecedente(2). De asemenea, în cazul reacţiilor perioperatorii, al administrării mai multor clase de medicamente în acelaşi timp sau al contactului cu alte potenţiale alergene anterior episodului (ex.: clorhexidina din substanţele antiseptice, latexul din compoziţia cateterelor venoase periferice), sunt esenţiale anamneza detaliată şi includerea tuturor potenţialilor triggeri alergenici în protocolul de testare.
Concluzii
Reacţiile de hipersensibilitate la corticosteroizi sunt frecvent desconsiderate, acestea fiind medicamente utilizate în managementul afecţiunilor alergice, făcând parte chiar din „arsenalul de salvare” în cazul reacţiilor de hipersensibilitate.
Elaborarea planului diagnostic şi terapeutic al unui astfel de caz trebuie să includă studiul reactivităţilor încrucişate în cadrul grupelor de corticosteroizi, pentru a putea adopta cea mai corectă atitudine terapeutică şi a oferi pacientului alternative viabile şi eficiente, având în vedere spectrul larg al afecţiunilor potenţial tratabile cu această clasă de medicamente.
Bibliografie
- Rodrigo CC. Hypersensivity reactions to steroids: Review. Glob Vaccines Immunol 2018; 3(1): 4-5.
- Patel A, Bahna SL. Immediate hypersensitivity reactions to corticosteroids. Ann Allergy Asthma Imunol. (2015) 1-5.
- Coopman S, Degreef H, Dooms-Goossens A. Identification of cross-reaction patterns in allergic contact dermatitis from topical corticosteroids. Br J Dermatol. 1989;121:27e34.
- Goossens A, Matura M. Contact allergy to corticosteroids. Allergy 2000; 55: 698±704
- Baeck M, Marot L, Nicolas JF, Pilette C, Tennstedt D and Goossens A, Allergic hypersensitivity to topical and systemic corticosteroids: a review. Allergy. 2009; 64: 978-994.
- Berbegal L, DeLeon FJ, Silvestre JF. Reacciones de hipersensibilidad a corticoides. Actas Dermosifiliogr. 2016;107:107‑115.
- Brockow K,Garvey LH, Aberer W, Atanaskovic-Markovic et al. Skin test concentrations for systemically administered drugs- an ENDA/EAACI Drug allergy Interest Group position papar. Allergy. 2013; 68: 702-712.
- Li PH, Wagner A, Thomas I, Watts TJ, Rutkowski R, Rutkowski K. Steroid allergy: Clinical features and the importance of excipient testing in a diagnostic algorithm. J Allergy Clin Immunol Pract. 2018; 6(5):1655-1661.

