Cow milk proteins rank among the prevalent food allergens in IgE-mediated food allergic disorders among children. The majority of individuals with cow’s milk protein allergy (CMPA) show sensitization to both caseins anmostd whey proteins. The major cow’s milk allergens undergo different structural changes during thermal processing, influencing clinical reactivity through a “matrix effect.” Molecular diagnosis has not been proven superior to the conventional diagnostic tests based on the whole allergen extracts for thediagnosis of CMPA. However, it has a role in predicting patient’s responses to oral challenges, facilitating CMPA management. By defining optimal cut-off values for specific IgE levels, patients could be stratified, aiding decisions on the necessity of oral challenges. Moreover, molecular diagnostics assess reactivity to heat-processed milk, guiding dietary recommendations and expediting tolerance acquisition. The integration of molecular diagnosis provides a nuanced understanding of CMPA, guiding personalized therapeutic interventions. This approach not only enhances CMPA management, but also holds promise for improving the safety and efficacy of oral immunotherapy. More studies are needed to fully understand the applications and limitations of molecular allergen analysis for CMPA diagnosis and management.
Rolul diagnosticului molecular în alergia IgE-mediată la proteinele laptelui de vacă
Role of molecular diagnostics in IgE-mediated cow’s milk protein allergy
First published: 28 martie 2024
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.8.1.2024.9438
Abstract
Rezumat
Proteinele laptelui de vacă se numără printre cei mai frecvenţi alergeni alimentari implicaţi în alergia IgE-mediată la copii. Majoritatea pacienţilor diagnosticaţi cu alergie la proteinele laptelui de vacă (APLV) prezintă sensibilizare atât la cazeină, cât şi la proteinele din zer. Alergenii majori din laptele de vacă suferă modificări structurale diferite sub influenţa procesării termice, influenţând reactivitatea clinică printr-un „efect de matrix”. Diagnosticul molecular nu s-a dovedit superior testelor diagnostice convenţionale, bazate pe extracte complete de alergeni, în diagnosticul APLV. Cu toate acestea, el are un rol în prezicerea răspunsului la testul de provocare orală, facilitând gestionarea acestor pacienţi. Prin definirea unor valori cut-off optime pentru nivelul seric al IgE specifice se poate încerca stratificarea pacienţilor, contribuind la decizia privind necesitatea testului de provocare orală. În plus, diagnosticul molecular este util în predicţia reactivităţii la laptele înalt procesat termic, putând ghida recomandările de dietă. Integrarea diagnosticului molecular în algoritmul de diagnostic al APLV ghidează astfel intervenţiile terapeutice personalizate. Această abordare îmbunătăţeşte gestionarea alergiei la lapte şi promite să ofere noi perspective în ceea ce priveşte siguranţa şi eficacitatea imunoterapiei orale. Studii ulterioare sunt necesare pentru a înţelege pe deplin aplicaţiile şi limitările diagnosticului molecular în alergia la proteinele laptelui de vacă.
Introducere
Medicina de precizie reprezintă o nouă abordare în studiul patogenezei, al prognosticului şi al tratamentului diverselor afecţiuni, care permite managementul individualizat, specific fiecărui pacient. Datele obţinute pot fi utilizate în vederea optimizării îngrijirii pacienţilor, oferindu-le acestora cea mai buna variantă de tratament. Abordarea personalizată, parte constituentă a relaţiei medic-pacient, este astfel un element central al medicinei de precizie(1).
Alergia la proteinele laptelui de vacă (APLV) este una dintre cele mai importante forme de alergie alimentară, prin potenţialul de a provoca simptome severe şi prin afectarea pacienţilor de vârstă mică, începând chiar cu vârsta de sugar(2). Alergia IgE-mediată la laptele de vacă implică un răspuns imun imediat împotriva uneia sau mai multor proteine componente ale acestuia. Legarea anticorpilor de tip IgE specifici pentru proteinele laptelui de vacă de receptorii FcεRI de pe suprafaţa celulelor efectoare, mastocite şi bazofile, duce la activarea şi degranularea acestora(3).
Prevalenţa APLV variază la nivel populaţional şi în diversele grupe de vârstă. Prevalenţa autoraportată a alergiei IgE-mediate la laptele de vaca, estimată pe toate grupele de vârstă, este de 5,7%. Procentajul scade la 0,3% când vorbim despre prevalenţa punctuală a alergiei la lapte diagnosticată printr-un test de provocare orală(4).
Deşi majoritatea copiilor dezvoltă toleranţă pentru laptele de vacă până la vârsta de 3 ani, există un fenotip predispus către persistenţa alergiei, cu nivel seric crescut al IgE specifice împotriva laptelui de vacă şi alte comorbidităţi atopice asociate. Acest fapt constituie un factor de impact important asupra vieţii pacienţilor, laptele de vacă reprezentând al doilea cel mai frecvent trigger al anafilaxiei induse alimentar în populaţia pediatrică(5,6).
Multiple metode de diagnostic sunt folosite în evaluarea alergologică a acestor pacienţi. Diagnosticul molecular utilizează componente alergenice individuale, naturale sau recombinate, conţinute în întreaga sursă complexă de alergeni(7). Concentrându-se pe alergenele majore sau minore individuale şi controlând concentraţia de alergen, diagnosticul molecular promite o abordare mai precisă (un singur alergen versus amestec de alergeni) şi individualizată (relevantă din punct de vedere clinic pentru pacient). Aşadar, diagnosticul molecular reprezintă un nou instrument de diagnosticare ce contribuie la medicina de precizie(8).
Principalii alergeni ai laptelui de vacă
Proteinele din laptele de vacă sunt printre cei mai comuni alergeni alimentari implicaţi în declanşarea de alergii atât IgE-mediate, cât şi non-IgE-mediate la sugari şi copii, dar şi la pacienţii cu esofagită eozinofilică. Din punct de vedere structural, se aseamănă în proporţie de peste 80% cu proteinele din laptele de capră şi oaie, motiv pentru care prezintă reactivitate clinică încrucişată de peste 90% cu acestea. La polul opus, reactivitatea încrucişată clinică şi de laborator cu laptele de măgăriţă, iapă, bivoliţă şi cămilă este sub 5%. Laptele matern conţine toate proteinele întâlnite în laptele de vacă, cu excepţia beta-lactoglobulinei(9).
Un litru de lapte de vacă are un conţinut de aproximativ 30-35 g de proteine. Acestea sesegregă, sub influenţa reninei şi a acidifierii la un pH de 4,6, în două fracţiuni: cheag (care conţine aproximativ 80% din cantitatea de proteine) şi zer (care conţine restul de 20% de proteine)(7,9).
Alergenii majori din laptele de vacă sunt cazeina, beta-lactoglobulina şi alfa-lactalbumina, ilustrate în tabelul 1.
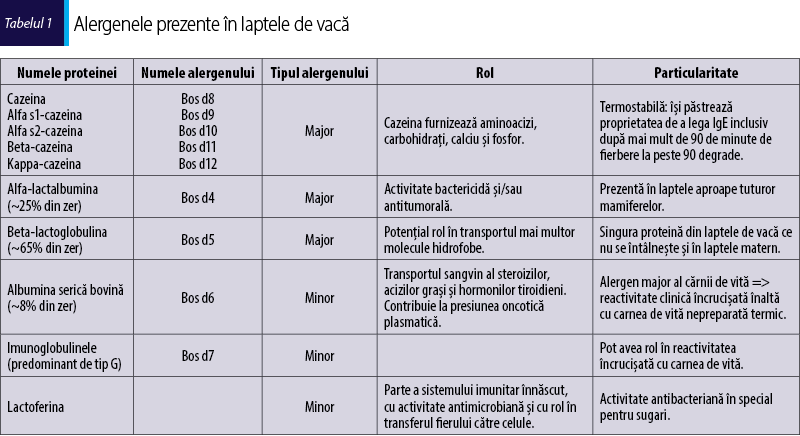
Mai mult de 50% dintre pacienţii cu APLV sunt sensibilizaţi la una sau mai multe dintre aceste proteine(9).
Efectul procesării termice asupra proteinelor din lapte
Având în vedere susceptibilitatea diferită la procesare termică a diverselor proteine din lapte, efectul acesteia asupra alergenicităţii laptelui prezintă un rol important în managementul pacienţilor cu APLV. Cazeina este o proteină termostabilă, menţinându-şi alergenicitatea după fierbere timp de 90 de minute la 90 de grade Celsius. Proteinele din zer pierd această calitate după fierbere 20 de minute la 90 de grade Celsius(9).
Temperaturile ridicate şi timpul prelungit de gătire împreună cu reacţiile fizico-chimice care au loc în timpul gătirii aduc modificări importante în structura proteică a laptelui. Acestea pot fi rezumate în aşa-numitul „efect matrix”, cuprinzând modificarea epitopilor conformaţionali şi alterarea structurii tridimensionale ale alergenului, care induc o reducere a legării imunoglobulinelor E specifice. Matricea în care sunt incluse proteinele din lapte favorizează dispersia căldurii la nivel molecular. Creşterea temperaturii induce, alături de alterarea pH-ului, modificarea solubilităţii, agregarea şi denaturarea structurilor proteice, mascând astfel situsurile de legare ale anticorpilor de tip IgE(9,10).
A fost demonstrată reducerea alergenicităţii pentru laptele copt inclus într-o matrice de grâu, în comparaţie cu laptele fiert, la care nu s-a dovedit această caracteristică. S-a observat că alergenicitatea reziduală a laptelui introdus în preparate la cuptor, în matricea de grâu, se datorează numai prezenţei αS1-cazeinei, aceasta fiind cunoscută pentru stabilitatea ei în condiţii de temperaturi crescute(11).
Pe de altă parte, ca urmare a modificărilor structurale tridimensionale ale matricei, este încetinită absorbţia gastrointestinală a proteinelor laptelui, permiţând asimilarea unei cantităţi mai mari de alergen înainte de declanşarea simptomelor şi, în consecinţă, crescând severitatea unei potenţiale reacţii(12).
Diagnosticul alergiei IgE-mediate la proteinele laptelui de vacă
Au fost publicate numeroase ghiduri de diagnostic, oferind recomandări în vederea efectuării unei evaluări corecte şi eficiente a pacienţilor cu suspiciune de APLV(13-17). Diagnosticul alergiei IgE-mediate la laptele de vacă se bazează pe un istoric clinic riguros, examen fizic, testare alergologică ce include testare cutanată prick şi/sau dozarea IgE specifice serice şi, standardul de aur în diagnostic, testul de provocare orală. Istoricul clinic amănunţit permite identificarea posibilului mecanism etiologic în cazul fiecărui pacient (de exemplu, alergie la laptele de vacă IgE-mediată versus non-IgE-mediată)(18). Un istoric sugestiv de alergie IgE-mediată la laptele de vacă este reprezentat de simptomatologie cu debut la mai puţin de 2 ore, dar cel mai frecvent debutată la câteva minute de la ingestie. Simptomele variază în intensitate de la uşoare-moderate la severe. Manifestările clinice cuprind afectare cutanată (70-75%), simptome gastrointestinale (13-34%), afectarea sistemului respirator (1-8%), mergând până la anafilaxii severe (1-4%)(13).
Riscul de anafilaxie creşte odată cu vârsta şi cu persistenţa sensibilizării, laptele reprezentând al doilea cel mai frecvent aliment care poate induce anafilaxie în populaţia pediatrică(17,19). De asemenea, există cazuri raportate de anafilaxie fatală indusă de proteinele laptelui de vacă(20).
Istoricul clinic deţine o valoare diagnostică importantă, însă în acelaşi timp acesta poate supraestima prezenţa alergiei alimentare, teste suplimentare fiind necesare pentru a confirma diagnosticul. Un istoric clinic detaliat permite estimarea unei probabilităţi pretest, care estimează probabilitatea unei alergii alimentare IgE-mediate. De asemenea, istoricul clinic ghidează interpretarea investigaţiilor paraclinice reprezentate de demonstrarea prezenţei sensibilizării IgE-mediate la lapte sau fracţiuni ale acestuia, prin testare cutanată prick sau dozarea IgE specifice. Rezultatul acestor investigaţii va determina probabilitatea posttest a unei alergii IgE-mediate la lapte. O probabilitate pretest scăzută şi teste cutanate sau serologice negative pot face diagnosticul pozitiv de APLV puţin probabil, în timp ce o probabilitate pretest înaltă şi teste pozitive pot confirma diagnosticul fără necesitatea efectuării unui test de provocare. Testul de provocare orală trebuie efectuat în cazurile echivoce(18).
Demonstrarea prezenţei IgE specifice pentru lapte la nivel tisular şi seric se poate realiza prin testare cutanată prick, utilizând atât extracte standardizate de lapte sau proteine componente ale acestuia, cât şi lapte proaspăt, sau prin dozarea IgE specifice pentru lapte. Imunoglobulinele E serice pot fi cuantificate prin metode standardizate. Un nivel cut-off al IgE specific pentru lapte de 0,35 kU/l prezintă o capacitate diagnostică similară cu un test cutanat pozitiv (cu un diametru al papulei > 3 mm), demonstrând o sensibilitate înaltă cu preţul unei specificităţi scăzute. Există o corelaţie între nivelul seric ridicat al IgE pentru lapte şi probabilitatea ridicată a reactivităţii clinice la lapte, deşi sensibilizarea subclinică la proteinele laptelui de vacă este frecventă(13,20).
În vederea determinării acurateţei testelor diagnostice, este necesară identificarea unor valori cut-off pentru rezultatele acestora, cu aplicabilitate clinică. Stabilirea unor valori universale, uşor de generalizat în diverse contexte clinice ,este dificil de realizat în cursul studiilor individuale. O metaanaliză publicată recent, care a inclus 149 de studii, cu un total de 24500 de pacienţi, a urmărit identificarea acurateţei diverselor investigaţii paraclinice disponibile şi utilitatea acestora în diagnosticul alergiilor alimentare IgE-mediate(21). În cazul alergiei la lapte, sensibilitatea maximă (> 90%) s-a regăsit în cazul testării cutanate prick utilizând laptele crud, iar specificitatea maximă (> 90%) a fost asociată cu testarea cutanată prick pentru cazeină şi cu nivelul seric al IgE specifice pentru lapte şi componentele acestuia.
Testarea cutanată prick utilizând lapte proaspăt a prezentat o sensibilitate de 90% şi o specificitate de 80% la o dimensiune a papulei corespunzătoare unui cut-off de 4 mm. Acest test a demonstrat o acurateţe mai mare comparativ cu utilizarea extractelor comerciale de lapte sau de cazeină, unde s-au obţinut valori mai mici ale sensibilităţii, de 52% şi, respectiv, 64%, şi valori similare ale specificităţii, de 80% şi, respectiv, 87%(21).
În ceea ce priveşte dozarea IgE specifice, IgE specifice pentru lapte au demonstrat o sensibilitate de 82%, cu o specificitate de 92% la valoarea cut-off de 3,5 kU/l. O specificitate ridicată s-a raportat şi în cazul IgE specifice pentru cazeină, de 93%, şi alfa-lactalbumină, de 92%, însă cu o valoare mai scăzută a sensibilităţii, de 67%, respectiv 58%, la un cut-off de 1,8 kU/l, respectiv 1,7 kU/l, valoarea lor diagnostică fiind mai scăzută decât în cazul IgE specifice pentru alergenul întreg(21).
Diagnosticul molecular = diagnostic bazat pe componente
În mod standard, teste in vivo (teste cutanate prick) sau in vitro (IgE specifice serice) au fost utilizate pentru demonstrarea sensibilizării IgE la un extract alergenic, care include un amestec de polizaharide, lipide şi proteine provenite dintr-o sursă de alergeni. Componenta moleculară reprezintă o proteină constituentă, parte dintr-un extract alergenic, incluzând epitopi secvenţiali (liniari) sau spaţiali (conformaţionali). Dozarea IgE specifice pentru diverse componente vizează identificarea anticorpilor specifici pentru o anumită proteină, izolată direct din sursa alergenică (de exemplu, cazeina naturală – nBos d 8) sau generată artificial prin inginerie genetică (de exemplu, cazeina recombinantă – rBos d 8)(22).
Diagnosticul bazat pe componente este deosebit de util în cazurile de polisensibilizare sau încele cu risc crescut de reactivitate clinică, precum şi în cazurile în care extractul alergenic este caracterizat prin niveluri scăzute de alergen sau labilitatea amestecului de alergene(7).
Rolul diagnosticului molecular în evaluarea răspunsului la testul de provocare orală la lapte
În cazul alergiei IgE-mediate la laptele de vacă, diagnosticul molecular este util în identificarea acelor pacienţi pentru care indicaţia de efectuare a unui test de provocare orală este optimă. În vederea prezicerii unui răspuns la testul de provocare orală, este necesară stabilirea valorilor cut-off optime, cu aplicabilitate la nivel populaţional. Există o eterogenitate în ceea ce priveşte valorile cut-off pentru diverse teste, derivată din metodologia diferită a studiilor. Deşi nivelul seric al IgE pentru lapte şi componentele acestuia poate prezice o potenţială reacţie în cursul unui test de provocare, nu a fost stabilită o legătură între acesta şi doza-prag de reactivitate a fiecărui pacient(23,24,25,26).
D’Urbano et al. raportează prezenţa IgE pentru cazeină la majoritatea copiilor cu APLV confirmată printr-un test de provocare orală la lapte şi sugerează că cea mai importantă componentă a laptelui pentru estimarea unui rezultat la testul de provocare orală este cazeina. Autorii propun o evaluare în două etape, bazată pe o determinare preliminară a sIgE pentru lapte (ImmunoCAP), urmată de evaluarea IgE specifice pentru componentele din laptele de vacă. Dacă în prima etapă valoarea predictivă pozitivă este mai mare de 95%, 27% dintre pacienţi ar putea evita testul de provocare orala(27).
Ayats-Vidal et al. au analizat un lot de 72 de pacienţi, cu vârsta medie de 4 ani, cu scopul de a identifica factori de predicţie pentru pozitivarea testelor de provocare orală la lapte. Autorii au concluzionat că după determinarea IgE specifice atât pentru lapte, cât şi pentru componentelesale, raportarea acestora la valoarea IgE totale şi mărimea papulei la testarea cutanată sunt buni predictori pentru răspunsul pozitiv la testele de provocare orală, având o acurateţe similară. Cel mai bun predictor al unui răspuns clinic a fost reprezentat de valoarea IgE specifice pentru cazeină, care, pentru un cut-off de 0,95 kU/l, a prezentat cea mai mare sensibilitate şi specificitate(28).
Diferite alte studii raportează valori cut-off diferite pentru predicţia răspunsului la testul de provocare orală. Un studiu spaniol raportează valoarea cut-off pentru IgE specifice pentru lapte de 5,13 kU/l şi 4,87 kU/l pentru cazeină(29). Un alt grup de lucru din Brazilia a raportat o valoare cut-off de 3,06 kU/l pentru lapte (sensibilitate 71% şi specificitate 98%), 2,08 kU/l pentru alfa-lactalbumină (sensibilitate 58% şi specificitate 98%), 1,85 kU/l pentru beta-lactoglobulină (sensibilitate 57% şi specificitate 98%) şi 1,47 kU/l pentru cazeină (sensibilitate 66% şi specificitate 98%)(30). În Danemarca s-au raportat alte valori cut-off pentru lapte: 3,64 kU/l, 0,77 kU/l pentru alfa-lactalbumină, 1,59 kU/l pentru beta-lactoglobulină şi 2,33 kU/l pentru cazeină(26). În plus, un review ce a analizat 31 de studii care au avut acest subiect a identificat un cut-off de 5 kU/l pentru lapte ca fiind predictor al răspunsului la testul de provocare orală(31). Inconsecvenţa relativă dintre aceste studii ar putea fi bazată pe diferenţele dintre populaţiile studiate. Aşadar, aceste valori cut-off ar trebui interpretate drept un element predictiv al răspunsului la testul de provocare orală, într-un anumit teritoriu, şi nu ca un instrument de diagnostic pentru alergia la laptele de vacă(23).
Diagnosticul molecular poate fi util pentru a prezice severitatea reacţiei în timpul testului de provocare orală. În acest sens, o asociere semnificativă a fost găsită între anafilaxia în timpul testului de provocare la laptele de vacă şi nivelul IgE specifice pentru cazeină. Un studiu cu un lot de 2397 de pacienţi, dintre care 326 cu un rezultat pozitiv la testul de provocare orală la lapte, a demonstrat că un istoric clinic de anafilaxie şi un nivel crescut al IgE specifice pentru alergenele alimentului incriminat au fost asociate semnificativ statistic cu anafilaxia în timpul testului de provocare orală. În ceea ce priveşte componentele laptelui de vacă, nivelul crescut al IgE pentru cazeină a fost asociat cu riscul ridicat de anafilaxie(32).
Rolul diagnosticului molecular în evaluarea reactivităţii la laptele înalt preparat termic
Susceptibilitatea diferită a alergenelor majore din laptele de vacă la procesarea termică stă la baza utilizării diagnosticului molecular în evaluarea alergiei la laptele de vacă şi înpredicţia unui răspuns clinic la laptele înalt preparat termic (la cuptor). Dintre proteinele componente ale laptelui, cazeina a fost identificată drept alergenul major cu cea mai mare valoare predictivă(8,33).
Reactivitatea la consumul de lapte înalt preparat termic a fost asociată cu persistenţa alergiei la lapte şi cuun risc crescut de anafilaxie. Un procentaj de 70-80% dintre copiii cu APLV pot tolera laptele în produse la cuptor. Includerea acestor produse în dietă accelerează procesul de obţinere a toleranţei pentru laptele mai puţin preparat termic, comparativ cu dieta strictă de excludere a lactatelor(34-36).
Un studiu care a evaluat 225 de copii pentru toleranţa laptelui copt, prin teste de provocare orală, a arătat că nivelul seric al IgE specifice pentru laptele de vacă, cazeină şi beta-lactoglobulină a fost semnificativ mai crescut în cazul pacienţilor cu test de provocare pozitiv pentru laptele copt, comparativ cu cei care au tolerat laptele copt. Nivelul seric al IgE specifice pentru cazeină a avut o acurateţe mult mai mare în prezicerea răspunsului la laptele de vacă înalt preparat termic, comparativ cu IgE specific pentru lapte şi pentru beta-lactoglobulină. Toţi pacienţii incluşi în acest studiu cu un nivel seric al IgE pentru cazeină cu valori nedetectabile au tolerat administrarea de lapte înalt preparat termic. Au fost alese valorile IgE specifice pentru cazeină cu specificitate de peste 95%, reprezentând valoarea-prag sugestivă pentru un răspuns pozitiv la testul de provocare cu lapte copt, respectiv sensibilitate de peste 95%, ca valoare-prag sugestivă pentru un răspuns negativ. Pacienţii cu valori IgE specifice pentru cazeină de peste 20,2 kU/l au avut astfel o probabilitate mică de răspuns negativ la un test de provocare orală cu lapte copt, iar în aceste cazuri introducerea lactatelor în preparate la cuptor ar trebui evitată. Pe de altă parte, pacienţii cu o valoare serică a IgE pentru cazeină sub 0,94 kU/l au avut un risc foarte mic de răspuns pozitiv la un test de provocare cu lapte copt, un test de provocare fiind indicat în cazul acestor pacienţi. Această valoare a IgE pentru cazeină nu exclude însă şi riscul de reactivitate la administrarea laptelui nepreparat termic. Autorii au concluzionat că anamneza, alături de utilizarea valorilor-prag ale IgE specifice pentru cazeină, ajută la identificarea candidaţilor potriviţi pentru un test de provocare orală cu lapte copt, îmbunătăţind managementul şi calitatea vieţii pacienţilor cu APLV(33).
Un alt studiu, care a evaluat 132 de copii cu APLV, a realizat o clasificare a pacienţilor în trei grupuri, bazate pe rezultatul testului de provocare cu lapte înalt preparat termic: pacienţi care reacţionează la laptele copt, pacienţi care tolerează laptele copt şi pacienţi care „s-au vindecat”, obţinând toleranţa pe cale naturală. Nivelul IgE specifice pentru lapte şi cazeină şi diametrul papulei la testarea cutanată prick cu lapte au fost semnificativ mai mari la pacienţii din grupul cu reactivitate la laptele copt, comparativ cu cei care l-au tolerat. Comparând aceste variabile, IgE pentru cazeină a avut acurateţea cea mai mare, indicând o probabilitate mai mare pentru toleranţa laptelui înalt preparat termic, faţă de IgE specifice sau dimensiunea papulei la testarea cutanată prick cu lapte(37).
Datele publicate în literatură susţin astfel utilitatea dozării IgE pentru cazeină în vederea determinării toleranţei pentru laptele înalt preparat termic(8).
Rolul diagnosticului molecular în imunoterapia orală pentru alergia la proteinele laptelui de vacă
Factorii asociaţi cu persistenţa şi severitatea APLV, nivelul înalt al IgE specifice pentru lapte, diametrul crescut al papulei la testarea cutanată prick, lipsa de control a comorbidităţilor atopice şi un prag de reactivitate mai scăzut, coincid cu factorii predictivi ai unui răspuns nefavorabil în cursul imunoterapiei orale(38,39). Numeroase studii au evaluat utilitatea diagnosticului molecular în identificarea pacienţilor cu un risc mai ridicat de reacţii adverse în cursul imunoterapiei orale la lapte sau în monitorizarea eficienţei acestui tratament. Analizând patternul de legare al IgE şi IgG4 la proteinele laptelui de vacă, s-a observat că nivelul seric al IgE specifice pentru lapte tinde să scadă la pacienţii care urmează un tratament de desensibilizare la laptele de vacă, în timp de nivelul IgG4 specifice pentru lapte tinde să crească, ceea ce creează premisele utilizării acestora ca biomarkeri indicatori ai progresului terapiei(9,40).
Diagnosticul molecular efectuat înaintea iniţierii imunoterapiei este util în identificarea pacienţilor la care această terapie poate să nu fie eficientă. Un nivel seric al IgE pentru lapte mai mare de 50 kU/l şi o valoare mai ridicată a IgE specifice pentru alfa-lactalbumină, beta-lactoglobulină şi cazeină înainte de iniţierea imunoterapiei orale au fost asociate cu un nivel mai scăzut de toleranţă a dozelor de menţinere şi cuo rată mai mare de apariţie a efectelor adverse. În plus, nivelul crescut al IgE pentru alfa-lactalbumină şi cazeină a fost identificat drept factor de risc pentru anafilaxie în cursul imunoterapiei orale. Cu toate acestea, un nivel ridicat al IgE specifice pentru beta-lactoglobulină, comparativ cu celelalte proteine din lapte, a fost asociat cu un risc mai mic de anafilaxie(39,41).
Analiza bioinformatică bazată pe tehnologia microarray poate identifica proteine care să constituie biomarkeri ai eficienţei şi siguranţei imunoterapiei orale, în cazul copiilor cu APLV. Această analiză a arătat că tiparul de legare a anticorpilor, predominant la epitopii liniari, este mult mai des întâlnit în cazul copiilor cu APLV persistentă şi al celor care nu reuşesc să ajungă la o doză de menţinere în cursul imunoterapiei orale, decât în cazul copiilor care reuşesc să obţină toleranţă imunologică, unde există predominant anticorpi împotriva epitopilor conformaţionali. Aşadar, diagnosticul bazat pe componente creează premisele personalizării tratamentului, fapt care reprezintă scopul noilor modele terapeutice(42).
Concluzii
Laptele de vacă rămâne unul dintre cele mai comune alimente implicate în inducerea reacţiilor alergice în populaţia pediatrică. Cei mai mulţi pacienţi prezintă sensibilizare atât la cazeine, cât şi la proteinele din ser. Diagnosticul molecular nu a dovedit superioritate în ceea ce priveşte diagnosticul APLV, comparativ cu metodele clasice de diagnostic bazate pe extracte de alergen complet. Cu toate acestea, diagnosticul molecular poate fi util în verificarea şi demonstrarea toleranţei la laptele de vacă înalt preparat termic, reflectând susceptibilitatea diferită a proteinelor din lapte la procesarea termică. Pacienţii cu un nivel seric ridicat al IgE specifice pentru cazeină au o probabilitate mai mică de a tolera laptele în preparate la cuptor, comparativ cu cei cu un nivel seric mai scăzut. Acest lucru participă într-o proporţie remarcabilă la creşterea nivelului calităţii vieţii pacienţilor cu APLV, introducerea lactatelor în preparate la cuptor în dieta copiilor aducând un plus nutritiv şi participând la obţinerea toleranţei pentru laptele mai puţin preparat termic. Tipare specifice de legare a anticorpilor IgE-specifici pentru cazeină, alfa-lactalbumină şi beta-lactoglobulină pot prezice un răspuns la imunoterapia orală şi pot identifica acei pacienţi pentru care acest tip de tratament este eficient şi sigur. Studii ulterioare sunt necesare pentru înţelegerea deplină a utilităţii diagnosticului molecular în diagnosticul şi managementul pacienţilor cu alergie la proteinele laptelui de vacă.
Autor corespondent: Elena-Camelia Berghea, e-mail: bcamelia@gmail.com
Conflict de interese: niciunul declarat.
Suport financiar: niciunul declarat.
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
-
Jameson JL, Longo DL. Precision medicine--personalized, problematic, and promising. N Engl J Med. 2015 Jun 4;372(23):2229-34.
-
Fiocchi A, Brozek J, Schünemann H, Bahna SL, von Berg A, Beyer K, Bozzola M, Bradsher J, Compalati E, Ebisawa M, Guzman MA, Li H, Heine RG, Keith P, Lack G, Landi M, Martelli A, Rancé F, Sampson H, Stein A, Terracciano L, Vieths S. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines. World Allergy Organ J. 2010 Apr;3(4):57-161. doi: 10.1097/WOX.0b013e3181defeb9.
-
Flom JD, Sicherer SH. Epidemiology of Cow’s Milk Allergy. Nutrients. 2019 May 10;11(5):1051. doi: 10.3390/nu11051051.
-
Spolidoro GCI, Ali MM, Amera YT, Nyassi S, Lisik D, Ioannidou A, Rovner G, Khaleva E, Venter C, van Ree R, Worm M, Vlieg-Boerstra B, Sheikh A, Muraro A, Roberts G, Nwaru BI. Prevalence estimates of eight big food allergies in Europe: Updated systematic review and meta-analysis. Allergy. 2023 Sep;78(9):2361-2417. doi: 10.1111/all.15801.
-
Dölle-Bierke S, Höfer V, Francuzik W, Näher AF, Bilo MB, Cichocka-Jarosz E, Lopes de Oliveira LC, Fernandez-Rivas M, García BE, Hartmann K, Jappe U, Köhli A, Lange L, Maris I, Mustakov TB, Nemat K, Ott H, Papadopoulos NG, Pföhler C, Ruëff F, Sabouraud-Leclerc D, Spindler T, Stock P, Treudler R, Vogelberg C, Wagner N, Worm M. Food-Induced Anaphylaxis: Data From the European Anaphylaxis Registry. J Allergy Clin Immunol Pract. 2023 Jul;11(7):2069-2079.e7. doi: 10.1016/j.jaip.2023.03.026.
-
Wood RA, Sicherer SH, Vickery BP, Jones SM, Liu AH, Fleischer DM, et al. The natural history of milk allergy in an observational cohort. J Allergy Clin Immunol. 2013;131(3):805–12. doi:10.1016/j.jaci.2012.10.060.
-
Matricardi PM, Kleine-Tebbe J, Hoffmann HJ, Valenta R, Hilger C, Hofmaier S, Aalberse RC, Agache I, Asero R, Ballmer-Weber B, Barber D, Beyer K, Biedermann T, Bilò MB, Blank S, Bohle B, Bosshard PP, Breiteneder H, Brough HA, Caraballo L, Caubet JC, Crameri R, Davies JM, Douladiris N, Ebisawa M, EIgenmann PA, Fernandez-Rivas M, Ferreira F, Gadermaier G, Glatz M, Hamilton RG, Hawranek T, Hellings P, Hoffmann-Sommergruber K, Jakob T, Jappe U, Jutel M, Kamath SD, Knol EF, Korosec P, Kuehn A, Lack G, Lopata AL, Mäkelä M, Morisset M, Niederberger V, Nowak-Węgrzyn AH, Papadopoulos NG, Pastorello EA, Pauli G, Platts-Mills T, Posa D, Poulsen LK, Raulf M, Sastre J, Scala E, Schmid JM, Schmid-Grendelmeier P, van Hage M, van Ree R, Vieths S, Weber R, Wickman M, Muraro A, Ollert M. EAACI Molecular Allergology User’s Guide. Pediatr Allergy Immunol. 2016 May;27 Suppl 23:1-250. doi: 10.1111/pai.12563.
-
Bartuzi Z, Cocco RR, Muraro A, Nowak-Węgrzyn A. Contribution of Molecular Allergen Analysis in Diagnosis of Milk Allergy. Curr Allergy Asthma Rep. 2017 Jul;17(7):46. doi: 10.1007/s11882-017-0716-z.
-
Dramburg S, Hilger C, Santos AF, de Las Vecillas L, Aalberse RC, Acevedo N, Aglas L, Altmann F, Arruda KL, Asero R, Ballmer-Weber B, Barber D, Beyer K, Biedermann T, Bilo MB, Blank S, Bosshard PP, Breiteneder H, Brough HA, Bublin M, Campbell D, Caraballo L, Caubet JC, Celi G, Chapman MD, Chruszcz M, Custovic A, Czolk R, Davies J, Douladiris N, Eberlein B, Ebisawa M, Ehlers A, Eigenmann P, Gadermaier G, Giovannini M, Gomez F, Grohman R, Guillet C, Hafner C, Hamilton RG, Hauser M, Hawranek T, Hoffmann HJ, Holzhauser T, Iizuka T, Jacquet A, Jakob T, Janssen-Weets B, Jappe U, Jutel M, Kalic T, Kamath S, Kespohl S, Kleine-Tebbe J, Knol E, Knulst A, Konradsen JR, Korošec P, Kuehn A, Lack G, Le TM, Lopata A, Luengo O, Mäkelä M, Marra AM, Mills C, Morisset M, Muraro A, Nowak-Wegrzyn A, Nugraha R, Ollert M, Palosuo K, Pastorello EA, Patil SU, Platts-Mills T, Pomés A, Poncet P, Potapova E, Poulsen LK, Radauer C, Radulovic S, Raulf M, Rougé P, Sastre J, Sato S, Scala E, Schmid JM, Schmid-Grendelmeier P, Schrama D, Sénéchal H, Traidl-Hoffmann C, Valverde-Monge M, van Hage M, van Ree R, Verhoeckx K, Vieths S, Wickman M, Zakzuk J, Matricardi PM, Hoffmann-Sommergruber K. EAACI Molecular Allergology User’s Guide 2.0. Pediatr Allergy Immunol. 2023 Mar;34 Suppl 28:e13854doi:10.1111/pai.13854..
-
Vicente-Serrano J, Caballero ML, Rodríguez-Pérez R, et al. Sensitization to serum albumins in children allergic to cow’s milk and epithelia. Pediatr Allergy Immunol. 2007;18(6):503-507doi:10.1111/j.1399-3038.2007.00548.x..
-
Bavaro SL, De Angelis E, Barni S, Pilolli R, Mori F, Novembre EM, Monaci L. Modulation of Milk Allergenicity by Baking Milk in Foods: A Proteomic Investigation. Nutrients. 2019 Jul 6;11(7):1536. doi: 10.3390/nu11071536.
-
Turner PJ, Arasi S, Ballmer-Weber B, Baseggio Conrado A, Deschildre A, Gerdts J, Halken S, Muraro A, Patel N, Van Ree R, de Silva D, Worm M, Zuberbier T, Roberts G; Global Allergy, Asthma European Network (GA2LEN) Food Allergy Guideline Group. Risk factors for severe reactions in food allergy: Rapid evidence review with meta-analysis. Allergy. 2022 Sep;77(9):2634-2652. doi: 10.1111/all.15318.
-
Luyt D, Ball H, Makwana N, Green MR, Bravin K, Nasser SM, Clark AT; Standards of Care Committee (SOCC) of the British Society for Allergy and Clinical Immunology (BSACI). BSACI guideline for the diagnosis and management of cow’s milk allergy. Clin Exp Allergy. 2014;44(5):642-72. doi: 10.1111/cea.12302.
-
Vandenplas Y, Broekaert I, Domellöf M, Indrio F, Lapillonne A, Pienar C, Ribes-Koninckx C, Shamir R, Szajewska H, Thapar N, Thomassen RA, Verduci E, West C. An ESPGHAN position paper on the diagnosis, management and prevention of cow’s milk allergy. J Pediatr Gastroenterol Nutr. 2023 Jul 26. doi: 10.1097/MPG.0000000000003897. Epub ahead of print. PMID: 37491714.
-
Fiocchi A, Bognanni A, Brożek J, Ebisawa M, Schünemann H; WAO DRACMA guideline group. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines update - I - Plan and definitions. World Allergy Organ J. 2022 Feb 1;15(1):100609. doi: 10.1016/j.waojou.2021.100609.
-
Brozek JL, Firmino RT, Bognanni A, Arasi S, Ansotegui I, Assa’ad AH, Bahna SL, Canani RB, Bozzola M, Chu DK, Dahdah L, Dupont C, Dziechciarz P, Ebisawa M, Galli E, Horvath A, Kamenwa R, Lack G, Li H, Martelli A, Nowak-Węgrzyn A, Papadopoulos NG, Pawankar R, Roldan Y, Said M, Sánchez-Borges M, Shamir R, Spergel JM, Szajewska H, Terracciano L, Vandenplas Y, Venter C, Waffenschmidt S, Waserman S, Warner A, Wong GWK, Fiocchi A, Schünemann HJ. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guideline update - XIV - Recommendations on CMA immunotherapy. World Allergy Organ J. 2022 Apr 23;15(4):100646. doi: 10.1016/j.waojou.2022.100646.
-
Martorell-Aragonés A, Echeverría-Zudaire L, Alonso-Lebrero E, Boné-Calvo J, Martín-Muñoz MF, Nevot-Falcó S, Piquer-Gibert M, Valdesoiro-Navarrete L; Food allergy committee of SEICAP (Spanish Society of Pediatric Allergy, Asthma and Clinical Immunology). Position document: IgE-mediated cow’s milk allergy. Allergol Immunopathol (Madr). 2015 Sep-Oct;43(5):507-26. doi: 10.1016/j.aller.2015.01.003.
-
Santos AF, Riggioni C, Agache I, Akdis CA, Akdis M, Alvarez-Perea A, Alvaro-Lozano M, Ballmer-Weber B, Barni S, Beyer K, Bindslev-Jensen C, Brough HA, Buyuktiryaki B, Chu D, Del Giacco S, Dunn-Galvin A, Eberlein B, Ebisawa M, Eigenmann P, Eiwegger T, Feeney M, Fernandez-Rivas M, Fisher HR, Fleischer DM, Giovannini M, Gray C, Hoffmann-Sommergruber K, Halken S, Hourihane JO, Jones CJ, Jutel M, Knol E, Konstantinou GN, Lack G, Lau S, Marques Mejias A, Marchisotto MJ, Meyer R, Mortz CG, Moya B, Muraro A, Nilsson C, Lopes de Oliveira LC, O’Mahony L, Papadopoulos NG, Perrett K, Peters RL, Podesta M, Poulsen LK, Roberts G, Sampson HA, Schwarze J, Smith P, Tham EH, Untersmayr E, Van Ree R, Venter C, Vickery BP, Vlieg-Boerstra B, Werfel T, Worm M, Du Toit G, Skypala I. EAACI guidelines on the diagnosis of IgE-mediated food allergy. Allergy. 2023 Dec;78(12):3057-3076. doi: 10.1111/all.15902.
-
Dölle-Bierke S, Höfer V, Francuzik W, Näher AF, Bilo MB, Cichocka-Jarosz E, Lopes de Oliveira LC, Fernandez-Rivas M, García BE, Hartmann K, Jappe U, Köhli A, Lange L, Maris I, Mustakov TB, Nemat K, Ott H, Papadopoulos NG, Pföhler C, Ruëff F, Sabouraud-Leclerc D, Spindler T, Stock P, Treudler R, Vogelberg C, Wagner N, Worm M. Food-Induced Anaphylaxis: Data From the European Anaphylaxis Registry. J Allergy Clin Immunol Pract. 2023 Jul;11(7):2069-2079.e7. doi: 10.1016/j.jaip.2023.03.026.
-
Sampson HA. Utility of food-specific IgE concentrations in predicting symptomatic food allergy. J Allergy Clin Immunol. 2001 May;107(5):891-6. doi: 10.1067/mai.2001.114708.
-
Riggioni C, Ricci C, Moya B, Wong D, van Goor E, Bartha I, Buyuktiryaki B, Giovannini M, Jayasinghe S, Jaumdally H, Marques-Mejias A, Piletta-Zanin A, Berbenyuk A, Andreeva M, Levina D, Iakovleva E, Roberts G, Chu D, Peters R, du Toit G, Skypala I, Santos AF. Systematic review and meta-analyses on the accuracy of diagnostic tests for IgE-mediated food allergy. Allergy. 2024;79(2):324-352 doi: 10.1111/all.15939.
-
Linhart B, Freidl R, Elisyutina O, Khaitov M, Karaulov A, Valenta R. Molecular Approaches for Diagnosis, Therapy and Prevention of Cow´s Milk Allergy. Nutrients. 2019 Jun 29;11(7):1492. doi: 10.3390/nu11071492.
-
Popielarz M, Krogulska A. The importance of component-resolved diagnostics in IgE-mediated cow’s milk allergy. Allergol Immunopathol (Madr). 2021 May 1;49(3):30-41. doi: 10.15586/aei.v49i3.74.
-
D’Auria E, Venter C. Precision medicine in cow’s milk allergy. Curr Opin Allergy Clin Immunol. 2020 Jun;20(3):233-241. doi: 10.1097/ACI.0000000000000640.
-
Tosca MA, Schiavetti I, Olcese R, Trincianti C, Ciprandi G. Molecular Allergy Diagnostics in Children with Cow’s Milk Allergy: Prediction of Oral Food Challenge Response in Clinical Practice. J Immunol Res. 2023 Apr 24;2023:1129449. doi: 10.1155/2023/1129449
-
Petersen TH, Mortz CG, Bindslev-Jensen C, Eller E. Cow’s milk allergic children-Can component-resolved diagnostics predict duration and severity? Pediatr Allergy Immunol. 2018 Mar;29(2):194-199. doi: 10.1111/pai.12854.
-
D’Urbano LE, Pellegrino K, Artesani MC, Donnanno S, Luciano R, Riccardi C, Tozzi AE, Ravà L, De Benedetti F, Cavagni G. Performance of a component-based allergen-microarray in the diagnosis of cow’s milk and hen’s egg allergy. Clin Exp Allergy. 2010 Oct;40(10):1561-70. doi: 10.1111/j.1365-2222.2010.03568.x.
-
Ayats-Vidal R, Valdesoiro-Navarrete L, García-González M, Asensio-De la Cruz O, Larramona-Carrera H, Bosque-García M. Predictors of a positive oral food challenge to cow’s milk in children sensitized to cow’s milk. Allergol Immunopathol (Madr). 2020 Nov-Dec;48(6):568-575. doi: 10.1016/j.aller.2020.03.007.
-
Tosca MA, Schiavetti I, Olcese R, Trincianti C, Ciprandi G. Molecular Allergy Diagnostics in Children with Cow’s Milk Allergy: Prediction of Oral Food Challenge Response in Clinical Practice. J Immunol Res. 2023 Apr 24;2023:1129449. doi: 10.1155/2023/1129449.
-
Castro AP, Pastorino AC, Gushken AK, Kokron CM, Filho UD, Jacob CM. Establishing a cut-off for the serum levels of specific IgE to milk and its components for cow’s milk allergy: results from a specific population. Allergol Immunopathol (Madr). 2015 Jan-Feb;43(1):67-72. doi: 10.1016/j.aller.2013.09.012.
-
Cuomo B, Indirli GC, Bianchi A, Arasi S, Caimmi D, Dondi A, La Grutta S, Panetta V, Verga MC, Calvani M. Specific IgE and skin prick tests to diagnose allergy to fresh and baked cow’s milk according to age: a systematic review. Ital J Pediatr. 2017 Oct 12;43(1):93. doi: 10.1186/s13052-017-0410-8.
-
Yanagida N, Sato S, Takahashi K, Nagakura KI, Asaumi T, Ogura K, Ebisawa M. Increasing specific immunoglobulin E levels correlate with the risk of anaphylaxis during an oral food challenge. Pediatr Allergy Immunol. 2018 Jun;29(4):417-424. doi: 10.1111/pai.12896.
-
Caubet JC, Nowak-Wegrzyn A, Moshier E, Godbold J, Wang J, Sampson HA. Utility of casein-specific IgE levels in predicting reactivity to baked milk. J Allergy Clin Immunol. 2013;131(1):222-4.e44. doi:10.1016/j.jaci.2012.06.0494.
-
Bloom KA, Huang FR, Bencharitiwong R, Bardina L, Ross A, Sampson HA, et al. Effect of heat treatment on milk and egg proteins allergenicity. Pediatr Allergy Immunol. 2014;25:740doi:10.1111/pai.12283..
-
Kim JS, Nowak-Wegrzyn A, Sicherer SH, Noone S, Moshier EL, Sampson HA. Dietary baked milk accelerates the resolution of cow’s milk allergy in children. J Allergy Clin Immunol. 2011;128(1):125-131.e2. doi:10.1016/j.jaci.2011.04.036.
-
Vila L, Beyer K, Järvinen KM, Chatchatee P, Bardina L, Sampson HA. Role of conformational and linear epitopes in the achievement of tolerance in cow’s milk allergy. Clin Exp Allergy. 2001 Oct;31(10):1599-606. doi: 10.1046/j.1365-2222.2001.01218.x.
-
Ford LS, Bloom KA, Nowak-Wegrzyn AH, Shreffler WG, Masilamani M, Sampson HA. Basophil reactivity, wheal size, and immunoglobulin levels distinguish degrees of cow’s milk tolerance. J Allergy Clin Immunol. 2013;131(1):180-6–e1-doi:10.1016/j.jaci.2012.06.003.3.
-
Vázquez-Ortiz M, Alvaro-Lozano M, Alsina L, Garcia-Paba MB, Piquer-Gibert M, Giner-Muñoz MT, Lozano J, Domínguez-Sánchez O, Jiménez R, Días M, Martín-Mateos MA, Plaza-Martín AM. Safety and predictors of adverse events during oral immunotherapy for milk allergy: severity of reaction at oral challenge, specific IgE and prick test. Clin Exp Allergy. 2013 Jan;43(1):92-102. doi: 10.1111/cea.12012.
-
De Schryver S, Mazer B, Clarke AE, St Pierre Y, Lejtenyi D, Langlois A, Torabi B, Zhao WW, Chan ES, Baerg I, Ben-Shoshan M. Adverse Events in Oral Immunotherapy for the Desensitization of Cow’s Milk Allergy in Children: A Randomized Controlled Trial. J Allergy Clin Immunol Pract. 2019 Jul-Aug;7(6):1912-1919. doi: 10.1016/j.jaip.2019.02.007.
-
Suárez-Fariñas M, Suprun M, Chang HL, Gimenez G, Grishina G, Getts R, Nadeau K, Wood RA, Sampson HA. Predicting development of sustained unresponsiveness to milk oral immunotherapy using epitope-specific antibody binding profiles. J Allergy Clin Immunol. 2019 Mar;143(3):1038-1046. doi: 10.1016/j.jaci.2018.10.028.
-
Kuitunen M, Englund H, Remes S, Movérare R, Pelkonen A, Borres MP, Mäkelä MJ. High IgE levels to α-lactalbumin, β-lactoglobulin and casein predict less successful cow’s milk oral immunotherapy. Allergy. 2015 Aug;70(8):955-62. doi: 10.1111/all.12647.
-
Martínez-Botas J, Rodríguez-Álvarez M, Cerecedo I, Vlaicu C, Diéguez MC, Gómez-Coronado D, Fernández-Rivas M, de la Hoz B. Identification of novel peptide biomarkers to predict safety and efficacy of cow’s milk oral immunotherapy by peptide microarray. Clin Exp Allergy. 2015 Jun;45(6):1071-84. doi: 10.1111/cea.12528.
Articole din ediţiile anterioare
Abordarea diagnostică moleculară în aspergiloza bronhopulmonară alergică
Aspergiloza bronhopulmonară alergică (ABPA) este o afecţiune care apare la pacienţi cu astm sau fibroză chistică şi care prezintă teste cutanate de...
Sensibilizarea la acarienii din praful de casă – o interpretare moleculară
Acarienii din praful de casă reprezintă principala cauză de alergie respiratorie, iar reactivitatea atopică la produsele lor este una dintre cele m...
Omalizumab în alergiile alimentare – perspectivă terapeutică
Imunoglobulina E (IgE) joacă un rol central în patogeneza bolilor alergice, inclusiv în astm şi alergii alimentare(1). Terapia cu anticorpi monoclo...
Diagnosticul molecular în bolile alergice respiratorii induse de alergene perene
Diagnosticul molecular se bazează pe identificarea, caracterizarea şi utilizarea componentelor alergenice din surse complexe de alergene. Expunerea...