Sensibilizarea la acarienii din praful de casă – o interpretare moleculară
Sensitization to house dust mites – a molecular interpretation
Abstract
House dust mites are the leading cause of respiratory allergy, and atopic reactivity to their products is one of the most common causes of allergy worldwide. To date, more than 30 groups of allergens have been identified in house dust mites, of which the major allergens are considered to be in groups 1, 2 and 23. Another clinically relevant group appears to be group 10, due to its ability to induce cross-reactivity with other invertebrates. Accurate molecular diagnosis of allergy to house dust mites can highlight individual sensitization profiles, which can be used to determine the primary source of sensitization, to assess the risk of severe reactions and cross-reactions, and to optimize the results of allergen immunotherapy.Keywords
Dermatophagoideshouse dust mite allergyindoor allergensmolecular diagnosiscross-reactivityRezumat
Acarienii din praful de casă reprezintă principala cauză de alergie respiratorie, iar reactivitatea atopică la produsele lor este una dintre cele mai frecvente cauze de alergie la nivel mondial. Până în prezent s-au identificat peste 30 de grupuri de alergene din acarienii din praful de casă, dintre care alergenele majore sunt considerate a fi cele din grupurile 1, 2 şi 23. Un alt grup relevant din punct de vedere clinic pare a fi grupul 10, prin prisma reactivităţii încrucişate cu alte nevertebrate pe care o poate determina. Diagnosticul molecular de precizie al alergiei la acarienii din praful de casă poate evidenţia profilurile de sensibilizare individuale, din care se poate determina sursa primară de sensibilizare, pentru a evalua riscul de reacţii severe şi de reacţii încrucişate şi pentru a optimiza rezultatele imunoterapiei alergenice.Cuvinte Cheie
Dermatophagoidesalergie la acarienii din praful de casăaeroalergene de interiordiagnostic molecularreactivitate încrucişatăIntroducere
Acarienii din praful de casă reprezintă principala cauză de alergie respiratorie, iar reactivitatea atopică la produsele lor este una dintre cele mai frecvente cauze de alergie la nivel mondial, afectând căile respiratorii superioare şi inferioare, ochii şi pielea (Sanchez-Borges et al., 2017; Fernández-Caldas & Calvo, 2005). Caracteristicile unice ale acarienilor le-au permis să colonizeze mediul interior în majoritatea locuinţelor din regiunile temperate şi tropicale şi să aducă alergenele lor în contact strâns cu epiteliul. Acarienii din praful de casă produc alergene care nu numai că sunt imunogene, dar au adesea activitate proteolitică şi sunt combinate cu ADN bacterian, endotoxine, chitină şi alte materiale care induc răspunsuri imune, acest complex de alergene şi adjuvanţi fiind capabil de a induce atât reacţii imune înnăscute, cât şi adaptative (Miller, 2019).
Sensibilizarea la acarieni a fost identificată prima dată în jurul anului 1920. În 1967, Voorhorst şi colab. au identificat Dermatophagoides pteronyssinus drept cauza sensibilizării la praful de casă (Voorhorst et al., 1967). Primul alergen identificat în acarieni sau în produsele lor (fecale) a fost Dermatophagoides pteronyssinus 1, sau Der p 1, din familia cistein-proteazelor în 1980, urmat de Der p 2 şi Dermatophagoides farinae 1 şi 2 (Der f 1 şi Der f 2). Până în prezent au fost identificate şi secvenţiate peste 30 de alergene din Dermatophagoides pteronyssinus, tot mai multe alergene fiind în curs de identificare prin tehnici de transcriptomică şi analiză proteomică (Bordas-Le Floch et al., 2017; Waldron et al., 2019). Alergenele majore sunt clasic considerate a fi Der p 1 şi Der p 2, dar recent Der p 23 a fost identificat ca fiind un alt alergen major (Faneul et al., 2017).
Biologia acarienilor din praful de casă
Acarienii reprezintă un taxon de artropode din clasa arahnidelor, din care mai fac parte păianjenii şi scorpionii. Praful de casă conţine numeroase specii de acarieni; cu toate acestea, doar trei dintre ele sunt mai frecvente la nivel mondial: Dermatophagoides pteronyssinus (Der p), Dermatophagoides farinae (Der f) şi Euroglyphus maynei (Eur m). Aceste specii sunt răspândite pe tot globul, dar predominant în zonele cu climat temperat; în zonele cu climat tropical şi subtropical este mai răspândit acarianul Blomia tropicalis (Blo t). Există alte patru specii de acarieni de depozit (Acarus siro, Glycyphagus domesticus, Lepidoglyphus destructor, Tyrophagus putrescentior), în praful din ferme sau din depozitele de alimente (Arlian, 2002), care sunt mai puţin implicate în reacţiile alergice, putând totuşi exista reacţii încrucişate între acarienii din praful de casă şi cei de depozit.
Acarienii din praful de casă au un ciclu de viaţă de aproximativ trei luni, care include mai multe etape de dezvoltare, de la ou, larvă, protonimfă, tritonimfă la adult, care măsoară 250–350 µm în lungime (Sarwar, 2020) (figura 1).
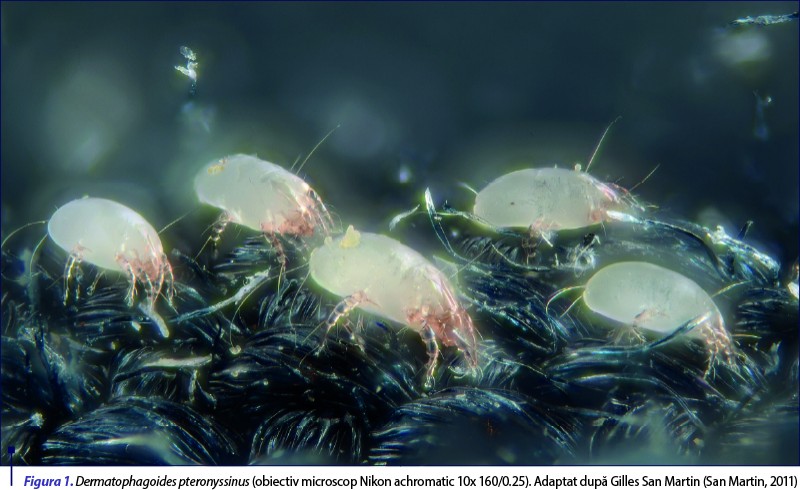
Pentru a-şi menţine metabolismul, rata de reproducere şi producţia de alergene, acarienii au nevoie de condiţii speciale de temperatură şi umiditate, precum şi de lumină scăzută. Deoarece aproximativ 75% din greutatea lor este apă, necesită menţinerea echilibrului hidric prin absorbţia vaporilor de apă din mediu. Nivelul optim de umiditate pentru proliferare şi supravieţuire este de aproximativ 75%; peste această valoare trebuie să competiţioneze cu mucegaiurile; la valori ale umidităţii între 50% şi 75% s-a observat o reducere progresivă a comportamentelor de hrănire, proliferare şi eliminare de alergene, iar deshidratarea şi decesul adulţilor apar la umiditate de sub 50% (Zuiani & Custovic, 2020); din acest motiv, reducerea umidităţii interioare reprezintă o strategie comună de reducere a numărului acestora (D’Amato, 2020).
Acarienii din praful de casă se hrănesc cu materiale organice, inclusiv scuame cutanate, ciuperci, drojdii şi bacterii. Nu doar acarienii provoacă reacţii alergice, ci şi fecalele şi alte particule provenite de la aceştia. Particulele fecale măsoară aproximativ 20-25 µm în diametru şi sunt înconjurate de o membrană peritrofică ce conţine enzime digestive proteolitice, fiind extrem de relevante clinic, deoarece pot pătrunde adânc în arborele bronşic (Waldron et al., 2019).
Expunerea la acarieni
Distribuţia acarienilor din praful de casă variază între diferite zone şi în funcţie de sezon. Aceştia se găsesc în cea mai mare concentraţie în locuinţele particulare, observându-se o asociere între expunerea crescută la acarieni şi nivelurile socioeconomice superioare, studiile superioare şi numărul mai scăzut de persoane care împart o cameră (Leaderer et al., 2002). Concentraţiile de alergene provenite din acarieni sunt mai mari în locuinţele fără aer condiţionat (van Strien et al., 2004) şi mai scăzute în locuinţele urbane de tip apartament (unde predomină cele specifice gândacilor) (Chew, 2009). În locurile publice, precum şcoli, cafenele, trenuri, autobuze, cu excepţia sălilor de cinema, acarienii se găsesc în concentraţie mai scăzută comparativ cu locuinţele particulare. Căminele universitare au mai puţini acarieni decât locuinţele particulare, dar aceştia se găsesc şi aici în număr semnificativ, mai ales dacă încăperile sunt mochetate. Majoritatea spaţiilor de muncă au mult mai puţini acarieni decât locuinţele, cu excepţia locaţiilor în care se efectuează reciclarea textilelor şi curăţarea covoarelor şi a tapiţeriei (Stemeseder et al., 2017).
În funcţie de umiditatea sezonieră, acarienii se găsesc în număr mai mare în Europa şi nordul SUA în lunile cu umiditate crescută şi în cel mai mic număr în lunile secetoase de iarnă. Această variaţie sezonieră poate să fie minimizată prin utilizarea aparatelor de aer condiţionat şi a dezumidificatoarelor, pentru a menţine umiditatea relativă sub 50% (Acevedo et al., 2019).
În ceea ce priveşte acumularea la nivelul anumitor suprafeţe, acarienii şi alergenele acestora se găsesc în obiecte care îndeplinesc cerinţa acarienilor pentru umiditate ridicată şi lumină slabă. În interiorul caselor, aceştia se găsesc în număr mai mare în obiectele tapiţate cel mai des utilizate (canapele, fotolii), precum şi în zonele mochetate ale sufrageriei şi dormitorului. De asemenea, ei se acumulează în saltele, în special cele cu arcuri; saltelele noi acumulează cantităţi semnificative de acarieni şi alergene în aproximativ patru luni, numărul acestora crescând odată cu vechimea saltelei, acesta fiind probabil rezultatul multor generaţii de acarieni care au furnizat deşeuri alergenice acumulate (de Oliveira et al., 2003). Pernele au fost considerate mult timp un loc important de proliferare a acarienilor şi de expunere la alergene, mai ales având în vedere contactul apropiat cu căile respiratorii în timpul somnului, dar sfatul tradiţional de evitare a pernelor cu pene pare să nu fie corect, deoarece s-au recuperat cantităţi mult mai ridicate de alergene din pernele sintetice decât din cele cu pene (Hallam et al., 1999); acest paradox poate fi explicat prin ţesătura mult mai deasă care se utilizează la fabricarea pernelor cu pene şi care pare să acţioneze ca o barieră la intrarea acarienilor şi la ieşirea alergenelor (Siebers et al., 2004).
Din punctul de vedere al individului atopic, ceea ce contează nu este acarianul dintr-un anumit substrat, ci mai degrabă acarianul care intră în contact direct cu epiteliul oftalmic, al căilor respiratorii superioare şi inferioare, cu epiteliul tegumentar şi intestinal. Mai mult de 80% dintre acarieni se află în particule cu diametrul de peste 10 µm şi sunt nedetectabili în aerul încăperilor necirculate, ajungând în aer doar după perturbarea substraturilor moi în care a fost produs alergenul. Deşi concentraţiile ridicate de acarieni din pat au condus la presupunerea că cea mai mare expunere are loc în timpul somnului, datele recente sugerează că doar 10% din expunerea aeriană are loc în pat, cea mai frecventă expunere fiind în timpul activităţilor zilnice (Tovey et al., 2013).
Componentele moleculare principale ale acarienilor din praful de casă
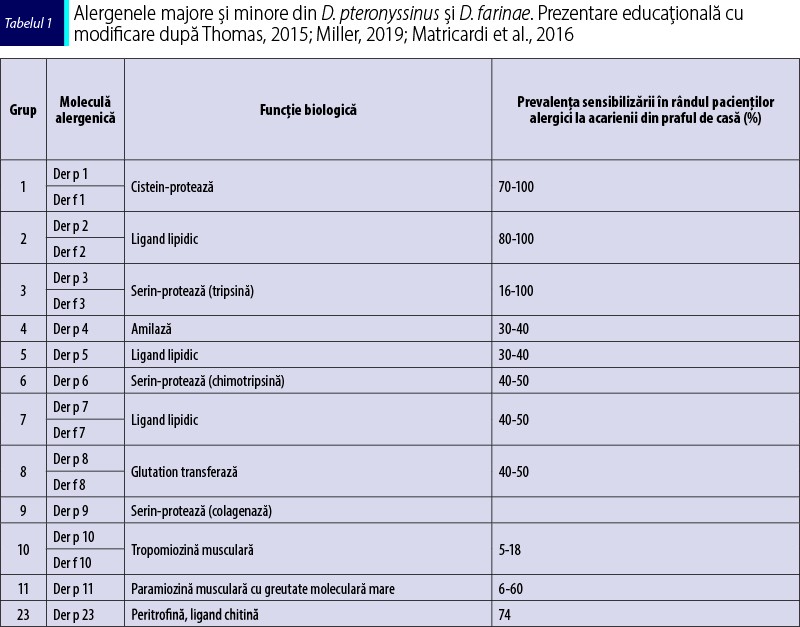
Au fost descrise numeroase alergene din acarienii din praful de casă, care au fost clasificate în grupuri specifice pe baza compoziţiei biochimice, a secvenţelor omoloage şi a greutăţii moleculare. Denumirea alergenului se face folosind primele trei litere ale genului, urmate de prima literă a speciei şi numărul grupului. Astfel, alergenele pentru cele trei specii principale sunt Der p 1 până la Der p 38, Der f 1 până la Der f 39 şi Blo t 1 până la Blo t 21 (Posa et al., 2017), cele mai importante fiind enumerate în tabelul 1. Cele mai multe studii au fost realizate pe Dermatophagoides pteronyssinus, astfel că cele mai multe informaţii disponibile se referă la această specie; alergenele care fac parte din acelaşi grup, dar provin din alte specii de acarieni, prezintă caracteristici similare în ceea ce priveşte structura chimică şi alergenicitatea.
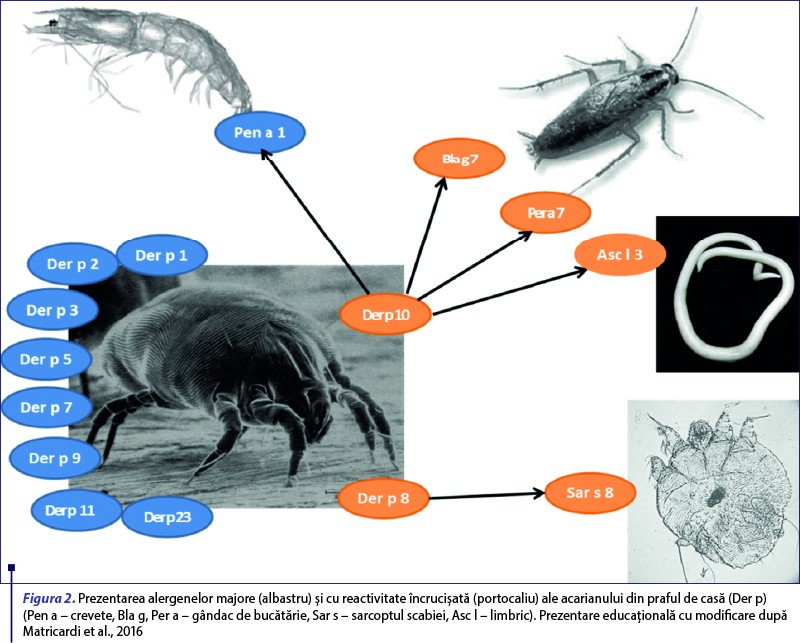
Alergenele din grupul 1 (Der p 1 şi Der f 1) şi grupul 2 (Der p 2 şi Der f 2) sunt alergene majore, pe baza frecvenţei de sensibilizare a pacientului şi a cantităţii de imunoglobuline E (IgE) specifice, iar recent s-a observat că şi Der p 23 reprezintă un alergen major. Grupurile 4, 5, 7 şi 21 de alergene sunt considerate alergene de nivel intermediar, iar grupurile 3, 6, 8, 9, 10, 11, 13, 15, 16, 17, 18 şi 20 sunt considerate alergene minore, datorită capacităţii reduse de legare a IgE. Din grupul 10, Der p 10 are o semnificaţie deosebită, fiind responsabil de reactivitatea încrucişată cu gândacii şi crustaceele (Thomas, 2015) (figura 2).
Alergenele majore din acarienii din praful de casă
Der p 1/Der f 1 şi Der p 2/Der f 2, alergenele de grup 1 şi 2, sunt recunoscute de mult timp drept alergene majore (Trombone et al., 2002; Canonica et al., 2013; Calderon et al., 2015). Diferite studii arată că între 70% şi 100% dintre pacienţii alergici la acarieni sunt sensibilizaţi la Der p 1 şi Der p 2 (Thomas, 2015; Nolte et al., 2016), astfel încât o proporţie destul de mare de pacienţi ar putea rămâne nedepistaţi dacă produsele cu care se testează conţin doar componente de grup 1 şi 2. Prin natura sa chimică, Der p 1 (protează) prezintă capacitatea de a cliva receptorii CD23 ai limfocitelor B, aceştia devenind liberi, fără a mai putea fi implicaţi în autoreglarea răspunsului IgE mediat (Hewitt et al., 1995); de asemenea, această protează împreună cu alte proteaze din componenţa acarienilor (Der p 3, 6 şi 9) pot induce leziuni ale epiteliului bronşic prin distrugerea joncţiunilor intercelulare, afectându-i astfel funcţia de barieră şi putând creşte riscul de a dezvolta sensibilizări la alte alergene. Această protează poate induce şi activarea unor mecanisme inflamatorii non-IgE mediate, prin clivarea receptorilor de suprafaţă, activarea unor receptori specifici imunităţii înnăscute (PAR) şi reducerea clearance-ului pulmonar (Reithofer & Jahn-Schmid, 2017).
Der p 23 a fost identificat recent ca un alergen major (Weghofer et al., 2013). Este o proteină de tip peritrofină din stratul peritrofic care căptuşeşte epiteliul digestiv şi înveleşte particulele fecale. Importanţa clinică a acestui alergen este legată de faptul că sensibilizarea la Der p 23 se asociază cu dezvoltarea astmului (Mueller et al., 2016; Semedo et al., 2019). Cu toate acestea, încă se cunosc puţine lucruri despre rolul său în sensibilizare şi relevanţa sa clinică. Acest alergen se găseşte în concentraţie scăzută în extractele de acarieni utilizate pentru testarea cutanată; pentru a putea evidenţia sensibilizarea faţă de acest alergen este necesară testarea moleculară in vitro cu componente moleculare (Casset et al., 2012).
Principalele alergenele intermediare şi minore din acarienii din praful de casă
Der p 3 face parte din familia proteinelor de tip tripsină, cu o reactivitate IgE-specifică de aproximativ 50% în rândul pacienţilor sensibilizaţi la D. pteronyssinus, însă de obicei cu un titru scăzut (Bouaziz et al., 2013).
Der p 4 este o alfa-amilază cu o reactivitate IgE-specifică destul de mare, însă cu un titru scăzut de anticorpi IgE. Sensibilizarea apare mai rar la copii comparativ cu adulţii (Posa et al., 2017). Pacienţii infectaţi cu Sarcoptes scabiei prezintă un titru crescut de IgE specifice faţă de Der p 4 (Walton et al., 2015).
Der p 5 are o reactivitate IgE-specifică de 30-40%, însă de obicei cu un titru scăzut de anticorpi IgE (Posa et al., 2017). Prevalenţa sensibilizării la acest alergen variază în funcţie de grupul de pacienţi testaţi, unele populaţii având titru IgE similar cu cel indus de alergenele majore Der p 1 şi Der p 2 (Chen et al., 2019). Sensibilizarea la Der p 5 este relevantă clinic, deoarece se asociază cu dezvoltarea astmului (Thomas et al., 2010).
Der p 6 este un alergen din familia chemotripsinelor, cu o reactivitate IgE-specifică de 40-50%, însă de obicei cu un titru scăzut. Der p 9 este un alergen omolog din punct de vedere structural atât cu Der p 3, cât şi cu Der p 6 (Randall et al., 2017).
Der p 7, o proteină de legare a lipidelor, induce o rată de sensibilizare de până la 50%, dar cu un titru IgE‑specific scăzut (Mueller et al., 2010). Prevalenţa sensibilizării la acest alergen este mai mică în rândul copiilor (Posa et al., 2017).
Der p 8 este o proteină din familia glutation S-transferazelor, cu o reactivitate IgE-specifică de 40-50%. Importanţa clinică a acestei componente este legată de faptul că sensibilizarea la Der p 8 se asociază cu dezvoltarea astmului (Huang et al., 2006). Der p 8 prezintă omologie structurală ridicată cu glutation S-transferaza din Sarcoptes scabiei, asociată cu mecanismele formării crustelor din scabie (Dougall et al., 2005). Din punct de vedere structural, ar putea induce reactivitate încrucişată cu Asc l 13, însă reactivitatea nu a putut fi confirmată prin studii (Acevedo et al., 2011; Acevedo et al., 2013).
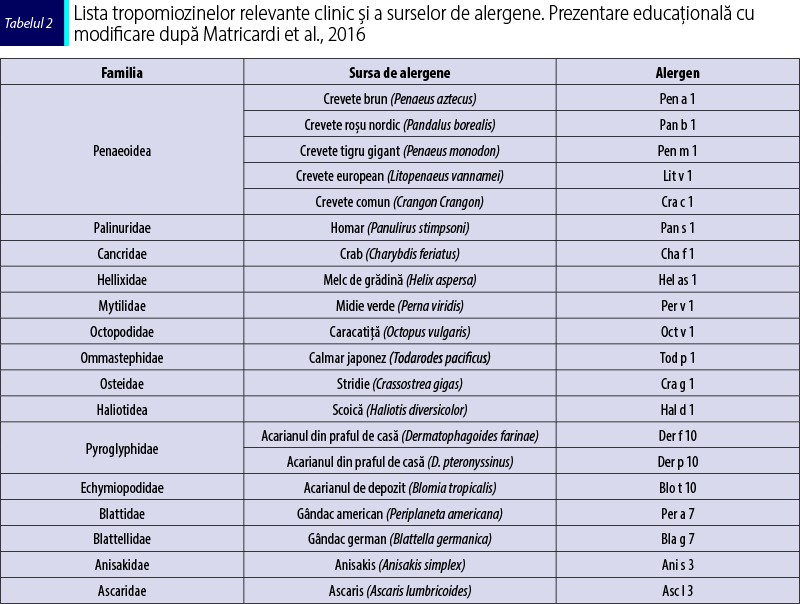
Der p 10 este o proteină din familia tropomiozinelor care induce o rată de sensibilizare redusă. Der p 10 este principalul alergen responsabil de reactivitatea încrucişată între acarieni şi alte nevertebrate – de exemplu, crustacee precum crevetele (tropomiozina fiind Pen a 1) sau homarul (Hom a 1), moluşte precum melcii (Hel as 1, Tur c 1) sau stridiile (Cra g 1), gândaci de bucătărie (Bla g 7) şi helminţi (Asc l 3, Ani s 3) (Farioli et al., 2017; Popescu, 2015; Panzner et al., 2018) (figura 2). Tropomiozina este considerată un alergen minor din acarienii din praful de casă, dar alergen major la crevete. Tropomiozinele sunt proteine stabile atât la căldură, cât şi la digestie, care produc reacţii şi după consumul alimentelor preparate termic. Din acest motiv ele pot induce şi reacţii sistemice severe, nu doar sindrom de alergie orală.
Der p 11 este o paramiozină (proteină structurală musculară) cu greutate moleculară mare (~100 kDa). Sensibilizarea la Der p 11 este mai frecvent detectată la pacienţii cu dermatită atopică (Tsai et al., 2005).
Der p 21 este o proteină care prezintă omologie structurală cu Der p 5 şi care provine din epiteliul digestiv al acarienilor (Weghofer et al., 2008). Der p 21 induce răspuns IgE-specific mai frecvent la copiii astmatici alergici la acarieni faţă de cei nonastmatici (Resch et al., 2015).
Diagnosticul molecular în sensibilizarea la acarienii din praful de casă
Diagnosticul alergiilor începe cu un istoric medical detaliat şi cu examenul clinic, iar pentru confirmarea acestuia este disponibilă o varietate mare de opţiuni de testare, cum ar fi investigaţiile in vivo (teste cutanate sau teste de provocare) sau in vitro (determinarea IgE serice specifice pentru extracte sau testul de activare a bazofilelor). Aceste teste utilizează în mod tradiţional extracte alergenice, care reprezintă amestecuri de alergene şi substanţe nealergenice, fiind dificil de caracterizat şi standardizat şi prezentând variaţii mari între producători şi chiar între loturi diferite de la acelaşi producător (Lee et al., 2018; González-Pérez et al., 2019). De asemenea, concentraţiile alergenelor din extracte nu reflectă întotdeauna concentraţiile din mediu. Un alt aspect care trebuie luat în considerare este posibilitatea de a induce sensibilizare iatrogenică la alte proteine alergenice din extract.
Diagnosticul bazat pe componente – diagnosticul molecular – implică fie separarea componentelor alergenice din sursa alergenică, fie producerea de alergene recombinate prin tehnologii de inginerie genetică; din aceste motive, diagnosticul molecular prezintă o serie de avantaje faţă de diagnosticul bazat pe extracte alergenice (Li et al., 2018; Eguiluz-Gracia et al., 2020):
-
indică prezenţa unui răspuns imun specific faţă de alergene individuale;
-
oferă o rezoluţie diagnostică mai fină, cu sensibilitate şi specificitate ridicate, deoarece utilizează proteine înalt definite şi purificate;
-
permite evaluarea riscului indus de sensibilizare, cu importanţă majoră în special în alergiile alimentare, deoarece alergenicitatea proteinelor din alimente este modificată prin prelucrarea termică a acestora sau prin digestie;
-
permite evidenţierea reactivităţii încrucişate între surse alergenice diferite;
-
permite identificarea corectă a indicaţiilor de imunoterapie alergenică, în funcţie de sensibilizările primare.
Din toate aceste motive, extractele alergenice sunt înlocuite treptat cu alergenele moleculare. Aceste inovaţii vor permite clinicienilor să dobândească date amănunţite despre tiparele de sensibilizare şi o interpretare mai precisă a simptomelor alergice. În acest sens, alergologia moleculară este un exemplu excelent al asocierii dintre medicina de precizie şi alergie.
Diagnosticul molecular este reprezentat în practica de laborator de două tipuri principale de teste, teste singleplex şi multiplex. Testul singleplex presupune determinarea IgE‑specifice unui singur alergen (o probă de sânge, un alergen). Testul multiplex este un tip de imunoanaliză cu detecţie fluorimetrică, ce determină simultan concentraţiile de IgE specifice pentru un panel mai mare de componente alergenice (Kleine-Tebbe & Jappe, 2015). În comparaţie cu testele singleplex, sensibilitatea sistemelor de testare multiplex poate fi scăzută la pacienţii cu niveluri mici de IgE, date fiind limitele mai mari de detectare, coeficienţii mai mari de variaţie şi potenţialele inhibiţii de către anticorpul specific IgG (Cui et al., 2016; Jakob et al., 2017).
Prin utilizarea alergenelor recombinate, s-au descoperit corelaţii între sensibilizarea la anumite molecule alergenice sau la o anumită combinaţie de alergene şi anumite manifestări ale bolii alergice. Astfel, Der p 11 şi Der p 18 (alergene asociate cu extractele complete de acarieni) sunt mai frecvent recunoscute de IgE la pacienţii cu dermatită atopică, în timp ce alergenele asociate cu particule fecale (Der p 1, Der p 2, Der p 5, Der p 23) sunt mai frecvent recunoscute la pacienţii cu alergii respiratorii (Huang et al., 2020). Două explicaţii ale acestor constatări pot fi luate în considerare: prima este că ar putea exista căi diferite de sensibilizare în dermatita atopică faţă de alergia respiratorie şi a doua este că pacienţii cu dermatită atopică pot avea un răspuns policlonal, care include alergene mai puţin recunoscute, cum ar fi alergenele derivate din corpul acarienilor, care pot induce sensibilizare pe cale tegumentară (Banerjee et al., 2014).
O abordare diagnostică individualizată care determină modele de sensibilizare moleculară a pacienţilor sensibilizaţi la acarienii din praful de casă poate ajuta la identificarea pacienţilor eligibili pentru imunoterapia alergenică, deoarece preparatele moderne de imunoterapie pentru acarienii din praful de casă sunt de obicei standardizate doar pentru alergenele majore Der p 1, Der f 1 (şi uneori Der p 2 şi Der f 2) (Demoly et al., 2016). Probabil, din acest motiv imunoterapia alergenică împotriva acarienilor prezintă rate de succes considerabil mai mici în comparaţie cu cea împotriva polenului de graminee sau mesteacăn (Becker et al., 2016).
Prin urmare, diagnosticul molecular poate oferi o bază pentru cercetări ulterioare, ducând la o gestionare îmbunătăţită a bolii, pe principiul abordării medicale personalizate. Sensibilitatea sistemelor multiplex actualizate este în prezent comparabilă cu cea a testării bazate pe extracte. Cu toate acestea, la pacienţii cu niveluri scăzute de IgE pot fi necesare teste suplimentare singleplex sau testare cutanată pe bază de extracte. Caracterizarea sensibilizării la alergene ar putea fi îmbunătăţită prin tehnici mai noi pentru determinarea reactivităţii IgE, utilizând cipuri pentru diagnostic care eventual să conţină mai multe alergene din acarienii din praful de casă (Matricardi et al., 2019).
În prezent, în România există atât variante de testare de tip singleplex pentru alergenele din acarieni, cât şi variante de tip multiplex. Sistemul ImmunoCAP™ ISAC conţine alergenele Der p 1, Der f 1, Der p 2, Der f 2,
Der p 10, Blo t 5 (ThermoFisher Scientific, 2021), iar sistemul ALEX conţine Der p 1, Der f 1, Der p 2, Der f 2,
Der p 5, Der p 7, Der p 10, Der p 11 şi Der p 23 (Macro Array Diagnostics, 2021).
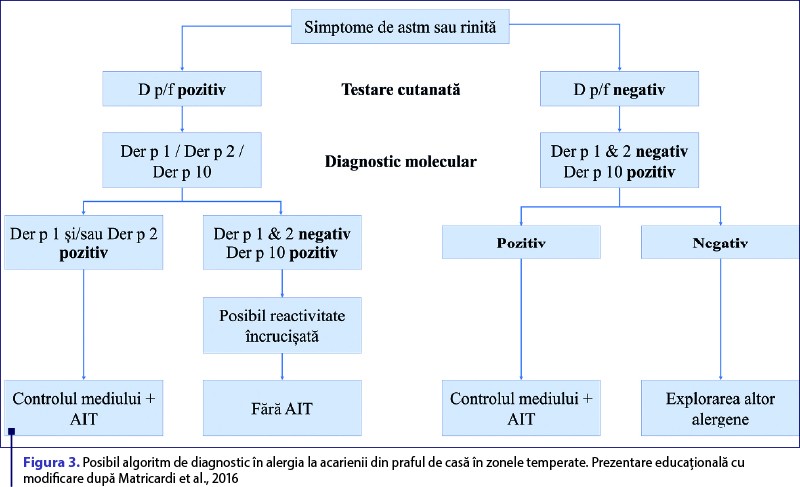
Diagnosticul molecular de precizie va putea astfel să determine profiluri de sensibilizare individuale, din care se poate calcula riscul pentru fiecare pacient şi se pot emite recomandări pentru imunoterapie alergenică. Cu toate acestea, unele provocări persistă: 1) s-au observat discrepanţe între diferitele metode de diagnostic, care trebuie elucidate; 2) costul investigaţiilor poate fi prohibitiv, acestea nefiind compensate de sistemele naţionale de sănătate; 3) diagnosticul molecular prezintă încă disponibilitate limitată, fiind oferit încă de puţine laboratoare. Din aceste motive, în prezent se recomandă ca aceste investigaţii să fie utilizate ca unelte terţiare de diagnostic, la pacienţii polisensibilizaţi. Un posibil algoritm de diagnostic al alergiei la acarienii din praful de casă se regăseşte în figura 3.
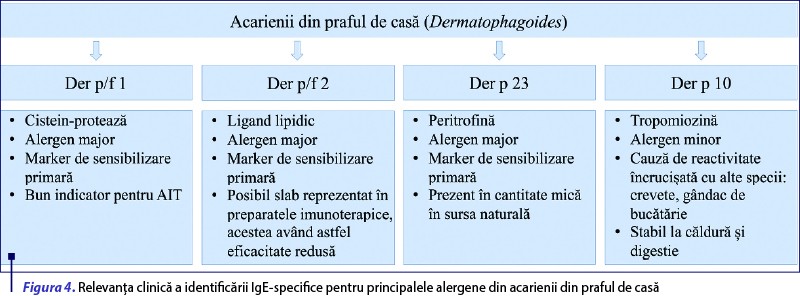
Relevanţa clinică a identificării IgE‑specifice pentru alergenele din acarienii din praful de casă (figura 4):
-
confirmarea sensibilizării primare la acarienii din praful de casă: Der p 1, Der p 2, Der p 23;
-
evaluarea riscului de evoluţie spre astm a pacienţilor alergici la acarienii din praful de casă, prin profiluri de sensibilizare moleculară
complexe – Der p 1, -
Der p 2, Der p 23, Der p 5, Der p 7, Der p 8, Der p 21 (Arasi et al., 2019); cu cât o persoană este sensibilă la mai multe componente alergenice (pattern de sensibilizare mai complex), cu atât severitatea bolii alergice şi riscul de evoluţie spre astm sunt mai crescute (Resch et al., 2015);
-
recomandarea imunoterapiei alergenice (AIT) adecvate – pacienţii sensibilizaţi la Der p 1 şi Der f 1 sunt cei mai potriviţi candidaţi pentru AIT, deoarece preparatele pentru imunoterapie sunt standardizate pentru componentele din acest grup (Matricardi et al., 2016; Nolte et al., 2016; Becker et al., 2016; Thomas, 2016); având în vedere faptul că Der p 2, Der p 23 şi Der p 10 sunt prezente în cantitate redusă în preparatele imunoterapeutice bazate pe extracte alergenice, pacienţii sensibilizaţi doar la acestea nu ar fi candidaţi potriviţi pentru AIT, fiind de aşteptat să nu producă efecte benefice (Chen et al., 2019; Huang et al., 2019; Matricardi et al., 2019);
-
explicarea manifestărilor alergice în cazul pacienţilor sensibilizaţi la acarienii din praful de casă după ingerarea unor nevertebrate comestibile (creveţi, stridii, midii, homari, melci etc.) – Der p 10 (Asero et al., 2020; Panzner et al., 2018).
Reactivitatea încrucişată a pacienţilor sensibilizaţi la acarienii din praful de casă la alte surse de alergene care conţin tropomiozină
Reactivitatea încrucişată apare când un anticorp apărut iniţial împotriva unui fragment alergenic se leagă de un fragment alergenic similar dintr-o altă sursă. Sensibilizarea la acarienii din praful de casă poate duce la simptome după ingestia orală în două situaţii: ingestia de nevertebrate care prezintă reactivitate încrucişată cu acarienii şi ingestia de alimente contaminate cu acarieni. Înţelegerea reactivităţii încrucişate între componentele alergenice ale acarienilor din praful de casă şi cele provenite din alte surse alergenice este încă limitată, dar, în special din punct de vedere clinic, este important de ştiut dacă sensibilizarea la acarienii din praful de casă modifică reacţia pacienţilor la alte surse de alergene. Reactivitatea încrucişată a fost demonstrată între acarieni şi crustacee (creveţi, crabi şi homar), insecte (gândac de bucătărie, lăcustă) şi moluşte (melci, scoici, stridii şi calamar), iar simptomele clinice variază de la sindromul de alergie orală la astm sever şi anafilaxie (Miller, 2019).
Tropomiozinele sunt molecule cu o capacitate crescută de reactivitate încrucişată din diverse surse alergenice (panalergene) care pot induce diverse simptome, inclusiv anafilaxie. Sensibilizarea la tropomiozine poate apărea prin ingestie (fructe de mare), inhalare (acarieni, gândaci) sau infecţii parazitare (ascariază, anizakiază).
Tropomiozinele aparţin unei familii de proteine (Pfam PF00261) care include un număr mare de alergene cu reactivitate încrucişată, majoritatea din surse de nevertebrate, precum: acarienii din praful de casă, creveţi, homari, crabi, melci, abalon, scoici, midii, caracatiţă, gândaci şi helminţi (tabelul 2).
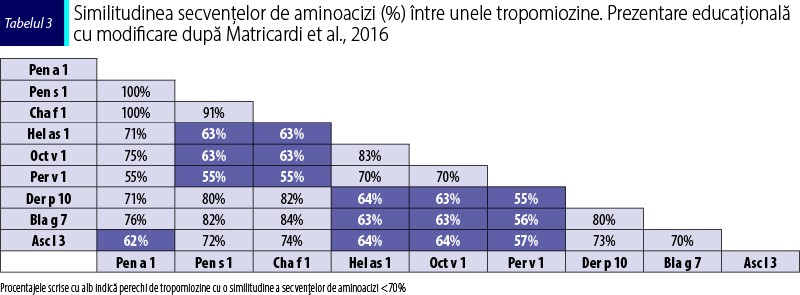
Secvenţa de aminoacizi a tropomiozinei este foarte bine conservată în rândul crustaceelor şi al altor nevertebrate, împărţind peste 70% din omologie, în comparaţie cu tropomiozina vertebratelor, care relevă o omologie de 51-57% cu acestea. Tabelul 3 prezintă o comparaţie bazată pe similitudinea secvenţelor de aminoacizi care aparţin tropomiozinelor reprezentative. Toate perechile cu o similitudine ridicată au potenţial de a declanşa reacţii încrucişate.
Impactul clinic al tropomiozinelor alergenice nealimentare pare să fie mai mare decât se credea anterior. Există rapoarte care sugerează că reacţia încrucişată dintre acarienii din praful de casă şi moluşte/crustacee este semnificativă clinic. Imunoterapia subcutanată la acarieni sau expunerea respiratorie la acarieni poate să inducă sensibilizare la tropomiozină, provocând sindrom de alergie orală sau simptome sistemice la crustacee. Sensibilizarea la tropomiozina din acarieni, gândaci şi ascaris poate influenţa prevalenţa şi severitatea astmului în zonele în care există o coexpunere la mai multe surse de tropomiozină. Relevanţa clinică a sensibilizării la tropomiozine variază de la un impact clinic scăzut la anafilaxie (Matricardi et al., 2016). Aproximativ 10% dintre pacienţii cu alergie la acarienii din praful de casă au IgE specifice pentru tropomiozină (Der p 10), principalul alergen implicat în reacţiile încrucişate dintre acarieni, crustacee, insecte şi helminţi. Acest grup de pacienţi prezintă o probabilitate mai mare să dezvolte reacţii alergice la crustacee, moluşte, insecte şi paraziţi.
Mai multe studii realizate la pacienţi alergici la creveţi au arătat că majoritatea acestora sunt sensibilizaţi, de asemenea, la acarienii din praful de casă (Chiang et al., 2007; Thalayasingam et al., 2015). Pe de altă parte, când se evaluează sensibilizarea la creveţi la pacienţii sensibilizaţi la alergenele care indică sensibilizare primară la acarieni, doar o minoritate dintre aceştia prezintă IgE specific faţă de creveţi (Thalayasingam et al., 2015). Acest lucru poate fi explicat prin rolul tropomiozinei în alergiile la creveţi, respectiv la acarieni. Tropomiozina este alergenul major din creveţi (Shanti et al., 1993) şi, prin urmare, sensibilizarea la acest alergen se găseşte la majoritatea persoanelor alergice la creveţi, iar aceşti pacienţi ar avea un potenţial mai mare de reacţie încrucişată cu Der p 10 din acarieni. Când se analizează pacienţii cu alergie la acarieni pentru sensibilizarea la creveţi, Der p 10 nu este alergenul major în alergia la acarieni; prin urmare, este de aşteptat ca numărul pacienţilor alergici la acarieni cu sensibilizare la creveţi să fie mai mic, deoarece doar o minoritate dintre aceştia sunt sensibilizaţi la tropomiozina specifică.
Concluzii
Acarienii din praful de casă reprezintă cauza principală a alergiilor la nivel mondial şi principala sursă de alergene de interior. Sensibilizarea la aceştia se asociază cu rinita persistentă, astmul alergic şi dermatita atopică. Diagnosticul molecular a devenit un instrument important în rutina alergologică zilnică în clinicile specializate. Cunoştinţele despre componentele alergenice majore şi minore din acarienii din praful de casă şi prevalenţa sensibilizării la acestea au deschis noi posibilităţi în diagnosticul şi terapia alergiei. Acest instrument puternic poate explica rezultatele uneori frustrante ale imunoterapiei alergenice şi ajută la alegerea opţiunii de tratament potrivite pentru fiecare pacient. În comparaţie cu imunoterapia împotriva polenului de graminee sau mesteacăn, imunoterapia împotriva acarienilor prezintă rate de succes considerabil mai mici. Un motiv pentru acest succes terapeutic redus ar putea fi faptul că cei mai mulţi agenţi terapeutici disponibili în comerţ pentru imunoterapia alergiei la acarieni sunt standardizaţi doar pentru unele dintre alergenele majore, prin urmare nu se adresează pacienţilor sensibilizaţi la alte componente. Până în prezent au fost descrise mai mult de 30 de componente alergenice ale acarienilor din praful de casă, cu prevalenţe şi relevanţe clinice şi terapeutice variate. Ca o consecinţă a acestor constatări, diagnosticul molecular pentru componentele alergenice majore ar trebui să fie obligatoriu înainte de imunoterapie la pacienţii alergici la acarieni. Astfel, pentru a determina sursa primară de sensibilizare, pentru a evalua riscul de reacţii severe şi de reacţii încrucişate şi pentru a optimiza rezultatele imunoterapiei, este necesar un diagnostic de precizie prin alergologia moleculară.
Bibliografie
- Acevedo N, Caraballo L. IgE cross‐reactivity between Ascaris lumbricoides and mite allergens: possible influences on allergic sensitization and asthma. Parasite Immunol. 2011 Jun;33(6):309-21. doi: 10.1111/j.1365-3024.2011.01288.x. PubMed PMID: 21388422
- Acevedo N, Mohr J, Zakzuk J, Samonig M, Briza P, Erler A, Pomés A, Huber CG, Ferreira F, Caraballo L. Proteomic and immunochemical characterization of glutathione transferase as a new allergen of the nematode Ascaris lumbricoides. PLoS One. 2013 Nov 4;8(11):e78353. doi: 10.1371/journal.pone.0078353. PubMed PMID: 24223794
- Acevedo N, Zakzuk J, Caraballo L. House dust mite allergy under changing environments. Allergy Asthma Immunol Res. 2019 Jul;11(4):450-469. doi: 10.4168/aair.2019.11.4.450. PubMed PMID: 31172715
- Arasi S, Porcaro F, Cutrera R, Fiocchi AG. Severe asthma and allergy: a pediatric perspective. Front Pediatr. 2019 Feb 11;7:28. doi: 10.3389/fped.2019.00028. PubMed PMID: 30805326
- Arlian LG, Morgan MS, Neal JS. Dust mite allergens: ecology and distribution. Curr Allergy Asthma Rep. 2002 Sep;2(5):401-11. doi: 10.1007/s11882-002-0074-2. PubMed PMID: 12165207
- Asero R, Pravettoni V, Scala E, Villalta D. House dust mite-shrimp allergen interrelationships. Curr Allergy Asthma Rep. 2020 Apr;20(4):1-5. doi: 10.1007/s11882-020-0902-2. PubMed PMID: 32144500
- Banerjee S, Weber M, Blatt K, Swoboda I, Focke-Tejkl M, Valent P, Valenta R, Vrtala S. Conversion of Der p 23, a new major house dust mite allergen, into a hypoallergenic vaccine. J Immunol. 2014 May 15;192(10):4867-75. doi: 10.4049/jimmunol.1400064. PubMed PMID: 24733847
- Becker S, Schlederer T, Kramer MF, Haack M, Vrtala S, Resch Y, Lupinek C, Valenta R, Gröger M. Real-life study for the diagnosis of house dust mite allergy-the value of recombinant allergen-based IgE serology. Int Arch Allergy Immunol. 2016;170(2):132-7. doi: 10.1159/000447694. PubMed PMID: 27505432
- Bordas-Le Floch V, Le Mignon M, Bussières L, Jain K, Martelet A, Baron-Bodo V, Nony E, Mascarell L, Moingeon P. A combined transcriptome and proteome analysis extends the allergome of house dust mite Dermatophagoides species. PLoS One. 2017 Oct 5;12(10):e0185830. doi: 10.1371/journal.pone.0185830. PubMed PMID: 28982170
- Bouaziz A, Walgraffe D, Bouillot C, Herman J, Foguenne J, Gothot A, Louis R, Hentges F, Jacquet A, Mailleux AC, Chevigne A. Development of recombinant stable house dust mite allergen Der p 3 molecules for component‐resolved diagnosis and specific immunotherapy. Clin Exp Allergy. 2015 Apr;45(4):823-34. doi: 10.1111/cea.12452. PubMed PMID: 25406386
- Calderón MA, Kleine-Tebbe J, Linneberg A, et al. House Dust Mite Respiratory Allergy: An Overview of Current Therapeutic Strategies. J Allergy Clin Immunol Pract. 2015;3(6):843-855. doi: 10.1016/j.jaip.2015.06.019. PubMed PMID: 26342746
- Canonica GW, Ansotegui IJ, Pawankar R, et al. A WAO - ARIA - GA2LEN consensus document on molecular-based allergy diagnostics. World Allergy Organ J. 2013;6(1):1-17. doi: 10.1186/1939-4551-6-17. PubMed PMID: 24090398
- Casset A, Mari A, Purohit A, Resch Y, Weghofer M, Ferrara R, Thomas WR, Alessandri C, Chen KW, De Blay F, Valenta R. Varying allergen composition and content affects the in vivo allergenic activity of commercial Dermatophagoides pteronyssinus extracts. Int Arch Allergy Immunol. 2012;159(3):253-62. doi: 10.1159/000337654. PubMed PMID: 22722650
- Chen KW, Zieglmayer P, Zieglmayer R, Lemell P, Horak F, Bunu CP, Valenta R, Vrtala S. Selection of house dust mite–allergic patients by molecular diagnosis may enhance success of specific immunotherapy. J Allergy Clin Immunol. 2019 Mar 1;143(3):1248-52. doi: 10.1016/j.jaci.2018.10.048. PubMed PMID: 30445063
- Chew GL. Mite sensitization among Latina women in New York, where dust mite allergen levels are typically low. Indoor Air. 2009 Jun;19(3):193. doi: 10.1111/j.1600-0668.2008.00578.x. PubMed PMID: 19220508
- Chiang WC, Kidon MI, Liew WK, Goh A, Tang JP, Chay OM. The changing face of food hypersensitivity in an Asian community. Clin Exp Allergy. 2007 Jul;37(7):1055-61. doi: 10.1111/j.1365-2222.2007.02752.x. PubMed PMID: 17581199
- Cui YB, Yu LL, Teng FX, Wang N, Zhou Y, Yang L, Zhang CB. Dust mite allergen Der f 4: expression, characterization, and IgE binding in pediatric asthma. Pediatr Allergy Immunol. 2016 Jun;27(4):391-7. doi: 10.1111/pai.12544. PubMed PMID: 26842967
- D’Amato G, Ortega OP, Annesi-Maesano I, D’Amato M. Prevention of allergic asthma with allergen avoidance measures and the role of exposome. Curr Allergy Asthma Rep. 2020 Mar;20(3):1-8. doi: 10.1007/s11882-020-0901-3. PubMed PMID: 32103354
- de Oliveira CH, Binotti RS, Muniz JR, dos Santos JC, do Prado AP, de Pinho Jr AJ. Comparison of house dust mites found on different mattress surfaces. Ann Allergy Asthma Immunol. 2003 Dec 1;91(6):559-62. doi: 10.1016/S1081-1206(10)61534-7. PubMed PMID: 14700440
- Demoly P, Emminger W, Rehm D, Backer V, Tommerup L, Kleine-Tebbe J. Effective treatment of house dust mite–induced allergic rhinitis with 2 doses of the SQ HDM SLIT-tablet: Results from a randomized, double-blind, placebo-controlled phase III trial J Allergy Clin Immunol. 2016 Feb 1;137(2):444-51. doi: 10.1016/j.jaci.2015.06.036. PubMed PMID: 26292778
- Dougall A, Holt DC, Fischer K, Currie BJ, Kemp DJ, Walton SF. Identification and characterization of Sarcoptes scabiei and Dermatophagoides pteronyssinus glutathione S-transferases: implication as a potential major allergen in crusted scabies. Am J Trop Med Hyg. 2005 Nov 1;73(5):977-84. PubMed PMID: 16282315
- Eguiluz-Gracia I, Palomares F, Salas M, Testera-Montes A, Ariza A, Davila I, Bartra J, Mayorga C, Torres MJ, Rondon C. Precision Medicine in House Dust Mite-Driven Allergic Asthma. J Clin Med. 2020 Dec;9(12):3827. doi: 10.3390/jcm9123827. PubMed PMID: 33255966
- Fanuel S, Tabesh S, Sadroddiny E, Kardar GA. Analysis of predicted B and T-cell epitopes in Der p 23, allergen from Dermatophagoides pteronyssinus. Bioinformation. 2017;13(9):307. doi: 10.6026/97320630013307. PubMed PMID: 29081610
- Farioli L, Losappio LM, Giuffrida MG, Pravettoni V, Micarelli G, Nichelatti M, Scibilia J, Mirone C, Cavallarin L, Lamberti C, Balossi LG. Mite-induced asthma and IgE levels to shrimp, mite, tropomyosin, arginine kinase, and Der p 10 are the most relevant risk factors for challenge-proven shrimp allergy. Int Arch Allergy Immunol. 2017;174(3-4):133-43. doi: 10.1159/000481985. PubMed PMID: 29169170
- Fernández-Caldas E, Calvo VI. Mite allergens. Curr Allergy Asthma Rep. 2005 Sep;5(5):402-10. doi: 10.1007/s11882-005-0014-z. PubMed PMID: 16091214
- González-Pérez R, Poza-Guedes P, Del Pino YB, Matheu V, Sánchez-Machín I. Evaluation of major mite allergens from European standardized commercial extracts for in vivo diagnosis: addressing the need for precision medicine. Clin Transl Allergy. 2019 Dec;9(1):1-8. doi: 10.1186/s13601-019-0254-y. PubMed PMID: 30891182
- Hallam C, Custovic A, Simpson B, Houghton N, Simpson A, Woodcock A. Mite allergens in feather and synthetic pillows. Allergy. 1999 Apr 1;54(4):407-408. doi: 10.1034/j.1398-9995.1999.00066.x. PubMed PMID: 10371108
- Hewitt CRA, Brown AP, Hart BJ, Pritchard DI. A major house dust mite allergen disrupts the immunoglobulin E network by selectively cleaving CD23: Innate protection by antiproteases. J Exp Med. 1995. doi:10.1084/jem.182.5.1537. doi: 10.1084/jem.182.5.1537. PubMed PMID: 7595223
- House dust mites. Accesat în 2 martie 2021. Disponibil la: https://commons.wikimedia.org/wiki/File:House_dust_mites_(5247996458).jpg.
- Huang CH, Liew LM, Mah KW, Kuo IC, Lee BW, Chua KY. Characterization of glutathione S‐transferase from dust mite, Der p 8 and its immunoglobulin E cross‐reactivity with cockroach glutathione S‐transferase. Clin Exp Allergy. 2006 Mar;36(3):369-76. doi: 10.1111/j.1365-2222.2006.02447.x. PubMed PMID: 16499649
- Huang Y, Wang C, Lin X, Lou H, Cao F, Li W, Zhang Y, Zhang L. Association between component-resolved diagnosis of house dust mite and efficacy of allergen immunotherapy in allergic rhinitis patients. Clin Transl Allergy. 2019 Dec;9(1):1-4. doi: 10.1186/s13601-019-0305-4. PubMed PMID: 31890153
- Huang Z, Zou X, Chen H, Liao C, Hu H, Luo W, Sun B. Identifying potential co-sensitization and cross-reactivity patterns based on component-resolved diagnosis. Int Arch Allergy Immunol. 2020;181(2):81-93. doi: 10.1159/000504320. PubMed PMID: 31770759
- Jakob T, Forstenlechner P, Matricardi PM, Kleine-Tebbe J. Molecular allergy diagnostics using multiplex assays: methodological and practical considerations for use in research and clinical routine: Part 21 of the Series Molecular Allergology. Allergo J Int. 2015;24:320-332. doi: 10.1007/s40629-015-0087-8. PubMed PMID: 27069843
- Kleine-Tebbe J, Jappe U. Molecular allergy diagnostic tests: development and relevance in clinical practice. Allergologie Select. 2017;1(2):169. PubMed Central PMCID: PMC6040004. doi: 10.5414/ALX01617E. PubMed PMID: 30402615
- Leaderer BP, Belanger K, Triche E, Holford T, Gold DR, Kim Y, Jankun T, Ren P, McSharry Je JE, Platts-Mills TA, Chapman MD. Dust mite, cockroach, cat, and dog allergen concentrations in homes of asthmatic children in the northeastern United States: impact of socioeconomic factors and population density. Environ Health Perspect. 2002 Apr;110(4):419-25. doi: 10.1289/ehp.02110419. PubMed PMID: 11940461
- Lee SC, Da Woon Sim JL, Jeong KY, Park KH, Lee JH, Kim JD, Park JW. Comparison between newly developed and commercial inhalant skin prick test reagents using in vivo and in vitro methods. J Korean Med Sci. 2018 Mar 26;33(13). doi: 10.3346/jkms.2018.33.e101. PubMed PMID: 29573248
- Li L, Qian J, Zhou Y, Cui Y. Domestic mite–induced allergy: Causes, diagnosis, and future prospects. Int J Immunopathol Pharmacol. 2018 Jan. doi: 10.1177/2058738418804095. PubMed PMID: 30350752
- Macro Array Diagnostics. Accesat în 2 martie 2021. Disponibil la: https://www.macroarraydx.com/
- Matricardi PM, Dramburg S, Potapova E, Skevaki C, Renz H. Molecular diagnosis for allergen immunotherapy. J Allergy Clin Immunol. 2019 Mar 1;143(3):831-43. doi: 10.1016/j.jaci.2018.12.1021. PubMed PMID: 30850070
- Matricardi PM, Kleine-Tebbe J, Hoffmann HJ, Valenta R, Hilger C, Hofmaier S, Aalberse RC, Agache I, Asero R, Ballmer-Weber B, Barber D. EAACI Molecular Allergology User’s Guide. Pediatr Allergy Immunol. 2016 May;27:1-250. doi: 10.1111/pai.12563. PubMed PMID: 27288833
- Miller JD. The role of dust mites in allergy. Clin Rev Allergy Immunol. 2019 Dec;57(3):312-29. doi: 10.1007/s12016-018-8693-0. PubMed PMID: 29936683
- Mueller GA, Edwards LL, Aloor JJ, Fessler MB, Glesner J, Pomés A, Chapman MD, London RE, Pedersen LC. The structure of the dust mite allergen Der p 7 reveals similarities to innate immune proteins. J Allergy Clin Immunol. 2010 Apr 1;125(4):909-17. doi: 10.1016/j.jaci.2009.12.016. PubMed PMID: 20226507
- Mueller GA, Randall TA, Glesner J, Pedersen LC, Perera L, Edwards LL, DeRose EF, Chapman MD, London RE, Pomés A. Serological, genomic and structural analyses of the major mite allergen Der p 23. Clin Exp Allergy. 2016 Feb;46(2):365-76. doi: 10.1111/cea.12680. PubMed PMID: 26602749
- Nolte H, Plunkett G, Grosch K, Larsen JN, Lund K, Bollen M. Major allergen content consistency of SQ house dust mite sublingual immunotherapy tablets and relevance across geographic regions. Ann Allergy Asthma Immunol. 2016;117(3):298-303. doi: 10.1016/j.anai.2016.07.004. PubMed PMID: 27613464
- Panzner P, Vachová M, Vlas T, Vítovcová P, Brodská P, Malý M. Cross-sectional study on sensitization to mite and cockroach allergen components in allergy patients in the Central European region. Clin Transl Allergy. 2018 Dec;8(1):1-9. doi: 10.1186/s13601-018-0207-x. PubMed PMID: 29881542
- Popescu FD. Cross-reactivity between aeroallergens and food allergens. World J Methodol. 2015 Jun 26;5(2):31. doi: 10.5662/wjm.v5.i2.31. PubMed PMID: 26140270
- Posa D, Perna S, Resch Y, Lupinek C, Panetta V, Hofmaier S, Rohrbach A, Hatzler L, Grabenhenrich L, Tsilochristou O, Chen KW. Evolution and predictive value of IgE responses toward a comprehensive panel of house dust mite allergens during the first 2 decades of life. J Allergy Clin Immunol. 2017 Feb 1;139(2):541-9. doi: 10.1016/j.jaci.2016.08.014. PubMed PMID: 27793411
- Randall TA, London RE, Fitzgerald MC, Mueller GA. Proteases of Dermatophagoides pteronyssinus. Int J Mol Sci. 2017 Jun;18(6):1204. doi: 10.3390/ijms18061204. PubMed PMID: 28587273
- Reithofer M, Jahn-Schmid B. Allergens with protease activity from house dust mites. Int J Mol Sci. 2017 Jul;18(7):1368. doi: 10.3390/ijms18071368. PubMed PMID: 28653989
- Resch Y, Michel S, Kabesch M, Lupinek C, Valenta R, Vrtala S. Different IgE recognition of mite allergen components in asthmatic and nonasthmatic children. J Allergy Clin Immunol. 2015 Oct 1;136(4):1083-91. doi: 10.1016/j.jaci.2015.03.024. PubMed PMID: 25956509
- Sánchez-Borges M, Fernandez-Caldas E, Thomas WR, Chapman MD, Lee BW, Caraballo L, Acevedo N, Chew FT, Ansotegui IJ, Behrooz L, Phipatanakul W. International consensus (ICON) on: clinical consequences of mite hypersensitivity, a global problem. World Allergy Organ J. 2017 Dec;10(1):1-26. doi: 0.1186/s40413-017-0145-4. PubMed PMID: 28451053
- Sarwar M. House Dust Mites: Ecology, Biology, Prevalence, Epidemiology and Elimination. In Parasitology and Microbiology Research 2020 Apr 29. IntechOpen. doi: 10.5772/intechopen.91891
- Semedo FM, Dorofeeva Y, Pires AP, Tomaz E, Taborda Barata L, Inácio F, Valenta F. Der p 23: clinical relevance of molecular monosensitisation in house dust mite allergy. J Investig Allergol Clin Immunol. 2019;29(4):314-316. doi: 10.18176/jiaci.0392. PubMed PMID: 30957762
- Shanti KN, Martin BM, Nagpal S, Metcalfe DD, Rao PV. Identification of tropomyosin as the major shrimp allergen and characterization of its IgE-binding epitopes. J Immunol. 1993 Nov 15;151(10):5354-63. PubMed PMID: 7693809
- Shen CY, Tsai JJ, Liao EC. Cross-reactivity of sIgE to mite and shrimp induced allergies in different age groups and clinical profiles of shrimp sIgE in vegetarians. Sci Rep. 2019 Aug 29;9(1):1-1. doi: 10.1038/s41598-019-49068-2. PubMed PMID: 31467382
- Siebers R, Nam HS, Crane J. Permeability of synthetic and feather pillows to live house dust mites and house dust. Clin Exp Allergy. 2004 Jun;34(6):888-90. doi: 10.1111/j.1365-2222.2004.01972.x. PubMed PMID: 15196275
- Stemeseder T, Schweidler B, Doppler P, Klinglmayr E, Moser S, Lueftenegger L, Himly M, Lang R, Zumbach J, Oostingh GJ, Hawranek T. Exposure to indoor allergens in different residential settings and its influence on IgE sensitization in a geographically confined Austrian cohort. PLoS One. 2017 Jan 3;12(1):e0168686. doi: 10.1371/journal.pone.0168686. PubMed PMID: 28045938
- Thalayasingam M, Gerez IF, Yap GC, Llanora GV, Chia IP, Chua L, Lee CJ, Ta LD, Cheng YK, Thong BY, Tang CY. Clinical and immunochemical profiles of food challenge proven or anaphylactic shrimp allergy in tropical Singapore. Clin Exp Allergy. 2015 Mar;45(3):687-97. doi: 10.1111/cea.12416. PubMed PMID: 25257922
- ThermoFisher Scientific. Accesat în 2 martie 2021. Disponibil la: https://www.thermofisher.com/phadia/wo/en/our-solutions/immunocap-allergy-solutions/specific-ige-multiplex.html
- Thomas WR, Hales BJ, Smith WA. House dust mite allergens in asthma and allergy. Trends Mol Med. 2010 Jul 1;16(7):321-8. doi: 10.1016/j.molmed.2010.04.008. PubMed PMID: 20605742
- Thomas WR. Hierarchy and molecular properties of house dust mite allergens. Allergol Int. 2015;64(4):304-11. doi: 10.1016/j.alit.2015.05.004. PubMed PMID: 26433526
- Thomas WR. House dust mite allergens: new discoveries and relevance to the allergic patient. Curr Allergy Asthma Rep. 2016 Sep;16(9):1-0. doi: 10.1007/s11882-016-0649-y. PubMed PMID: 27600386
- Tovey ER, Willenborg CM, Crisafulli DA, Rimmer J, Marks GB. Most personal exposure to house dust mite aeroallergen occurs during the day. PLoS One. 2013 Jul 24;8(7):e69900. doi: 10.1371/journal.pone.0069900. PubMed PMID: 23894558
- Trombone AF, Tobias KC, Ferriani VL, Schuurman J, Aalberse RC, Smith AM, Chapman MD, Arruda LK. Use of a chimeric ELISA to investigate immunoglobulin E antibody responses to Der p 1 and Der p 2 in mite‐allergic patients with asthma, wheezing and/or rhinitis. Clin Exp Allergy. 2002 Sep;32(9):1323-8. doi: 10.1046/j.1365-2745.2002.01455.x. PubMed PMID: 12220471
- Tsai LC, Peng HJ, Lee CS, Chao PL, Tang RB, Tsai JJ, Shen HD, Hung MW, Han SH. Molecular cloning and characterization of full‐length cDNAs encoding a novel high‐molecular‐weight Dermatophagoides pteronyssinus mite allergen, Der p 11. Allergy. 2005 Jul;60(7):927-37. doi: 10.1111/j.1398-9995.2005.00637.x. PubMed PMID: 15932384
- van Strien RT, Gehring U, Belanger K, Triche E, Gent J, Bracken MB, Leaderer BP. The influence of air conditioning, humidity, temperature and other household characteristics on mite allergen concentrations in the northeastern United States. Allergy. 2004 Jun;59(6):645-52. doi: 10.1111/j.1398-9995.2004.00470.x. PubMed PMID: 15147450
- Voorhorst R, Spieksma FT, Varekamp H, Leupen MJ, Lyklema AW. The house-dust mite (Dermatophagoides pteronyssinus) and the allergens it produces. Identity with the house-dust allergen. Allergy. 1967 Jun 1;39(6):325-39
- Waldron R, McGowan J, Gordon N, McCarthy C, Mitchell EB, Fitzpatrick DA. Proteome and allergenome of the European house dust mite Dermatophagoides pteronyssinus. PLoS One. 2019 May 1;14(5):e0216171. 10.1371/journal.pone.0216171. doi: 10.1371/journal.pone.0216171. PubMed PMID: 31042761
- Walton SF, Slender A, Pizutto S, Mounsey KE, Opresecu F, Thomas WR, Hales BJ, Currie BJ. Analysis of IgE binding patterns to house dust mite allergens in scabies‐endemic communities: insights for both diseases. Clin Exp Allergy. 2015 Dec;45(12):1868-72. doi: 10.1111/cea.12553. PubMed PMID: 26581853
- Weghofer M, Dall’Antonia Y, Grote M, Stöcklinger A, Kneidinger M, Balic N, Krauth MT, Fernández‐Caldas E, Thomas WR, Hage MV, Vieths S. Characterization of Der p 21, a new important allergen derived from the gut of house dust mites. Allergy. 2008 Jun;63(6):758-67. doi: 10.1111/j.1398-9995.2008.01647.x. PubMed PMID: 18445190
- Weghofer M, Grote M, Resch Y, Casset A, Kneidinger M, Kopec J, Thomas WR, Fernández-Caldas E, Kabesch M, Ferrara R, Mari A. Identification of Der p 23, a peritrophin-like protein, as a new major Dermatophagoides pteronyssinus allergen associated with the peritrophic matrix of mite fecal pellets. J Immunol. 2013 Apr 1;190(7):3059-67. doi: 10.4049/jimmunol.1202288. PubMed PMID: 23460742
- Zuiani C, Custovic A. Update on house dust mite allergen avoidance measures for asthma. Curr Allergy Asthma Rep. 2020 Sep;20(9):1-8. doi: 10.1007/s11882-020-00948-y. PubMed PMID: 32561997



