Managementul comprehensiv al medicaţiei – partea I
Comprehensive medication management – part I
Abstract
Comprehensive medication management (CMM) is a standard of patient-centered pharmaceutical care, through which the clinical pharmacist simultaneously achieves several goals (ensures better clinical outcomes and improves the patient experience, lowers healthcare costs and increases professional satisfaction through the obtained results and by good integration in the medical team), by optimizing medication use. The components of CMM are the philosophy of practice, the care process and the management of practice. The identification, solution and prevention of drug therapy problems are done during CMM in order to achieve the clinical and personal goals of the patient.Keywords
comprehensive medication managementpatient-centered carephilosophy of practicecare processRezumat
Managementul comprehensiv al medicaţiei (MCM) este un standard de îngrijire farmaceutică centrată pe pacient, prin care farmacistul clinician îndeplineşte simultan mai multe obiective (asigură rezultate clinice mai bune şi îmbunătăţeşte experienţa pacientului, permite scăderea costurilor cu îngrijirea de sănătate şi îşi sporeşte satisfacţia profesională prin rezultatele obţinute şi prin buna integrare în echipa medicală), prin optimizarea folosirii medicamentelor. Componentele MCM sunt filosofia de practică, procesul de îngrijire şi gestionarea practicii. Identificarea, soluţionarea şi prevenirea problemelor de terapie medicamentoasă se fac în cursul MCM pentru permite atingerea obiectivelor clinice şi personale ale pacientului.Cuvinte Cheie
management comprehensiv al medicaţieiîngrijire centrată pe pacientfilosofie de practicăproces de îngrijireCe este managementul comprehensiv al medicaţiei?
Managementul comprehensiv al medicaţiei (MCM) este definit ca standardul de îngrijire care asigură că fiecare medicament al unui pacient individual este evaluat pentru a se determina dacă este potrivit pentru pacientul respectiv, dacă este eficient pentru afecţiunea pentru care este prescris, dacă este sigur, luând în considerare comorbidităţile pacientului, şi dacă este folosit de către pacient conform indicaţiilor(1).
Acest tip de serviciu farmaceutic aprofundat este destinat a fi furnizat nemijlocit unui pacient individual.
Serviciul trebuie să includă o evaluare a nevoilor specifice legate de medicamente ale pacientului căruia i se livrează serviciul. Această evaluare permite identificarea problemelor de terapie medicamentoasă (PTM). În planul de îngrijire se propun soluţii pentru rezolvarea acestor PTM; planul de îngrijire stabileşte obiective terapeutice concrete. Sunt puse în practică intervenţii personalizate şi pacientul este ulterior monitorizat pentru a se urmări evoluţia acestuia şi rezultatele intervenţiilor(2).
În cadrul evaluării este chestionată şi documentată experienţa pacientului cu medicamentele. Atitudinile, opiniile, preferinţele legate de medicamente sunt influenţate de cultura, tradiţiile, educaţia, credinţele religioase şi de istoricul personal(3).
Perspectiva asupra siguranţei pacientului este detaliată de Organizaţia Mondială a Sănătăţii în documentul intitulat Medication without Harm(4), care identifică trei scenarii cu risc mare pentru pacient:
-
polifarmacia, deoarece, cu creşterea numărului de medicamente utilizate, creşte riscul interacţiunilor medicamentoase şi al reacţiilor adverse;
-
folosirea de medicamente cu risc crescut sau în situaţiile de urgenţă, în care trebuie intervenit rapid şi procesul de luare a deciziilor terapeutice se desfăşoară sub o presiune mare;
-
momentele în care pacientul trece din sarcina unui organizaţii de sănătate/furnizor de servicii de sănătate în a alteia (aşa-numitele transitions of care: internare, externare, schimbarea medicului curant, instituţionalizarea într-un centru de îngrijire permanentă etc.).
În toate aceste situaţii, implicarea farmacistului este importantă pentru gestionarea corespunzătoare a riscurilor asociate folosirii medicamentelor.
Importanţa CMC
Se estimează că, în 2019, la nivel global, pacienţii au acumulat 1,8 trilioane de zile de terapie medicamentoasă, adică, în medie, fiecare persoană a luat medicamente 234 de zile pe an(5). Studii realizate în diferite părţi ale lumii arată frecvenţa crescută cu care se folosesc medicamentele în prezent. De exemplu, 68% dintre adulţii din Statele Unite ale Americii iau cel puţin un medicament(6). Costurile cu medicamentele eliberate pe bază de prescripţie medicală depăşesc 400 de miliarde de dolari în SUA în 2019 şi se estimează că vor creşte(7).
Este evident că medicamentele joacă un rol extrem de important în îngrijirea sănătăţii, studiile arătând că, în SUA, aproximativ 80% dintre vizitele la medic se finalizează cu prescrierea a cel puţin unui medicament(1). Deoarece, pe lângă beneficii, medicamentele au şi riscuri uneori mari, este esenţială gestionarea utilizării lor printr-un demers complet, cum este MCM. De exemplu, beneficiarii asigurărilor de sănătate de tip Medicare, destinate anumitor bolnavi cu boli cronice severe din Statele Unite, primesc anual, în medie, 50 de prescripţii de la 13 medici diferiţi, sunt responsabili de 76% dintre spitalizări şi au un risc de 100 de ori mai mare de a suferi o spitalizare care ar putea fi prevenită (de exemplu, prin MCM) comparativ cu un pacient fără boli cronice(1).
Perspectiva contemporană a îngrijirii sănătăţii pacienţilor presupune urmărirea următoarelor obiective(8):
-
sănătatea pacienţilor individuali şi a populaţiei;
-
experienţa pacientului individual legată de acordarea îngrijirii de sănătate;
-
costuri rezonabile legate de îngrijirea sănătăţii;
-
experienţa furnizorului de sănătate; în prezent, se consideră că satisfacţia profesională a furnizorului de sănătate contribuie la satisfacţia pacientului, ceea ce face să se acorde din ce în ce mai multă atenţie recunoaşterii importanţei fiecărei profesii implicate în îngrijirea sănătăţii. De aceea, farmacistul, care contribuie decisiv la atingerea primelor trei obiective, are nevoie să ocupe vizibil poziţia care i se cuvine în acest proces şi să îi fie recunoscută contribuţia.
MCM contribuie la îndeplinirea tuturor acestor patru obiective.
Componentele MCM
Pentru asigurarea îngrijirii centrate pe pacient, MCM se construieşte pe o filosofie de practică ce este comună tuturor practicienilor şi înglobează un proces de îngrijire a pacientului cu paşi specifici, bine descrişi, şi un management de practică care asigură furnizarea consistentă a MCM(7).
Filosofia de practică a MCM
Filosofia de practică este un set de valori profesionale şi de opinii pe care se ghidează acţiunile şi deciziile practicienilor în activitatea lor profesională(9).
Filosofia de practică este diferită de codul de etică al unei profesii, prin faptul că este mult mai specific practicii la care se referă. Dacă ne referim la codul de etică şi deontologie al profesiei de farmacist, acesta cuprinde referiri la respectul acordat pacientului, la respectarea confidenţialităţii, la asigurarea competenţei profesionale, la respectarea celorlalţi profesionişti în sănătate etc. Filosofia practicii de furnizare a MCM este însă un demers care asigură baze comune tuturor furnizorilor de MCM, permiţând astfel o îngrijire la aceleaşi standarde de calitate, asigurată pacienţilor individuali. Este în prezent cu atât mai mare nevoie de MCM cu cât activitatea de farmacist se îndreaptă către furnizarea de îngrijire directă a pacientului de către farmacist(9).
Unul dintre articolele care pun bazele filosofiei de practică în realizarea MCM identifică cinci aspecte-cheie ale acestei filosofii(9). În studiul realizat de Pestka şi colaboratorii au fost intervievaţi 30 de farmacişti din Statele Unite angrenaţi în furnizarea de MCM. Acestora, după ce li s-a dat definiţia filosofiei de practică, au fost rugaţi să îşi descrie propria filosofie de practică, iar cercetătorii au sistematizat răspunsurile; farmaciştii au fost de asemenea rugaţi să evalueze cât de aliniate sunt anumite principii de practică enunţate de realizatorii lor cu practica lor propriu-zisă, prin acordarea unei note de la 1 la 10.
Rezultatele studiului au conturat următoarele caracteristici principale ale filosofiei de practică a MCM:
1. Îndeplinirea unei nevoi a societăţii(9)
Deoarece profesiile există pentru a fi în folosul societăţii, este important felul în care farmaciştii asigură nevoile societăţii şi ale comunităţilor în care activează. Fiind specialişti pregătiţi în dezvoltarea şi folosirea medicamentelor, farmaciştii au o poziţie unică în asigurarea optimizării utilizării medicamentelor, atât la nivelul pacientului individual, cât şi la nivelul populaţiei.
Totuşi, în sondajul realizat de autorii studiului, acest item a fost cel mai puţin citat de cei 30 de respondenţi (medie 8,37 ± deviaţie standard 1,4). Termenii folosiţi de farmaciştii respondenţi, care au fost consideraţi de autorii studiului ca referindu-se la acoperirea nevoilor societale, au fost următorii:
-
investigarea determinanţilor sociali ai stării de sănătate;
-
calitatea de a fi un furnizor de îngrijire accesibil;
-
atenţia acordată unei populaţii specifice de pacienţi;
-
îmbunătăţirea accesibilităţii la medicaţie şi la îngrijiri de sănătate;
-
îmbunătăţirea măsurilor de asigurare a calităţii;
-
diseminarea principiilor MCM altor membri ai echipei de îngrijire medicală;
-
prevenirea spitalizărilor legate de utilizarea/neutilizarea medicamentelor;
-
furnizarea de educaţie despre medicamente;
-
reducerea costurilor îngrijirii sănătăţii;
-
farmacistul ca expert în medicamente.
2. Asumarea responsabilităţii privind optimizarea utilizării medicamentelor a fost al doilea cel mai apreciat item de către farmaciştii care şi-au analizat filosofia de practică în studiul citat, cu un scor mediu de 8,97 ± 1,3(9).
Pentru a-şi îndeplini obligaţiile profesionale faţă de pacient şi de societate, farmacistul trebuie să-şi asume responsabilitatea în ceea ce priveşte toate nevoile legate de medicamente ale pacientului. De aici derivă activitatea de MCM, realizată în mod susţinut, consistent şi holistic, prin care farmacistul se asigură că pacientul ia medicamentele potrivite, eficiente şi sigure şi că le ia aşa cum i-au fost prescrise. Modalităţile practice prin care se obţin aceste asigurări sunt identificarea, prevenirea şi rezolvarea problemelor de terapie medicamentoasă (PTM) şi consolidarea rolului activ pe care pacientul îl joacă în propriul proces de îngrijire a sănătăţii. Tot procesul de practică prin care se desfăşoară MCM implică asumarea de către farmacist a răspunderii de a realiza în mod sistematic activităţi precum colectarea şi analizarea informaţiilor relevante despre pacient, evaluarea experienţei trecute şi prezente a acestuia cu medicamentele, realizarea unui plan pentru optimizarea folosirii medicamentelor, implementarea acestui plan şi monitorizarea continuă a desfăşurării întregului proces(9).
Termenii care au fost subsumaţi acestei componente au fost:
-
colaborarea cu echipa de îngrijire;
-
acorduri colaborative de practică;
-
activitatea de deprescriere;
-
asigurarea continuităţii îngrijirii;
-
evaluarea comprehensivă a medicaţiei;
-
luarea de decizii pe baza dovezilor;
-
activitatea de monitorizare (follow-up);
-
sprijinirea pacientului pentru a-şi atinge obiectivele clinice;
-
identificarea şi rezolvarea problemelor legate de medicamente;
-
îmbunătăţirea accesului la medicamente;
-
folosirea unei practici unitare şi consistente.
3. Adoptarea centrată pe pacient(9)
Îngrijirea centrată pe pacient este definită ca fiind „furnizarea de îngrijire care respectă şi răspunde preferinţelor, nevoilor şi valorilor pacientului individual, asigurând ca valorile pacientului să ghideze toate deciziile clinice”(10). Susţinerea şi promovarea intereselor pacientului privind îndeplinirea nevoilor sale de îngrijire sunt, de asemenea, activităţi centrate pe pacient în care farmacistul e dator să se implice.
Acest aspect a fost cotat cu cea mai mare notă de către farmaciştii care au analizat modul în care activitatea lor ca furnizori de MCM se aliniază cu filosofia de practică în studiul citat, obţinând un scor mediu de 9,17 ± 0,97(9). Acest lucru marchează faptul că farmaciştii clinicieni înţeleg importanţa punerii pacientului, nu numai ca bolnav, ci şi ca individ, în centrul activităţii lor. Respondenţii au subsumat acestui aspect următoarele atitudini şi activităţi:
-
disponibilitatea faţă de pacient;
-
deschiderea şi onestitatea manifestate faţă de pacient;
-
evaluarea completă a pacientului;
-
empatia;
-
monitorizarea şi controlul (follow-up);
-
întâlnirile faţă în faţă;
-
interviul motivaţional;
-
furnizarea de îngrijire individualizată;
-
înţelegerea preocupărilor, scopurilor şi nevoilor pacientului;
-
utilizarea unui limbaj accesibil pacientului în interacţiunile cu acesta;
-
luarea deciziilor terapeutice împreună cu pacientul(9).
4. Susţinerea unei relaţii consistente pacient-farmacist(9)
Relaţia farmacist-pacient este una de parteneriat, bazată pe încredere şi construită pentru a optimiza experienţa pacientului cu medicamentele. Este o relaţie pe termen lung, care se gestionează continuu şi în care farmacistul e dator să se poziţioneze faţă de pacient cu înţelegere, respect şi căldură(9).
În studiul lui Pestka şi al colaboratorilor, acest aspect al filosofiei de practică a fost cotat ca mai puţin aliniat cu activitatea propriu-zisă de furnizare a MCM; a obţinut scorul 8,38 ± 1,78, la foarte mică diferenţă de ultimul loc(9). Acest lucru este probabil datorat dificultăţii întreţinerii relaţiei farmacist-pacient, care, ca orice relaţie, depinde de mulţi factori.
Când au descris ce fac pentru a asigura şi a menţine o bună relaţie cu pacientul, farmaciştii au enumerat:
-
practicarea ascultării active;
-
atenţie pentru îngrijorările pacientului;
-
construirea relaţiei de încredere;
-
asigurarea unor interacţiuni repetate, în procesul de monitorizare;
-
crearea unui mediu sigur şi cald;
-
dezvoltarea unei relaţii;
-
monitorizarea pacientului;
-
furnizare de îngrijire unu-la-unu;
-
înţelegerea experienţei cu medicamentele a pacientului(9).
5. Integrarea farmacistului în echipa de îngrijire medicală ca membru activ(9)
Conlucrarea cu ceilalţi membri ai echipei de îngrijire medicală, asupra unor obiective comune centrate pe interesul pacientului, este esenţială. Rezolvarea nevoilor legate de medicamente ale pacientului nu se poate realiza fără colaborarea dintre farmacist şi ceilalţi profesionişti din sănătate, de aceea este important ca farmacistul să fie deschis la colaborare şi să înţeleagă că îngrijirea pacientului este o muncă de echipă(9).
În studiul realizat de Pestka şi colaboratorii, farmaciştii care întreprind MCM au descris implicarea farmacistului în echipa de îngrijire a sănătăţii prin următorii termeni:
-
integrarea farmacistului în echipa medicală (în spitale sau în clinici integrate);
-
perceperea farmacistului ca un membru valoros, integrat în echipa de îngrijire;
-
acorduri de practică colaborativă;
-
comunicarea intervenţiilor şi recomandărilor farmacistului celorlalţi membri ai echipei;
-
participarea la vizite comune;
-
discutarea cazului pacientului cu alţi membri ai echipei;
-
furnizarea de educaţie despre medicamente echipei de îngrijire;
-
trimiterea pacientului către medici de diferite specialităţi;
-
participarea la îmbunătăţirea asigurării calităţii.
Procesul de îngrijire a pacientului
Standardizarea procesului de îngrijire a pacientului este importantă deoarece:
-
individualizează rolul farmacistului şi importanţa lui în echipă;
-
stabileşte aşteptările pacienţilor şi ale restului profesioniştilor din echipa medicală;
-
demonstrează valoarea farmacistului;
-
asigură consistenţa şi repetabilitatea activităţii de furnizare de MCM(9).
Această standardizare se realizează prin urmărirea sistematică a unei succesiuni de activităţi în cursul livrării de MCM(9).
Activităţi esenţiale ale MCM
Procesul de îngrijire a pacientului în cursul MCM poate fi structurat în cinci activităţi esenţiale, care sunt descrise detaliat, pentru a putea deveni operaţionale, astfel:
1. Colectarea şi analizarea informaţiilor(3)
Farmacistul clinician colectează sau gestionează colectarea informaţiilor subiective şi obiective necesare şi este responsabil cu analizarea acestora, pentru a înţelege istoricul medical relevant şi pe cel al folosirii medicamentelor, precum şi situaţia clinică a pacientului. Acţiunile specifice sunt:
1.a) Revizuirea dosarului medical al pacientului, pentru a colecta informaţiile relevante (date demografice, probleme de sănătate active şi antecedente relevante, istoricul imunizărilor, bilete de internare şi de externare, scrisori medicale, analize de laborator, alte investigaţii diagnostice, lista medicaţiei).
1.b) Realizarea unei revizuiri comprehensive a medicaţiei şi a istoricului medical şi social asociat. Următoarele aspecte sunt de atins:
-
preocuparea faţă de întrebările şi comportamentul pacientului referitoare la interacţiunea curentă cu furnizorul de MCM;
-
revizuirea istoricului social al pacientului, din punctul de vedere al consumului de alcool, cafea, substanţe psihoactive, ţigări;
-
revizuirea determinanţilor sociali relevanţi pentru folosirea medicamentelor (de exemplu, dacă pacientul îşi permite medicamentele, dacă aspecte legate de nivelul de educaţie, situaţia locativă, situaţia familială sau aspecte de mobilitate afectează abilitatea pacientului de a folosi medicamentele aşa cum i-au fost indicate);
-
revizuirea istoricului medicamentos, incluzând reacţiile adverse medicamentoase, inclusiv alergiile;
-
întocmirea unei liste complete a medicaţiei, care include toate medicamentele pe care le ia pacientul, indiferent dacă sunt obţinute cu sau fără prescripţie medicală, inclusiv produse complementare şi alternative de îngrijire a sănătăţii (nume, doză, formă farmaceutică, cale de administrare, frecvenţa administrării, durata administrării);
-
revizuirea indicaţiei pentru fiecare medicament;
-
revizuirea eficacităţii fiecărui medicament;
-
revizuirea siguranţei fiecărui medicament;
-
revizuirea aderenţei pacientului la medicaţie (prin intermediul întrebărilor directe adresate pacientului privind aderenţa la fiecare dintre medicamentele sale, aplicarea unui chestionar de aderenţă, interogarea bazelor de date ale farmaciei sau a istoricului decontărilor de către casele de asigurări de sănătate);
-
revizuirea experienţei pacientului cu medicamentele (de exemplu, credinţe, aşteptări sau considerente culturale care afectează felul în care pacientul foloseşte medicamentele);
-
determinarea scopurilor personale ale pacientului privind terapia;
-
revizuirea modului în care pacientul îşi gestionează medicamentele acasă (şi le administrează singur sau asistat, foloseşte cutii pentru medicamente, calendare sau diferite mijloace electronice de reamintire);
-
revizuirea altor informaţii relevante (de exemplu, istoricul valorilor în urma măsurării tensiunii arteriale de acasă);
-
1.c) Analizarea informaţiilor colectate, în vederea evaluării problemelor de terapie medicamentoasă.
2. Evaluarea informaţiilor şi formularea listei problemelor de terapie medicamentoasă(3)
Farmacistul clinician evaluează informaţiile şi întocmeşte o listă a problemelor medicale actuale ale pacientului, precum şi a PTM-urilor, cu scopul de a prioritiza recomandările, în vederea optimizării utilizării medicamentelor şi atingerii obiectivelor clinice.
Această etapă presupune un demers realizat cu intenţie în ordinea evaluării indicaţiei, eficacităţii, siguranţei medicamentelor şi a aderenţei pacientului la tratament (mnemotehnică: IESA), realizat prin următoarele acţiuni specifice:
2.a) Evaluarea şi prioritizarea afecţiunilor actuale ale pacientului, ţinând cont de obiectivele clinice şi personale ale pacientului, legate de terapia medicamentoasă.
2.b) Evaluarea indicaţiei fiecărui medicament pe care îl ia pacientul, cu ajutorul următoarelor întrebări:
-
Are pacientul indicaţie pentru medicamentul respectiv?
-
Este medicamentul potrivit pentru pacientul respectiv?
-
Are pacientul vreo afecţiune care nu este tratată sau există mijloace de prevenţie indicate pentru pacientul respectiv, dar pe care acesta nu le utilizează?
2.c) Evaluarea eficacităţii fiecărui medicament pe care îl ia pacientul, cu ajutorul următoarelor întrebări:
-
Îşi îndeplineşte pacientul obiectivele clinice?
-
Îşi îndeplineşte pacientul obiectivele personale prin intermediul terapiei medicamentoase?
-
Se foloseşte cel mai potrivit medicament pentru situaţia particulară a pacientului?
-
Sunt doza, frecvenţa şi durata terapiei potrivite pentru pacient?
-
Sunt necesare monitorizări suplimentare pentru evaluarea eficacităţii terapiei medicamentoase?
2.d) Evaluarea siguranţei fiecărui medicament pe care îl ia pacientul, cu ajutorul următoarelor întrebări:
-
Experimentează pacientul vreo alergie sau o altă reacţie adversă a medicaţiei?
-
Este doza folosită prea mare pentru pacient?
-
Există alternative terapeutice mai sigure?
-
Există interacţiuni relevante clinic medicament-comorbiditate, medicament-medicament sau medicament-aliment?
-
Sunt necesare monitorizări suplimentare pentru evaluarea siguranţei terapiei medicamentoase?
2.e) Evaluarea aderenţei pacientului la fiecare medicament pe care acesta îl ia, cu ajutorul următoarelor întrebări:
-
Primeşte pacientul medicamentul cel mai potrivit pentru a maximiza aderenţa?
-
Este capabil pacientul să îşi procure medicamentele şi, dacă nu, de ce?
-
Sunt medicamentele administrate în momente ale zilei convenabile pacientului?
-
Îşi ia pacientul medicamentele aşa cum i s-a prescris sau omite doze? Dacă nu, de ce?
2.f) Formularea listei de PTM
O clasificare uzuală a PTM-urilor, în funcţie de algoritmul IESA, este cea propusă de Cipolle, Strand şi Morley, în lucrarea de pionierat în domeniul asistenţei farmaceutice Pharmaceutical Care Practice: The Patient-Centered Approach to Medication Management(11), şi se regăseşte în tabelul 1.
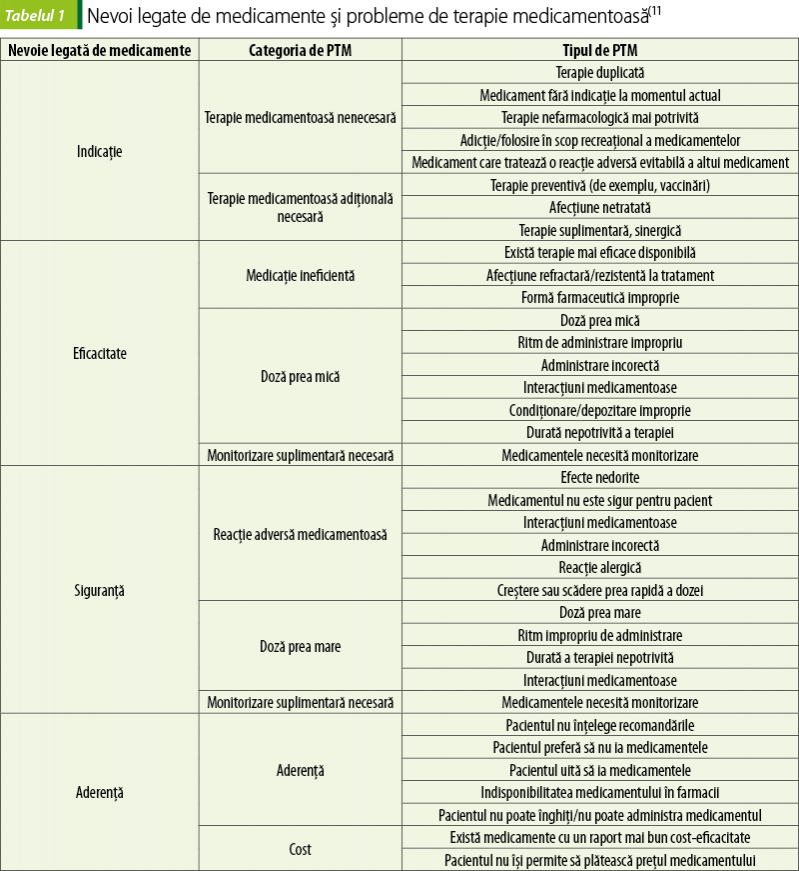
2.g) Prioritizarea PTM-urilor pacientului
Un exemplu practic de gestionare a unor PTM este identificarea unor medicamente folosite pentru a trata o reacţie adversă a altor medicamente. Tulburările de somn (hiposomnia) produse de bupropion (medicament indicat în depresii majore sau în tratamentul dependenţei de nicotină, ca suport al renunţării la fumat) sau de SNRI (antidepresive precum duloxetin sau venlafaxin) pot determina medicul să introducă în schema terapeutică a hipnoinductorului zolpidem. Farmacistul care furnizează CMC identifică insomnia ca reacţie adversă a medicamentului şi poate propune înlocuirea acestuia. De exemplu, un antidepresiv cu influenţe minime asupra somnului poate fi încercat, cum ar fi un SSRI (dar nu paroxetin, care are tendinţă de a produce insomnie). Dacă dificultăţile de instalare a somnului nu sunt datorate medicamentului, fiind un simptom al depresiei, antidepresive care favorizează somnul pot fi mult mai potrivite (trazodon, mirtazapin).
3. Întocmirea planului de îngrijire(3)
Farmacistul clinician elaborează un plan terapeutic individualizat, bazat pe dovezi, în colaborare cu ceilalţi membri ai echipei şi cu pacientul sau aparţinătorul acestuia. Acţiunile specifice sunt:
3.a) Dezvoltarea unui plan de îngrijire care să adreseze PTM identificate în etapa anterioară.
3.b) Stabilirea parametrilor importanţi pentru monitorizarea eficacităţii, siguranţei şi aderenţei.
3.c) Revizuirea listei medicaţiei, în vederea realizării unei versiuni corecte şi complete, adusă la zi.
3.d) Stabilirea şi coordonarea persoanelor care vor implementa diferite componente ale planului (de exemplu, farmacistul, pacientul, alţi furnizori de sănătate).
3.e) Stabilirea tipului de monitorizare şi control necesare.
3.f) Stabilirea intervalelor de timp pentru monitorizare şi control.
3.g) Stabilirea modalităţii în care se va face monitorizarea (vizită, online, telefonic etc.).
4. Implementarea planului de îngrijire(3)
Farmacistul clinician pune în aplicare planul terapeutic stabilit, în colaborare cu ceilalţi membri ai echipei şi cu pacientul sau aparţinătorul acestuia. Acţiunile specifice sunt:
4.a) Discutarea planului cu pacientul.
4.b) Asigurarea faptului că pacientul înţelege şi este de acord cu planul şi cu obiectivele terapeutice.
4.c) Furnizarea de educaţie personalizată pacientului privind medicamentele şi/sau stilul de viaţă.
4.d) Înmânarea către pacient a listei medicaţiei realizate în etapa anterioară.
4.e) Implementarea acelor măsuri pentru care farmacistul are abilitare.
4.f) Comunicarea planului de îngrijire celorlalţi membri ai echipei, cu obţinere acordului din partea celorlalte părţi şi a angajamentului ca fiecare să implementeze partea care îi intră în atribuţii.
4.g) Înregistrarea informaţiilor relevante în documentaţia medicală a pacientului (rezumatul datelor importante, evaluări, planul terapeutic şi motivaţia lui, monitorizare şi control).
4.h) Planificarea monitorizării.
4.i) Comunicarea instrucţiunilor legate de monitorizarea pacientului.
5. Monitorizare şi control(3)
Farmacistul clinician asigură în permanenţă monitorizare şi control pentru a optimiza planul terapeutic, cu scopul de a îmbunătăţi utilizarea medicamentelor şi îngrijirea acordată pacientului. Acţiunile de întreprins sunt:
5.a) Furnizarea de monitorizare şi control ţintite, specifice, prin intermediul mijloacelor stabilite, pentru a urmări rezultatele terapiei; dacă este necesar, planul terapeutic se ajustează pentru a atinge obiectivele terapeutice şi personale ale pacientului. Exemple de astfel de monitorizări ţintite sunt dozarea INR, a glicemiei, măsurarea tensiunii arteriale, evaluarea rapidă a stării generale, ajustarea dozelor de insulină, furnizarea de educaţie etc.
5.b) Repetarea cel puţin anual a întregului demers de furnizare a MCM, pentru a se asigura o îngrijire continuă de calitate.
5.c) Dacă pacientul nu mai este candidat pentru MCM, plasarea pacientului în responsabilitatea unui alt membru al echipei de îngrijire.
Partea a doua a acestei lucrări va fi dedicată punerii propriu-zise în practică a MCM.
Bibliografie
- Nace DK, Nielsen M, Grundy P. Integrating Comprehensive Medication Management to Optimize Patient Outcomes. Resource Guide. Second edition. 2012.
- Pestka DL, Frail CK, Sorge LA, Funk KA, Janke KK, Roth McClurg MT, et al. Development of the comprehensive medication management practice management assessment tool: A resource to assess and prioritize areas for practice improvement. J Am Coll Clin Pharm. 2020;3(2):448–54.
- ACCP. The Patient Care Process for Delivering Comprehensive Medication Management (CMM). Optimizing Medication Use in Patient-Centered, Team-Based Care Settings. 2018. https://www.accp.com/docs/positions/misc/CMM_Care_Process.pdf (accesat 20 august 2021).
- WHO. Medication Without Harm. Global Patient Safety Challenge. 2017. https://www.who.int/publications/i/item/WHO-HIS-SDS-2017.6 (accesat 15 august 2021).
- Ghotkar O, Harbrow H, Nass D, Porwal U, Simorellis A, Soni D, et al. Global Medicine Spending and Usage Trends. Written consent of IQVIA and the IQVIA Institute. 2020.
- Zhong W, Maradit-Kremers H, St Sauver JL, Yawn BP, Ebbert JO, Roger VL, et al. Age and sex patterns of drug prescribing in a defined American population. Mayo Clin Proc. 2013;88(7):697–707.
- KFF. Retail Sales for Prescription Drugs Filled at Pharmacies by Payer. 2019. https://www.kff.org/health-costs/state-indicator/total-sales-for-retail-rx-drugs/?currentTimeframe=0&sortModel=%7B%22colId%22:%22Location%22,%22sort%22:%22asc%22%7D (accesat 20 august 2021).
- Bodenheimer T, Sinsky C. From triple to quadruple aim: care of the patient requires care of the provider. Ann Fam Med. 2014;12(6):573–6.
- Pestka DL, Sorge LA, McClurg MR, Sorensen TD. The Philosophy of Practice for Comprehensive Medication Management: Evaluating Its Meaning and Application by Practitioners. Pharmacother J Hum Pharmacol Drug Ther. 2018;38(1):69–79.
- Crossing the Quality Chasm: A New Health System for the 21st Century. Crossing the Quality Chasm: A New Health System for the 21st Century. 2001. https://www.ncbi.nlm.nih.gov/books/NBK222274/ (accesat 19 august 2021)
- Cipolle RJ, Morley PC. Pharmaceutical care practice: the patient-centered approach to medication management services. New York: McGraw-Hill; 2012. 736 p.





