Objective. Chronic kidney disease (CKD) is a disorder that implies the progressive destruction of the renal function, with an increased risk for cardiovascular events. The presence of arterial hypertension is known to be a risk factor and at the same time a consequence of this disease, but the circadian variability of the blood pressure values can become an important prognostic factor in the evolution of this pathology. Materials and method. This is an epidemiological, transversal study which included patients admitted to the Internal Medicine II Clinic who were diagnosed with chronic kidney disease and who had an ambulatory blood pressure monitoring for 24 hours, in order to investigate the connection between blood pressure pattern and chronic kidney disease. The statistical analysis was performed in GraphPad Prism9, with a statistically significant value for p<0.05. Results. This study included 76 patients, with a mean age of 70 years old, of which 59.3% were men. There was a moderate negative corelation between diastolic pressure and age (p=0.0003, r=-0.406, IC=-0.583; -0.1932). Non-dipping pattern was found in 55.3% of the patients, but with no predictive relationship between the stage of chronic kidney disease and nocturnal dipping status (p=0.721, OR=0.9, IC=-0.55; 0.375). Conclusions. Even if hypertension, as a significant risk factor in CKD, was the most frequently associated pathology and the majority of patients had a non-dipper status, there was no statistical prediction between the blood pressure pattern and the CKD stages.
Analiza relaţiei profilului tensional cu boala renală cronică
The relationship between circadian blood pressure pattern and chronic kidney disease
First published: 30 septembrie 2021
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.142.4.2021.5415
Abstract
Rezumat
Boala renală cronică (BRC) este o afecţiune care presupune degradarea progresivă a funcţiei renale. Prezenţa hipertensiunii arteriale este cunoscută ca factor de risc, dar şi consecinţă a acestei patologii, însă variaţia circadiană a valorilor tensionale poate deveni un factor de prognostic semnificativ în evoluţia bolii. Materiale şi metodă. S-a realizat un studiu epidemiologic, transversal, care a inclus pacienţi internaţi în Clinica de Medicină Internă II, diagnosticaţi cu boală renală cronică şi cărora li s-a efectuat monitorizarea tensiunii arteriale pentru 24 de ore, cu scopul de a analiza o posibilă relaţie între variabilitatea tensiunii arteriale şi boala renală cronică. Analiza statistică s-a efectuat în GraphPad Prism9, cu un prag de semnificaţie statistică p<0,05. Rezultate. În studiu au fost incluşi 76 de pacienţi, cu vârsta medie de 70 de ani, dintre care 59,3% au fost de sex masculin. Tensiunea diastolică a fost corelată moderat negativ cu vârsta pacientului (p=0,0003, r=-0,406, IC=-0,583; -0,1932). Profilul non-dipper a fost prezent la 55,3% dintre indivizi, fără a se decela o relaţie de predictibilitate între stadiul bolii renale cronice şi profilul tensional (p=0,721, OR=0,9, IC=-0,55; 0,375). Concluzii. Chiar dacă hipertensiunea arterială, ca factor de risc semnificativ al BRC, a fost cea mai frecventă afecţiune asociată, iar majoritatea pacienţilor au un profil tensional non-dipper, nu s-a evidenţiat o relaţie predictibilă între profilul tensional şi gradul bolii renale cronice.
Introducere
Boala renală cronică (BRC) este o afecţiune progresivă şi ireversibilă, care implică degradarea funcţiei renale, ca urmare a alterării nefronilor prin leziuni cauzate de boli locale (pielonefrite, glomerulonefrite, afecţiuni vasculare renale) sau sistemice (diabet zaharat, hipertensiune arterială, boli de colagen(1), utilizarea unor medicamente nefrotoxice etc.). Prevalenţa acestei maladii este de aproximativ 13% la nivel mondial(3,4), fiind cunoscută drept un factor de risc cardiovascular semnificativ.
Hipertensiunea arterială este una dintre cele mai frecvente afecţiuni asociate bolii renale cronice, fiind printre principalii factori de risc în apariţia acesteia(4,5). Netratată, determină o afectare vasculară la nivelul nefronilor, cu distrugerea consecutivă a acestora şi cu afectare renală progresivă. Aceasta poate fi considerată atât o consecinţă a bolii renale cronice, cât şi un element etiologic prin două componente definitorii ale mecanismului fiziopatologic: sistemul renină-angiotensină-aldosteron şi volumul sangvin. Având în vedere că ambele patologii au factori de risc similari (diabetul zaharat, vârsta, obezitatea), uneori este dificil de diferenţiat debutul sau întâietatea uneia dintre patologii, însă este recomandat tratamentul precoce, ambele având risc crescut de morbiditate şi mortalitate cardiovasculară. Analiza valorilor tensionale medii diurne şi nocturne permite identificarea unui profil tensional ce poate deveni factor predictiv al creşterii riscului de evenimente adverse, fiind important de investigat prezenţa sau absenţa scăderii fiziologice a tensiunii arteriale pe durata nopţii cu cel puţin 20%(6). S-a observat că prezenţa unui profil non-dipper la normotensivi nu reprezintă un factor de risc pentru declinul RFG, în schimb la pacienţii hipertensivi este un factor semnificativ mai important de declin accelerat al funcţiei renale în comparaţie cu profilul dipper(7).
Materiale şi metodă
Am efectuat un studiu epidemiologic transversal, prin care s-a dorit analiza variaţiei circadiene a tensiunii arteriale la pacienţii diagnosticaţi cu boală renală cronică. Obiectivul principal al acestui studiu este descrierea profilului tensional în boala renală cronică.
În studiu, a fost inclus un eşantion de 76 de pacienţi internaţi în Secţia de Medicină Internă II din cadrul Spitalului Clinic Judeţean de Urgenţă Mureş în perioada 1 ianuarie 2018 – 31 decembrie 2019, incluşi în baza de date a studiului „Corelaţia disfuncţiei diastolice cu gradul de severitate al bolii renale cronice”, efectuat în 2020. Pacienţii şi-au exprimat consimţământul de a fi incluşi în studii clinice.
Criteriile de includere au cuprins vârsta de peste 18 ani, diagnosticul de boală renală cronică şi pacienţi cărora li s-a efectuat monitorizarea ambulatorie a tensiunii arteriale pentru 24 de ore. Au fost excluşi pacienţii fără modificări ale funcţiei renale, cei cu dispozitive cardiace implantabile sau cu afectări valvulare severe din punct de vedere hemodinamic.
Datele pacienţilor au fost prelucrate şi introduse într-un tabel realizat în Microsoft Office Excel 2016, iar analiza statistică s-a realizat în programul GraphPad Prism 9. Pentru analiza datelor, s-au folosit teste statistice parametrice sau neparametrice. S-a considerat un prag de semnificaţie semnificativ statistic pentru p<0,05.
Rezultate
Ca urmare a aplicării criteriilor de includere, la acest studiu au participat 76 de pacienţi. Dintre aceştia, 40,7% (n=31) sunt de sex feminin, iar 59,3% (n=45) dintre persoane sunt de sex masculin, fără o diferenţă semnificativă statistic între cele două grupuri (p=0,5717). Vârsta medie în cadrul acestui grup este de 70 de ani, cu vârste cuprinse între 39 şi 88 de ani.
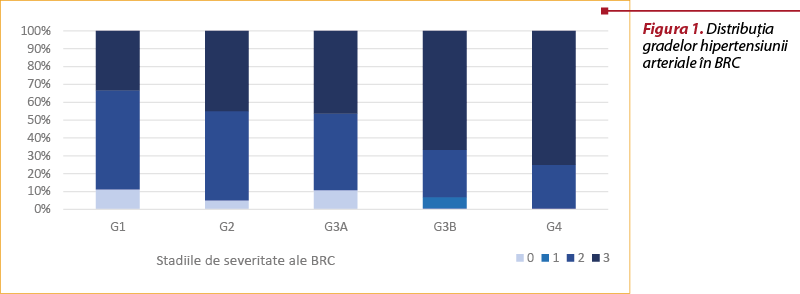
Categoria G3A, reprezentând încadrarea ratei de filtrare glomerulară estimată în intervalul 45-59 ml/min/1,73 m2, a fost cea mai frecventă, cu o proporţie de 36,8%, urmată de categoria G2 cu 26,4% (60-90 ml/min/1,73 m2), 19,8% dintre pacienţi fiind încadraţi în stadiul G3B (30-44 ml/min/1,73 m2). În procentaje mai reduse, au fost înrolaţi pacienţi în stadiile G1 (11,8%) şi G4 (5,2%).
Cele mai frecvente patologii asociate bolii renale cronice în lotul studiat au fost hipertensiunea arterială (93,4%), cardiopatia hipertensivă (71%), cardiopatia ischemică (54%), regurgitarea aortică uşoară sau moderată (42,1%) şi diabetul zaharat de tip II (40,8%).
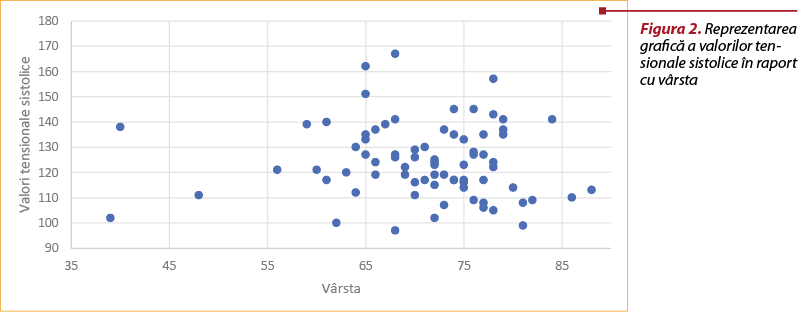
S-a analizat corelaţia valorilor tensionale medii sistolice cu vârsta, aplicând testul pentru date neparametrice Spearman (p=0,3017, r=-0,12, IC=-0,342; 0,115).
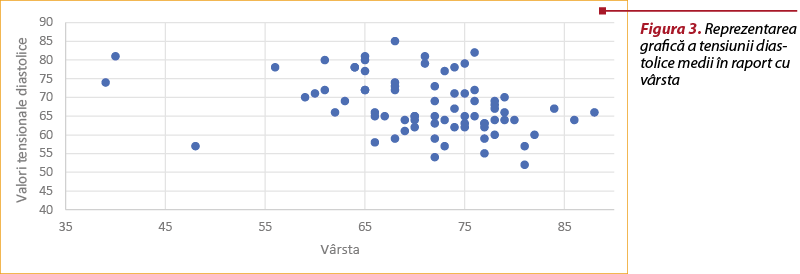
Ambele seturi de date fiind neparametrice, s-a aplicat testul Spearman pentru analiza corelaţiei (p=0,0003, r=-0,406, IC=-0,583; -0,192), care a decelat o corelaţie moderată negativă semnificativă din punct de vedere statistic între valoarea diastolică medie şi vârsta pacientului.
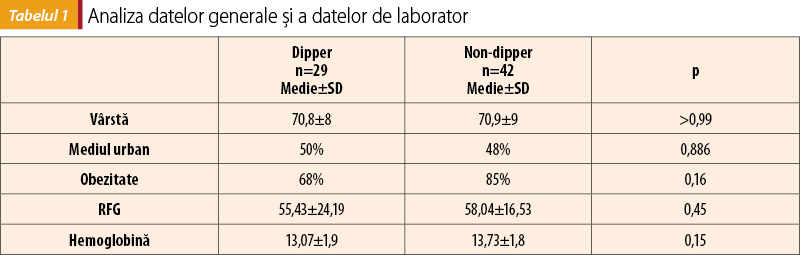
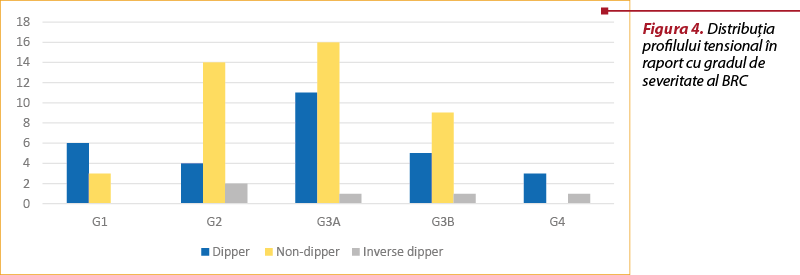
În acest lot, 55,3% dintre pacienţi au prezentat un profil non-dipper la monitorizarea ambulatorie a tensiunii arteriale, în timp ce 38,2% au avut o scădere a tensiunii arteriale semnificativă pe durata nopţii (profil dipper). Într-un procentaj de 6,5, s-a observat o creştere a valorilor medii nocturne ale tensiunii arteriale cu peste 10% comparativ cu media valorilor diurne, fără a exista o asociere cu un anumit sex.
S-a efectuat analiza datelor demografice pentru compararea pacienţilor cu profil dipper şi a celor cu profil non-dipper, rezultatele fiind prezentate în tabelul 1. Nu s-a evidenţiat o diferenţă semnificativă din punct de vedere statistic între cele două grupuri atât la nivelul datelor generale, cât şi al valorilor ratei de filtrare glomerulară şi ale hemoglobinei.
Există o asociere pozitivă, semnificativă din punct de vedere statistic, între profilul tensional non-dipper şi prezenţa cardiopatiei ischemice (p=0,0033, OR 4,090, IC 1,565-10,69). Nu s-a decelat o asociere semnificativă statistic între cardiopatia hipertensivă şi profilul tensional dipper. După aplicarea testului Fisher, s-a obţinut un p statistic de 0,0891, OR=0,348, IC 0,118-1,025. Regresia logistică aplicată pentru predicţia relaţiei dintre prezenţa profilului dipper şi non-dipper şi stadiile de severitate ale bolii renale cronice a decelat un p=0,721, OR=0,9, IC=-0,55; 0,375.
Discuţie
În acest studiu realizat pe un eşantion de pacienţi cu boală renală cronică s-a urmărit analiza profilului tensional în urma monitorizării ambulatorie a tensiunii arteriale pentru 24 de ore. Există studii care evidenţiază efectul profilului tensional, în special la pacienţii cu absenţa scăderii fiziologice nocturne tensionale, asupra progresiei degradării funcţiei renale, evaluată cel mai frecvent prin rata de filtrare glomerulară(8). De asemenea, s-a subliniat efectul negativ al profilului non-dipper, cu o afectare de organ-ţintă semnificativ mai prezentă în comparaţie cu profilul dipper(9).
Lucrarea a cuprins un lot de 76 de pacienţi cu boală renală cronică, cu frecvenţă mai ridicată a sexului masculin (59,3%) comparativ cu sexul feminin (40,7%), fără a reprezenta o diferenţă semnificativă. Hill et al. au efectuat o metaanaliză a prevalenţei bolii renale cronice, decelând o prevalenţă mai ridicată a afecţiunii în cazul femeilor(10). În cadrul lotului, majoritatea pacienţilor au fost încadraţi în stadii intermediare de severitate, fiind redusă diagnosticarea în stadiile incipiente, având în vedere simptomatologia nespecifică şi absenţa unui control periodic efectuat de către pacienţi.
O analiză a afecţiunilor cel mai frecvent asociate bolii renale cronice situează hipertensiunea arterială ca prim diagnostic, fiind prezentă la peste 90% dintre pacienţi. Având în vedere relaţia complexă fiziopatologică între cele două patologii, hipertensiunea arterială este frecvent factorul etiologic al afectării progresive a funcţiei renale, datele fiind în concordanţă cu literatura(11).
Dincolo de acest aspect, s-a observat asocierea frecventă a bolii renale cronice cu prezenţa cardiopatiei ischemice şi hipertensive şi, într-un procentaj uşor mai scăzut, a regurgitării aortice şi diabetului zaharat de tip 2. Este cunoscut faptul că diabetul zaharat este un alt factor de risc important pentru dezvoltarea nefropatiei diabetice, cu agravarea funcţiei renale progresive, fără a exista o prevalenţă mai ridicată în cadrul unui anumit sex. Valorile diastolice medii obţinute la monitorizarea tensiunii arteriale sunt corelate negativ cu vârsta pacienţilor în cadrul acestui lot, însă în literatură nu există suficiente date pe marginea acestui subiect.
A fost demonstrat că o scădere prea mare a valorii tensionale diastolice este asociată cu un risc crescut de agravare a patologiei renale, dar s-a evidenţiat, de asemenea, şi riscul crescut de mortalitate(12). Absenţa scăderii nocturne a tensiunii arteriale a fost prezentă la peste 50% dintre pacienţi, fără a se decela diferenţe semnificative din punctul de vedere al sexului sau al mediului de provenienţă.
Privind valorile tensionale conform ritmului circadian, valorile nocturne atât sistolice, cât şi diastolice au fost semnificativ mai înalte la profilul non-dipper în raport cu valorile pacienţilor având profil dipper. Valorile diurne şi medii au fost similare între cele două grupuri. Un studiu efectuat la 59 de pacienţi în regim de hemodializă arată o diferenţă tensională semnificativă, fiind mai ridicată în cazul pacienţilor non-dipper(13).
Deşi nu s-a stabilit o relaţie de predictibilitate între stadiul de gravitate al bolii renale cronice, pentru stadiile 2-3B se poate observa o prevalenţă mai crescută a profilului non-dipper.
Cardiopatia ischemică a fost asociată cu prezenţa profilului non-dipper, putând fi considerată un factor de risc al dispariţiei scăderii nocturne tensionale. Literatura nu oferă suficiente date în acest sens, însă tulburările determinate de statusul ischemic cronic şi factorii de risc determinanţi ai ischemiei pot fi implicaţi în aceste modificări. Un studiu realizat la 1.345 de pacienţi cu cardiopatie coronariană a demonstrat că prezenţa profilului non-dipper a fost asociată cu lipsa tratamentului medicamentos antihipertensiv pe parcursul serii(14).
Considerând faptul că boala renală cronică reprezintă o afecţiune cu puternic impact asupra calităţii vieţii şi având o încărcătură economică semnificativă, în special în stadii avansate de severitate, este necesară o evaluare cât mai complexă a factorilor prognostici şi de influenţă asupra progresiei, în vederea introducerii şi optimizării terapiei cât mai precoce(15). Hipertensiunea arterială ca principal factor de risc, dar şi o posibilă complicaţie a bolii renale cronice devin o ţintă pentru cercetare în acest sens.
Concluzii
Profilul tensional determinat prin monitorizarea ambulatorie a tensiunii arteriale poate reprezenta un factor predictiv de morbiditate şi mortalitate, fiind un posibil element de risc, în special la persoanele cu boală renală cronică. Aceşti pacienţi prezintă un risc crescut cardiovascular prin multiple mecanisme, astfel că depistarea unor posibili factori de influenţă trebuie să devină un obiectiv de studiu şi tratament.
În urma studiului realizat, s-a evidenţiat faptul că aproximativ 55% dintre pacienţii cu boală renală cronică au prezentat profil tensional non-dipper. Tensiunea diastolică medie se corelează negativ cu înaintarea în vârstă, valorile tensionale nocturne fiind mai ridicate la pacienţii cu profil non-dipper în comparaţie cu cei având profil dipper, în timp ce valorile diurne şi medii au fost similare.
Pentru stadiile 2-3B, prevalenţa profilului tensional non-dipper a fost mai ridicată decât cel dipper, însă gradul bolii renale cronice nu se corelează cu prezenţa unui profil tensional. Cardiopatia ischemică este factor de risc pentru prezenţa profilului non-dipper. În vederea creşterii relevanţei rezultatelor, se recomandă efectuarea unui studiu prospectiv şi înrolarea unui număr mai mare de pacienţi.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Kidney disease: Improving Global Outcomes (KDIGO) 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Intern Suppl. 2013; 1-20.
- Glassock RJ, Warnock DG, Delanye P. The global burden of chronic kidney disease: estimates variability and pitfalls. Nat Rev Nephrology. 2017;13:104-14. https://doi.org/10.1038/nrneph.2016.163.
- Lv JC, Zhang LX. Prevalence and disease burden of chronic kidney disease. Adv Exp Med Biol. 2019;1165:3-15.
- Muntner P, Anderson A, Charleston J, et al. Hypertension awarness, treatment and control in adults with CKD: Results from the Chronic Renal Insufficiency Cohort (CRIC) Study. American Journal of Kidney Disease. 2010;55(3):441-451.
- A global brief on hypertension – World Helath Day 2013. World Health Organization, 2013.
- Crislip GR, Masten SH, Gumz ML. Recent advances in understanding the circadian clock in renal physiology. Current Opinion in Physiology. 2018;05:38-44.
- Kado H, Kusaba T, Matoba S, et al. Normotensive non-dipping blood pressure profile does not predict the risk of chronic kidney disease progression. Hypertension Research. 2019;42:354-361.
- McMullan CJ, Hickson DA, Taylor HA. Prospective analysis of the association of ambulatory blood pressure characteristics with incident chronic kidney disease. Journal of Hypertension. 2015;33:1939-1946.
- Wang C, Zhang J, Deng W, et al. Nighttime Systolic Blood pressure load is correlated with Target Organ Damage independent of ambulatory blood pressure level in patients with non-diabetic chronic kidney disease. PloS One. 2015 Jul 17;10(7):e0131546.
- Hill NR, Fatoba ST, Oke JL et al. Global prevalence od chronic kidney disease – A systematic review and meta-analysis. PloS One. 2016, doi:10.5061/dryad.3s7rd.
- Agarwal R, Andersen MJ. Blood pressure recordings within and outside the clinic and cardiovascular events in chronic kidney disease. American Journal of Nephrology. 2016;26:503-510.
- Kovesdy CP, Bleyer AJ, Molnar MZ, et al. Blood pressure and mortality in U.S. veterans with chronic kidney disease: a cohort study. Ann Intern Med. 2013;20;159(4):233-42.
- Rahman M, Griffin V, Heyka R et al. Diurnal variation of blood pressure; reproductibility and association with left ventricular hypertrophy in hemodialysis patients. Blood Presure Monitoring. 2005;10:25-32.
- Sobieczewski W, Wirtwein M, Gruchala M, et al. Mortality in hypertensive patients with coronary heart disease depends on chronopharmacotherapy and dipping status. Pharmacol Rep. 2014;66(3):448-5.
- Am HR, Park S, Yoo TH, et al. Non-dipper status and left ventricular hypertrophy as predictors of incident chronic kidney disease. J Korean Med Sci. 2011;26(9):1185-90.
- Muntner P, Anderson A, Charleston J, et al. Hypertension awarness, treatment and control in adults with CKD: Results from the Chronic Renal Insufficiency Cohort (CRIC) Study. American Journal of Kidney Disease. 2010;55(3):441-451.
- A global brief on hypertension – World Helath Day 2013, World Health Organization, 2013.
Articole din ediţiile anterioare
Monitorizarea ambulatorie 24 de ore a tensiunii arteriale în managementul HTA. Identificarea subtipurilor de HTA
În managementul hipertensiunii arteriale (HTA), metodele de diagnostic, implicit metodele de măsurare a tensiunii arteriale (TA), au efect direct a...
Particularităţi în alegerea tratamentului farmacologic al pacientului hipertensiv
Controlul insuficient al hipertensiunii arteriale, în ciuda ofertei generoase de preparate farmacologice și a disponibilității unor ghiduri de mana...
Osteodistrofia renală – update
Osteodistrofia renală se dezvoltă ca o consecinţă a dezechilibrării metabolismului fosfo-calcic la pacienţii cu boală renală cronică avansată. A...
Hipertensiunea arterială iatrogenă
Numeroşi agenţi terapeutici sau substanţe chimice pot determina o creştere tranzitorie sau persistentă a tensiunii arteriale (TA) sau pot in...