Human papillomavirus (HPV) is a DNA virus that belongs to the Papaviridae family and there have been described more than 200 types classified into 5 categories. HPV produces proliferative lesions on the skin and mucous membranes, and the natural evolution of these lesions depends on the type of HPV infections, the way the virus is transmited, the location of the infection, as well as the immune status of the host. In this paper, we described the most common cutaneous manifestations of HPV infection: cutaneous warts and external genital warts.
Manifestările cutanate ale infecţiei cu virusul papiloma uman
Cutaneous manifestations of human papillomavirus infection
First published: 23 septembrie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.130.4.2019.2518
Abstract
Rezumat
Virusul papiloma uman (HPV) este un virus ADN care face parte din familia Papaviridae şi pentru care s-au descris mai mult de 200 de tipuri, clasificate în 5 genuri. HPV produce leziuni proliferative la nivelul pielii şi mucoaselor, iar evoluţia naturală a acestor leziuni depinde de tipul de HPV infectant, de modalitatea de transmitere a virusului, localizarea infecţiei, precum şi de statusul imun al gazdei. În această lucrare, ne-am propus să descriem cele mai frecvente manifestări clinice cutanate ale infecţiei cu HPV: verucile cutanate şi vegetaţiile genitale externe.
Introducere
Infecţia cu virusul papiloma uman (HPV) este cea mai frecventă boală cu transmitere sexuală. Astfel, la nivel mondial, riscul de a fi infectat cel puţin o dată în viaţă cu HPV, pentru ambele sexe, este de aproximativ 50%(1). Papilomavirusurile umane prezintă tropism pentru celulele epiteliale, provocând infecţii ale pielii şi mucoaselor (organe genitale, cavitate orală, laringe, esofag), iar replicarea lor are loc la nivelul nucleului celulelor epiteliale scuamoase. S-au identificat peste 200 de tipuri de HPV, care au fost încadrate în cinci genuri, alfa, beta, gama, miu şi niu, primele trei genuri (, , ) cuprinzând majoritatea tulpinilor de HPV(2). Genurile beta, gama, miu şi niu conţin HPV-uri ce pot infecta celulele scuamoase epiteliale cutanate, în timp ce genul alfa include toate tipurile de HPV cu tropism pentru mucoase, alături de tipurile HPV 2, 3 şi 10, care colonizează pielea umană(3). De asemenea, studiile epidemiologice şi de biologie moleculară au arătat existenţa unor tipuri de HPV cu risc ridicat, tipuri care au fost confirmate drept cancerigene umane (figura 1)(2,4).
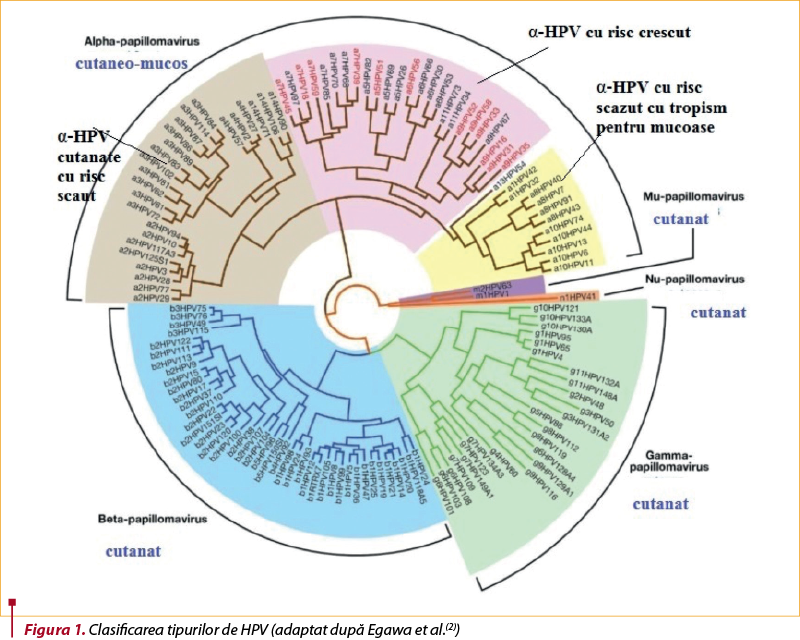
La nivel cutanat, HPV determină o varietate de leziuni, în funcţie de localizarea infecţiei, tipul de HPV şi susceptibilitatea pacientului la infecţie(2,5,6). O asociere simplificată a tipurilor de HPV cu leziunile asociate este prezentată în tabelul 1.
De-a lungul timpului, terminologia leziunilor cutanate asociate cu HPV localizate la nivel cutanat a suferit modificări, ca urmare a studiului biologiei HPV, precum şi a efectelor infecţiei cu HPV asupra organismului uman din punct de vedere morfologic şi clinic(5). Clasic, leziunile asociate cu HPV ale tegumentului din zonele genitală şi perianală includ condyloma acuminatum, eritroplazia Queyrat, boala Bowen şi papuloza bowenoidă. În afara regiunii anogenitale, au fost descrise leziuni benigne induse de HPV, care includ verruca vulgaris, verruca plantaris şi verruca plana. Epidermodisplazia veruciformă reflectă o predispoziţie genetică la anumite tipuri de HPV, care în mod normal nu afectează populaţia generală. Poate antrena, în 30% până la 60% din cazuri, apariţia unor carcinoame epidermoide(4,5).
I. Verucile cutanate
HPV se transmite prin contact direct sau indirect cu o suprafaţă contaminată, deoarece virusul poate rezista la desicare, îngheţ şi stocare prelungită în afara celulelor gazdă(7). După primoinfecţie, frecvent, poate apărea autoinocularea prin zgârieturi, bărbierit sau alte traumatisme ale pielii(8). Perioada de incubaţie pentru HPV variază între 1 şi 6 luni; cu toate acestea, sunt suspectate perioade de latenţă de până la 3 ani sau mai mult(7).
I.1. Verruca vulgaris (veruca comună, nevul cutanat) poate fi întâlnită la toate vârstele, dar este mai frecventă la copii şi adolescenţi(5). Verucile comune apar sub forma unor noduli exofitici, multipli, neregulaţi, rugoşi, care se prezintă sub o varietate de modele clinice. Pot fi simple sau multiple şi se localizează cu predilecţie pe zonele expuse microtraumatismelor, în special la nivelul degetelor, dar şi pe alte suprafeţe ale pielii supuse fricţiunii şi abraziunii (mâini, coate, genunchi) (figura 2)(4,5). Unele veruci pot sângera la atingere din cauza lezării anselor capilare dilatate din vârful papilelor dermice(9).
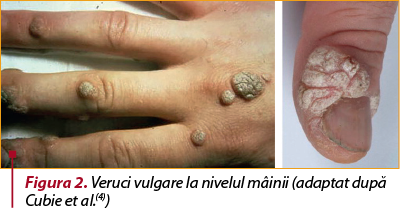
Verucile comune sunt cel mai frecvent cauzate de HPV 2, în timp ce leziunile mai mici, endofitice, punctate, observate de obicei pe palmele mâinilor, sunt asociate cu HPV 4(4). La nivelul zonelor supuse fricţiunii (mâna) predomină aspectul ferm şi nodular, iar la nivelul zonelor umede sau ascunse, nevii tind să devină moi şi polipoizi(8).
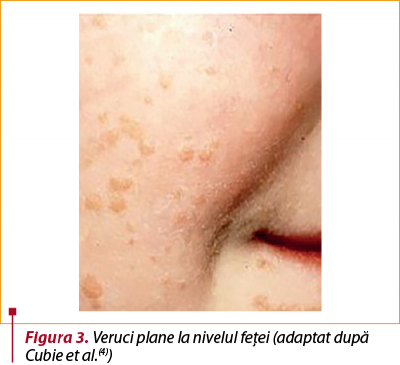
I.2. Verucile plane (HPV 3, 10 sau 28) sunt leziuni cutanate de dimensiuni mai mici (diametrul de 2-4 mm) şi mai puţin dure comparativ cu verucile vulgare (figura 3)(4,8). Leziunile induse de HPV 3 prezintă hiperkeratoză redusă, în timp ce leziunile cauzate de HPV 10 şi 28 sunt mai hiperkeratozice şi se pot asemăna cu verucile vulgare timpurii(4).
I.3. Verucile plantare apar pe suprafaţa plantară a piciorului (figura 4)(4,8). Din cauza forţelor mecanice exercitate pe picior, verucile plantare tind să se dezvolte în interior, în loc să se ridice deasupra suprafeţei plantare. Sunt ferme, pot fi foarte dureroase şi adesea sunt multiple. Pacienţii pot percepe o senzaţie asemănătoare cu mersul cu o pietricică în pantof(8). Veruca mozaic, varietate de verucă plantară, se prezintă sub forma unor plăci rezultate din confluarea verucilor multiple induse de HPV 2 şi HPV 4. Veruca mozaic este mai puţin dureroasă, este mai persistentă, iar răspunsul la tratament este diminuat (figura 4)(4). Verucile plantare apar rar înainte de vârsta de 5 ani şi au o distribuţie de vârf între 10 şi 14 ani. Apar cel mai frecvent prin activităţi desfăşurate fără purtarea de încălţăminte, în special la fetele care practică dansul desculţ şi gimnastica(4).
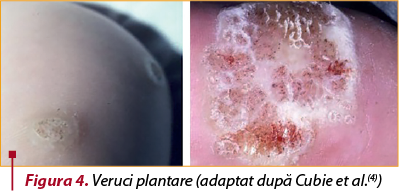
În acelaşi timp, activităţile precum înotul, care favorizează macerarea pielii, oferă un risc suplimentar de transmitere. Keratinocitele infectate pot rămâne pe suprafeţe abrazive, cum ar fi trambulina sau pereţii piscinei, existând astfel posibilitatea ca virusul să fie transmis şi altor înotători(4).
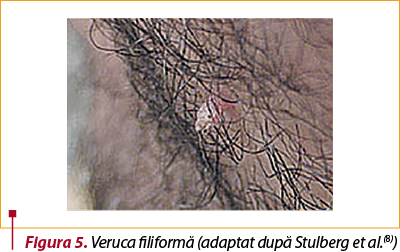
I.4. Verucile filiforme au aspect particular comparativ cu al celorlalte tipuri de veruci(4). Apar sub forma unor formaţiuni pediculate (dezvoltare de tip fronde-like) şi cresc adesea rapid. Sunt comune la nivelul feţei (figura 5)(4,8).
I.5. Epidermodisplazia veruciformă (EV), descrisă pentru prima dată în urmă cu aproape un secol de către Lewandowsky şi Lutz, este o boală genetică multifactorială, cauzată de un deficit genetic asociat unui portaj crescut al anumitor tipuri de HPV (tabelul 1)(4).
Pentru EV s-au descris două forme clinice (figura 6):
a) Forma cu veruci plane benigne diseminate, asociate cu HPV 3 şi 10, care se dezvoltă în copilăria timpurie şi persistă de-a lungul vieţii. Acestea apar în principal pe trunchi, gât şi extremităţi, sub formă de papule plane, hipo- sau hiperpigmentate, cu aspect clinic asemănător cu pitiriazisul versicolor.
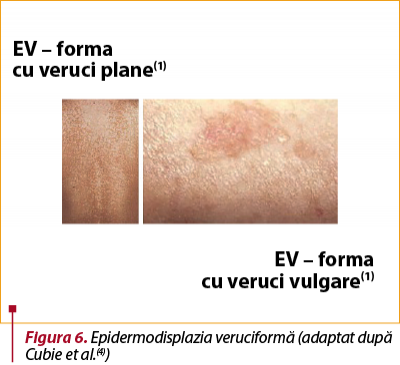
b) Forma cu veruci vulgare care apar pe zonele expuse la lumină şi cu potenţial mare de transformare malignă(4). Aceste leziuni sunt asociate cu HPV 5 şi 8, adesea cu detectarea a mai mult de un tip de HPV. Majoritatea pacienţilor cu EV vor dezvolta carcinom spinocelular (SCC) înainte de vârsta de 40 de ani pe zonele expuse la radiaţii UV.
I.6. Diagnosticul verucilor cutanate
La nivelul mâinii şi piciorului, diagnosticul verucilor vulgare nu este de obicei complicat. Nevii cutanaţi trebuie să fie distinşi fie din punct de vedere clinic, fie histologic de alte leziuni keratozice ale mâinilor sau picioarelor, cum ar fi keratozele actinice, nodulii digitali dorsali Garrot sau, mai rar, carcinomul cu celule scuamoase sau keratodermia focală palmo-plantară.
Verucile plantare trebuie distinse de cornurile şi calusurile plantare, precum şi de alte calozităţi plantare (heloma, tyloma etc.). În acest caz, inspecţia atentă, urmată de raclare, permite ca aceste leziuni cutanate să fie diferenţiate(9). De asemenea, la nivelul membrelor, este necesar ca verucile vulgare să nu se confunde cu alte afecţiuni care pot prezenta leziuni hiperkeratozice, cum ar fi lichenul plan sau angiokeratomul, în timp ce pentru verucile plane trebuie luate în considerare lichenul plan şi keratozele actinice sau seboreice(5,9).
I.7. Complicaţiile verucilor cutanate
Afectarea sistemului imunitar, în special a imunităţii mediate celular, determină diminuarea clearance-ului natural al leziunilor cutanate induse de HPV. Atunci când funcţia imunitară este grav afectată – de exemplu, după transplant de organ sau medular sau în cazul unui deficit imunitar sever –, verucile cutanate pot fi de dimensiuni mari, extinse şi rezistente la tratament. Nevii cutanaţi pot fi o caracteristică prezentă în stări imunodepresive, cum ar fi limfomul, limfocitopenia CD4 idiopatică sau infecţia cu HIV, astfel încât în formele severe sau prelungite ale acestor leziuni cutanate ar trebui să se ia în considerare existenţa unui deficit imunitar subiacent(4,9). Infecţia cu papilomavirus este, de asemenea, asociată cu stări precanceroase şi carcinoame cu celule scuamoase ale pielii. Astfel, în EV, leziunile keratozice progresează frecvent la cancerul de celule scuamoase încă din viaţa adultă timpurie(4,9).
I.8. Managementul verucilor cutanate induse de HPV
Pentru verucile cutanate, impactul acestor leziuni asupra sănătăţii este influenţat de localizarea şi dimensiunea leziunilor, fiind în general minor(9). Mai mult, pentru majoritatea copiilor, infecţiile cu HPV cutanate sunt pur şi simplu un inconvenient cu rezoluţie spontană, care apare în doi ani de la apariţia leziunilor la aproape 80% dintre cei infectaţi(4). Ca urmare, dacă individul afectat este imunocompetent, atunci o abordare expectativă a managementului este în totalitate acceptabilă(9). Unele dintre veruci pot fi incomode, altele pot afecta o funcţie a organismului sau pot fi deranjante din punct de vedere estetic. În aceste condiţii, se iau în considerare o serie de tratamente ce urmăresc înlăturarea verucilor cutanate. Referitor la tratamentul intervenţional al verucilor vulgare, există numeroase metode terapeutice, dar, indiferent dacă sunt utilizate individual sau în combinaţie, acestea au adesea puţine dovezi medicale pentru utilizarea lor(8,9).
Cea mai frecventă abordare terapeutică este deteriorarea sau/şi distrugerea epiteliului infectat.
Tratamentele utilizate cel mai frecvent implică distrugerea ţesutului afectat prin congelare, ardere, chiuretaj (de obicei cu electrodesicare) sau aplicarea acizilor topici (acid salicilic)(9,10). Chimioterapia locală cu 5-fluorouracil sau bleomicină este folosită în forme severe sau în cazuri refractare la tratament(9,10). Ablaţia verucilor cutanate poate determina apoptoză celulară locală, urmată de prezentarea antigenului şi activarea răspunsului imun local, esenţial în apărarea contra HPV(5,9). Distrugerea particulelor de HPV este realizată de un număr limitat de substanţe virucide (formaldehida, glutaraldehida) care acţionează preponderent doar la suprafaţa epiteliului(11). Astfel, virucidele pot să nu distrugă virusul din straturile epidermice inferioare, iar infecţia cu HPV să persiste în aceste celule(9). În continuare, stimularea directă a sistemului imunitar din zona afectată ar putea maximiza şansa de răspuns imunologic în keratinocitele infectate. Nu se ştie cât de mult contribuie răspunsul imun la eliminarea verucilor după tratamente distructive sau imunoterapie, dar rezultatele slabe sau absente ale acestor tratamente la pacienţii imunosupresaţi ar sugera că acesta este esenţial(9).
II. Infecţii cutanate anogenitale cu HPV
Genotiparea HPV sugerează prezenţa acestui virus la 50-80% dintre persoanele active sexual. Vegetaţiile externe anogenitale (EGV) sunt unele dintre cele mai frecvente infecţii cu transmitere sexuală, cu o creştere semnificativă a incidenţei raportate în ultimii ani şi cu o rată de transmitere estimată între parteneri de până la 60%(2,4,6). Incidenţa şi prevalenţa EGV sunt influenţate de factori biologici locali şi generali, precum şi de comportamentul sexual, atingând maximul în adolescenţa târzie/începutul celei de-a doua decade de viaţă. Prevalenţa scade până în jurul vârstei de 50-55 de ani, când se descrie un vârf secundar în multe ţări, asociat fie cu reactivarea virusului latent, fie cu o nouă infecţie, din cauza noilor parteneri sexuali(4).
Transmiterea HPV necesită un contact strâns, dar nu obligatoriu penetrant sexual. Transmiterea virusului se poate realiza şi indirect, deoarece ADN-ul HPV a fost izolat de pe prosoapele şi lenjeria de corp a indivizilor infectaţi(4,11). De asemenea, HPV poate fi răspândit prin utilizarea instrumentelor sterilizate inadecvat, precum şi în cazul terapiilor cu laser, atunci când se utilizează instalaţii de extracţie inadecvate(11). Utilizarea prezervativului poate proteja împotriva infectării cu HPV(4,12). Transmiterea verticală a HPV de la mamă la sugar, fie in utero, fie în timpul naşterii, este un mod important de răspândire a virusului şi este asociată cu un risc de 1:400 de dezvoltare a papilomatozei laringiene sau a verucilor anogenitale la copil, leziuni ce pot deveni manifeste clinic luni sau ani mai târziu. Cel mai probabil, copiii care prezintă veruci cutanate la naştere sau în primii doi ani de viaţă au dobândit infecţia prin transmitere verticală mamă-făt (4,11). Infectarea perinatală la copii este posibilă, deoarece s-a dovedit prezenţa la aceştia a unor tipuri de HPV diferite de cele găsite la părinţi(4). HPV care produce leziunile genitale la copii poate proveni din multe surse, contractarea virusului realizându-se inclusiv prin inocularea directă a HPV 2, 27 sau 57 din verucile vulgare de la nivelul mâinilor, precum şi prin transmiterea de la nivelul mucoasei bucale în zona genitală prin intermediul degetelor(11,12).
În general, vegetaţiile veneriene se dezvoltă în câteva săptămâni sau luni de la contactul infectant cu HPV, dar, într-un număr semnificativ de cazuri, virusul poate fi în stare latentă luni sau ani înainte de apariţia verucilor genitale(11).
EGV sunt localizate cu precădere în regiunile aflate în contact strâns în timpul actului sexual (figura 7). Astfel, la bărbaţii necircumcişi, EGV se dezvoltă la nivelul glandului, şanţului balano-prepuţial şi al feţei interne a prepuţului, în timp ce infecţia la bărbaţii circumcişi este mai puţin obişnuită şi, în general, este limitată la axul penisului(4). La femei, labiile, clitorisul, vulva, vaginul şi ecto-cervixul pot fi infectate, cu apariţia de veruci vulvare şi vaginale, care sunt, de obicei, clar vizibile(4,5,11). La ambele sexe, HPV poate fi detectat în zona pubisului, perineului, uretrei şi perianal. Vegetaţiile intraanale sunt cel mai frecvent, dar nu întotdeauna, o consecinţă a actului sexual anal receptiv (figura 7)(4,12).
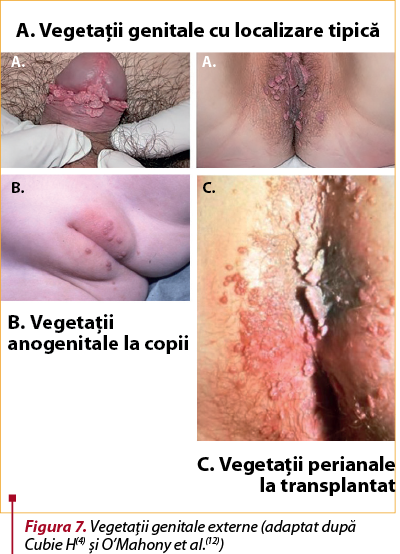
La femei, labiile, clitorisul, vulva, vaginul şi ectocervixul pot fi infectate, cu apariţia de veruci vulvare şi vaginale, de obicei clar vizibile(4,5,11). La ambele sexe, HPV poate fi detectat în zona pubisului, perineului, uretrei şi perianal. Vegetaţiile intraanale sunt cel mai frecvent, dar nu întotdeauna o consecinţă a actului sexual anal receptiv (figura 7)(4,12).
Vegetaţiile veneriene pot apărea ca leziuni discrete, sub forma unor papule mici sau de dimensiuni mari, asemănătoare conopidei, în zonele umede (vegetaţii conopidiforme), în timp ce pe suprafeţele uscate (labii) se prezintă ca leziuni keratozice asemănătoare cu verucile cutanate(4). Culoarea variază de la alb, roz şi roşu la maro, cu aspect pigmentat(13). Multe EVG sunt atât de mici, încât au nevoie de o lupă pentru a fi observate. Leziunile subclinice pot creşte în dimensiuni şi număr în timpul sarcinii (cu creşterea eliminării de HPV din tractul genital), urmată de regresia spontană a vegetaţiilor după naştere. EGV vaginale pot creşte ocazional atât de mult, încât să obstrueze canalul de naştere(4).
Terminologia nouă recomandă clasificarea leziunilor induse de HPV la nivel anogenital în leziuni intraepiteliale scuamoase de grad scăzut (risc scăzut de evoluţie spre carcinom scuamos – LSIL) şi leziuni intraepiteliale scuamoase de grad înalt (cu risc semnificativ de progresie spre carcinom invaziv – HSIL)(5). Pentru localizarea anogenitală, LSIL reprezintă manifestarea clinică şi morfologică a infecţiei proliferative cu HPV. LSIL se poate prezenta sub trei forme(5): a) condilom plat – maculă hiperkeratozică (displazie uşoară); b) condyloma acuminatum (verucă anogenitală) – LSIL cu suprafaţa ondulantă, polipoidă, papilară sau verucoasă; c) condilom gigant – condyloma acuminatum de dimensiuni mari (5-10 cm), localizat de obicei la nivelul glandului şi prepuţului la bărbat, dar şi în regiunea perianală la femei. Histologic, condyloma acuminatum prezintă îngroşare epitelială secundară acantozei şi papilomatozei severe, dar fără hiperkeratoză caracteristică verucilor cutanate(4). HSIL includ o serie de leziuni induse de HPV la nivel anogenital, cum ar eritroplazia Queyrat, boala Bowen şi papuloza bowenoidă, cu risc crescut de malignizare.
Simptomele EGV includ prurit, fisuri şi sângerări locale, contact sexual dureros. EGV provoacă stres psihosocial semnificativ şi influenţează negativ calitatea vieţii pacientului prin crearea de sentimente de vinovăţie şi anxietate, pierderea stimei de sine, jenă şi temporizarea prezentării la medic(4).
Diagnosticul vegetaţiilor veneriene
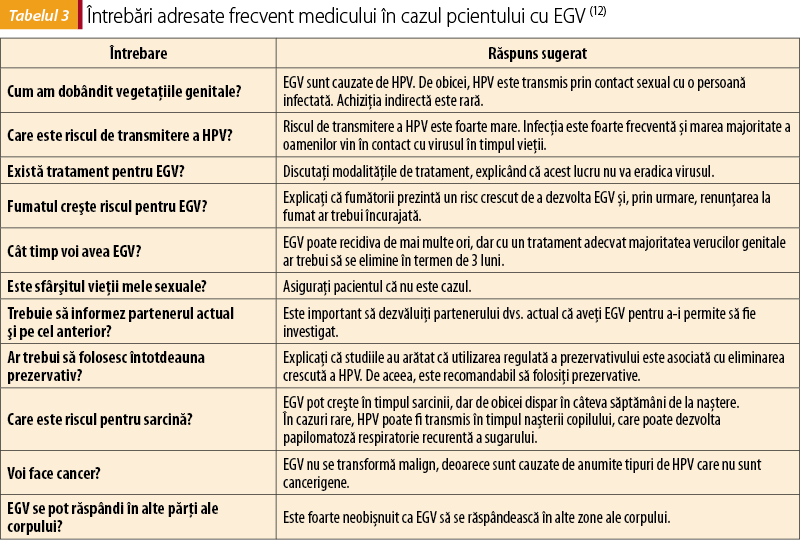
O listă de întrebări (check-list) pentru consultarea iniţială a pacientului cu EGV este prezentată în tabelul 2(12).

O serie de întrebări adresate frecvent medicilor sunt prezentate în tabelul 3, împreună cu răspunsurile sugerate(11). Pacienţii trebuie asiguraţi că, dacă au dezvoltat EGV, un tratament adecvat poate înlătura leziunile în termen de 3 luni(4,12).
Managementul cazului de EGV se face după ghiduri elaborate de organizaţiile profesionale şi legislaţia medicală în vigoare. Conform legislaţiei în vigoare, pacienţii cu vegetaţii veneriene trebuie testaţi obligatoriu pentru prezenţa concomitentă a altor infecţii cu transmitere sexuală (sifilis, HIV etc.)(13). De asemenea, bolnavii cu ECV trebuie să cunoască faptul că pot transmite HPV şi, prin urmare, este important ca aceştia să-şi informeze partenerii sexuali recenţi despre existenţa vegetaţiilor veneriene, parteneri care ar trebui sfătuiţi să solicite un consult medical(4,11-13).
Un model de algoritm util practicienilor din domeniul medical este prezentat în figura 8.

Tratamentul EGV poate fi administrat în spital, în cabinetul medical sau la domiciliu. Tratamentul topic la domiciliu şi/sau îndepărtarea prin ablaţie în cadrul clinicii sunt adesea eficiente, dar numai intervenţiile chirurgicale au rate de succes care se apropie de 100%(12).
Metode de prevenţie a leziunilor cutanate induse de HPV
Medicii trebuie să informeze pacienţii referitor la factorii de risc ai infecţiei cu HPV.
HPV 16 şi 18 sunt cele mai oncogene tulpini de HPV, care provoacă aproximativ 70% din cancerele cervicale atribuite infecţiei cu HPV, iar HPV 6 şi 11 provoacă 85% din toate vegetaţiile externe anogenitale(14-16).
Pe lângă factorii care ţin de comportamentul sexual, pacienţii trebuie să ştie că fumătorii au un risc crescut cu 27% de a dezvolta EGV în comparaţie cu nefumătorii. Mai mult, ei ar trebui să explice că prevalenţa HPV la pacienţii care fumează este de 48,2%, comparativ cu 37,5% pentru nefumători(11).
Dat fiind potenţialul mare de infectare, toţi părinţii ar trebui sfătuiţi să-şi vaccineze copiii în adolescenţă, înainte de debutul vieţii sexuale(14). Din 2006, trei vaccinuri împotriva infecţiilor şi bolilor cauzate de HPV au devenit disponibile în Europa – în 2006, un vaccin tetravalent HPV cu tipurile 6/11/16/18; în 2007, un vaccin bivalent HPV cu tipurile 16/18, iar în 2015, un vaccin HPV nonavalent ce conţine tipurile 6/11/16/18/31/33/45/52/58(14). Vaccinul bivalent a avut un efect moderat (reducere de 20%) asupra reducerii verucilor genitale în Marea Britanie(15), în timp vaccinul tetravalent este extrem de eficient în prevenirea condiloamelor genitale la femei şi bărbaţi(17). De asemenea, prevenirea EGV îmbunătăţeşte eficienţa costurilor programului de vaccinare anti-HPV(18). Se preconizează că vaccinul anti-HPV nonavalent va oferi cel puţin acelaşi nivel de protecţie împotriva verucilor genitale ca vaccinul tetravalent, deoarece infecţiile cu tipurile HPV cu risc ridicat de malignitate sunt frecvente la bolnavii cu EGV(14).
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Briant P, De Flammineis E, Mercuri S. Review of HPV-related diseases and cancers. New Microbiol. 2017; 40(2), 80-5.
- Egawa N, Egawa K, Griffin H, Doorbar J. Human Papillomaviruses. Epithelial Tropisms, and the Development of Neoplasia. Viruses. 2015; 7(7), 3863-90.
- Gheit T. Mucosal and Cutaneous Human Papillomavirus Infections and Cancer Biology. Front Oncol. 2016; 9, 355.
- Cubie H. Diseases associated with human papillomavirus infection. Virology. 2013; 4451(1-2), 21-34.
- Bacaj P, Burch D. Human Papillomavirus Infection of the Skin. Arch Pathol Lab Med. 2018; 142(6), 700-5.
- Accardi R, Gheit T. Cutaneous HPV and skin cancer. La Presse Medicale. 2014; 43(12), e435-e443.
- Shenefelt P. Nongenital Warts. Available at: emedicine.medscape.com, 2018.
- Stulberg D, Hutchinson A. Molluscum contagiosum and warts. Am Fam Physician. 2003; 67(6), 1233-40.
- Sterling J, Gibbs S, Haque Hussain S, Mohd Mustapa M, Handfield J. British Association of Dermatologists’ guidelines for the management of cutaneous warts 2014. British Journal of Dermatology. 2014; 171(4), 696-712.
- Mitran C, Mitran M, Tampa N, Nicolae I, Sârbu M, Georgescu G. Terapii clasice şi moderne ale verucilor cutanate şi anogenitale. Infecţio.ro. 2017; Anul XIII, nr. 51(3), DOI: 10.26416/Inf.51.3.2017.1196.
- Lacey C, Woodhall S, Wikstrom A, Ross J. 2012 European guideline for the management of anogenital warts. J Eur Acad Dermatol Venereol. 2013 Mar; 27(3):e263-70.
- O’Mahony C, Gomberg M, Skerlev M, Alraddadi A, et al. Position statement for the diagnosis and management of anogenital warts. J Eur Acad Dermatol Venereol. 2019; 33(6), 1006-9.
- e-medic, Ministerul Sănătăţii, 2010. Available at: medic.ro/ghid-de-diagnostic-si-tratament-pentru-condiloame-acuminate-vegetatiiveneriene. (Accesat: 12 august 2019).
- Joura E, Pils S. Vaccines against human papillomavirus infections: protection against cancer, genital warts or both?. Clin Microbiol Infect. 2014; 22(Supl. 5), s125-7.
- Tommasino M. HPV and skin carcinogenesis. Papillomavirus Research. 2019; 7(Jun), 129-31.
- Brianti P, De Flammineis E, Mercuri S. Review of HPV-related diseases and cancers. New Microbiol. 2017; 40(2), 80-5.
- Szarewski A, Skinne S, Garland S, Romanowski B, et al. Efficacy of the HPV-16/18 AS04-adjuvanted vaccine against low-risk HPV types (PATRICIA randomized trial): an unexpected observation. J Infect Dis. 2013; 208(9), 1391-6.
- Bresse X, Goergen C, Prager B, Joura E. Universal vaccination with the quadrivalent HPV vaccine in Austria: impact on virus circulation, public health and cost-effectiveness analysis. Expert Rev Pharmacoecon Outcomes Res. 2014; 14(2), 269-81.
Articole din ediţiile anterioare
Evaluarea gradului de acceptare parentală a vaccinării anti-HPV într-un cabinet de medicină de familie
Relaţia dintre infecţia cu virusul papilomatozei umane (HPV) şi cancerul de col uterin a fost documentată de studii care au identificat HPV în 84,7...
Cancerul de col uterin poate fi prevenit!
În fiecare an, ultima săptămână a lunii ianuarie este Săptămâna Europeană de Prevenire a Cancerului de Col Uterin, inițiativă prin care Asociația E...
Prevenţia cancerului cervical prin vaccinare în 2019
În Europa, cancerul cervical este al doilea tip de cancer ca frecvenţă, după cancerul de sân, la femei cu vârsta cuprinsă între 15 şi 44 de ani. ...
Potenţialul evenimentelor de educaţie medicală în managementul programelor de profilaxie
Virusul papilomatozei umane (HPV) este un virus ADN dublu catenar, transmisibil prin contact cutanat cu zona infectată, reprezentând cea mai frecv...