Evaluarea gradului de acceptare parentală a vaccinării anti-HPV într-un cabinet de medicină de familie
The assessment of parental acceptance of HPV vaccine in a family medicine practice
Abstract
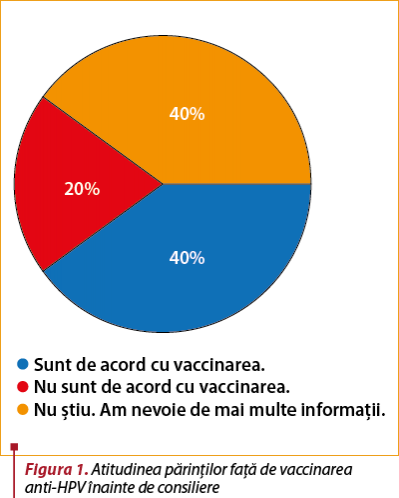
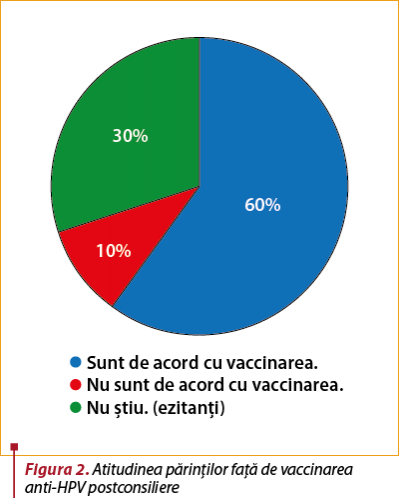
Introduction. The causal relation between human papillomavirus (HPV) infection and cervical cancer has been documented by studies that have identified HPV in 84.7% of the cases. HPV vaccination is the most effective method of primary prophylaxis if performed during adolescence and can significantly reduce the rate of development of cervical cancer. Objective. Assessing the degree of acceptance of HPV vaccination before and after pro-vaccination counseling, among parents whose daughters can benefit from free vaccination under the National Vaccination Program. Materials and method. This is a prospective study, carried out in a family medicine practice for a period of two years (June 1, 2018 – June 30, 2020), the target group being represented by parents of girls born between 1.06.2004 and 30.06.2009, enrolled in the family medicine office. The study consisted of applying questionnaires to parents to assess their knowledge about the importance of HPV vaccination in the prevention of cervical cancer before and after counseling on the benefits of vaccination. Results. Out of the total of 45 parents contacted, 40 responded to the request and completed the questionnaire. Following the first evaluation, 40% of parents accept the HPV vaccination, 40% hesitate or postpone the decision and 20% refuse the HPV vaccination. After counseling, the percentage of acceptance of vaccination increased to 60% and the percentage of refusal decreased to 10%, the rest being undecided or opting to postpone vaccination. Conclusions. Counseling parents by presenting the benefits of vaccination and their trust in the medical staff positively influence the degree of acceptance of HPV vaccination.Keywords
HPVcervical cancercounselingvaccinationfamily doctorRezumat
Introducere. Relaţia dintre infecţia cu virusul papilomatozei umane (HPV) şi cancerul de col uterin a fost documentată de studii care au identificat HPV în 84,7% din cazuri. Vaccinarea anti-HPV reprezintă cea mai eficientă metodă de profilaxie primară dacă este efectuată în perioada adolescenţei şi poate reduce semnificativ rata dezvoltării cancerului de col uterin. Obiectivul studiului. Evaluarea gradului de acceptare a vaccinării anti-HPV înainte şi după consilierea provaccinare în rândul părinţilor ale căror fete pot beneficia de gratuitatea vaccinării în cadrul Programului Naţional de Vaccinare. Materiale şi metodă. Acesta este un studiu prospectiv, derulat la nivelul unui cabinet de medicină de familie pe o perioadă de doi ani (1 iunie 2018 – 30 iunie 2020), grupul-ţintă fiind reprezentat de părinţii fetelor născute în perioada 1.06.2004 – 30.06.2009, înscrise la cabinetul de medicină de familie. Studiul a constat în aplicarea unor chestionare părinţilor pentru a evalua cunoştinţele legate de importanţa vaccinării anti-HPV în prevenţia cancerului de col uterin înainte şi după consilierea privind beneficiile vaccinării. Rezultate. Din totalul de 45 de părinţi contactaţi, 40 au răspuns solicitării, care au completat chestionarul. În urma primei evaluări, 40% dintre părinţi acceptă vaccinarea anti-HPV, 40% ezită sau amână decizia, iar 20% refuză vaccinarea anti-HPV. După consilierea provaccinare, procentul de acceptare a vaccinării a crescut la 60%, iar procentul de refuz a scăzut la 10%, restul fiind indecişi sau optând pentru amânarea vaccinării. Concluzii. Consilierea părinţilor prin prezentarea beneficiilor vaccinării şi încrederea acestora în personalul medical influenţează pozitiv gradul de acceptare a vaccinării anti-HPV.Cuvinte Cheie
HPVcancer de col uterinconsilierevaccinaremedic de familieIntroducere
Infecţia cu virusul papilomatozei umane (HPV) este larg răspândită pe glob, estimându-se că 8 din 10 persoane se vor infecta cu acest virus în cursul vieţii(1). Relaţia dintre infecţia cu HPV şi cancerul de col uterin a fost demonstrată de unele studii care au identificat ADN-ul viral în celulele tumorale, în 84,7% din cazuri (cel mai frecvent izolate fiind tulpinile 16 şi 18)(2). Vaccinarea anti-HPV reprezintă cea mai eficientă metodă de profilaxie primară, dacă este efectuată în perioada adolescenţei, şi poate reduce semnificativ incidenţa cancerului de col uterin.
În România, cancerul de col uterin se află pe locul al doilea ca incidenţă, după cancerul de sân, şi reprezintă a doua cauză de mortalitate la femeile din grupa de vârstă 15-44 de ani(2). Anual se depistează aproximativ 3.308 femei şi 1.743 mor în fiecare an din cauza cancerului de col uterin(3). Stă în puterea noastră să schimbăm cursul acestei crunte boli, având la îndemână două metode preventive extrem de eficiente: vaccinarea anti-HPV şi screeningul prin testarea Babeş-Papanicolau(4).
Avem experienţa campaniei de vaccinare anti-HPV din anul 2008, organizată de Ministerul Sănătăţii, prin care s-a asigurat gratuitatea vaccinării anti-HPV în şcoli, pentru fetele din grupa de vârstă 10-11 ani. Acoperirea raportată pentru această vaccinare a fost extrem de scăzută, de 2,57%(5). Eşecul campaniei de vaccinare anti-HPV din 2008 a fost cauzat de lipsa de educaţie şi informare prealabilă a populaţiei despre beneficiile vaccinării, în condiţiile unor mesaje negative apărute în mass-media şi în absenţa unor campanii media provaccinare(6).
Obiectivul studiului constă în evaluarea gradului de acceptare a vaccinării anti-HPV pentru fetele din grupa de vârstă 11-14 ani, înainte şi după consilierea părinţilor, vaccinarea fiind gratuită în cadrul Programului Naţional de Vaccinare.
Materiale şi metodă
Studiul, prospectiv şi educaţional, a fost derulat la nivelul unui cabinet de medicină de familie din mediul urban, pe o perioadă de doi ani: 1 iunie 2018 – 30 iunie 2020. Grupul-ţintă este reprezentat de părinţii fetelor născute în perioada 1.06.2004 – 30.06.2009, care la data derulării studiului erau eligibile pentru vaccinarea gratuită în cadrul Programului Naţional de Vaccinare, dacă părinţii solicitau acest lucru, prin depunerea unei cereri la medicul de familie(7).
Studiul constă în completarea unor chestionare on-line adresate părinţilor pentru a evalua cunoştinţele legate de importanţa vaccinării anti-HPV în prevenţia cancerului de col uterin, înainte şi după consilierea privind beneficiile vaccinării. Părinţii au semnat acordul pentru participare, fiind informaţi în prealabil despre scopul şi etapele studiului. Chestionarul a fost structurat pe 12 întrebări vizând: date generale – vârstă, sex, studii; cunoştinţe despre infecţia cu HPV şi relaţia cu cancerul de col uterin; cunoştinţe despre beneficiile vaccinării anti-HPV; atitudinea faţă de vaccinare şi motivele de refuz, dacă părinţii optau pentru refuzul vaccinării.
În perioada de reevaluare care a urmat consilierii, au fost analizate răspunsurile părinţilor, evaluând eficienţa consilierii provaccinare.
Etapele studiului au constat în:
-
contactarea şi informarea părinţilor, solicitarea acordului acestora de a participa la studiu prin completarea chestionarului, înainte şi după consiliere, datele fiind anonime;
-
evaluarea gradului de acceptare a vaccinării înainte de consiliere, în baza răspunsurilor obţinute;
-
consiliere la cabinet sau consiliere telefonică privind beneficiile şi importanţa vaccinării;
-
reevaluarea gradului de acceptare a vaccinării, post-consiliere;
-
analiza răspunsurilor obţinute şi monitorizarea cererilor depuse de părinţi pentru obţinerea vaccinului HPV.
Rezultate
Din totalul de 45 de părinţi contactaţi, 40 au răspuns solicitării, care au completat chestionarul. În urma primei evaluări, 40% dintre părinţi (16 persoane) acceptă vaccinarea anti-HPV, 40% ezită sau amână decizia şi 20% (8 persoane) refuză vaccinarea (figura 1). În etapa a doua, au fost oferite informaţii suplimentare despre infecţia cu HPV şi cancerul de col uterin, alături de consiliere despre importanţa vaccinării, bazată pe argumente ştiinţifice.
Reevaluarea atitudinii părinţilor după consilierea provaccinare a arătat o creştere a gradului de acceptare a vaccinării, astfel că proporţia părinţilor provaccinare a crescut la 60% (24 de persoane), jumătate din cei 16 părinţi ezitanţi optând pentru vaccinare. Procentajul părinţilor care au refuzat iniţial vaccinarea a scăzut după consilierea provaccinare la 10 (4 persoane), 10% (4 persoane) dintre respondenţi devenind ezitanţi, având posibilitatea ca în viitor să îşi schimbe opţiunea şi să accepte vaccinul (figura 2).
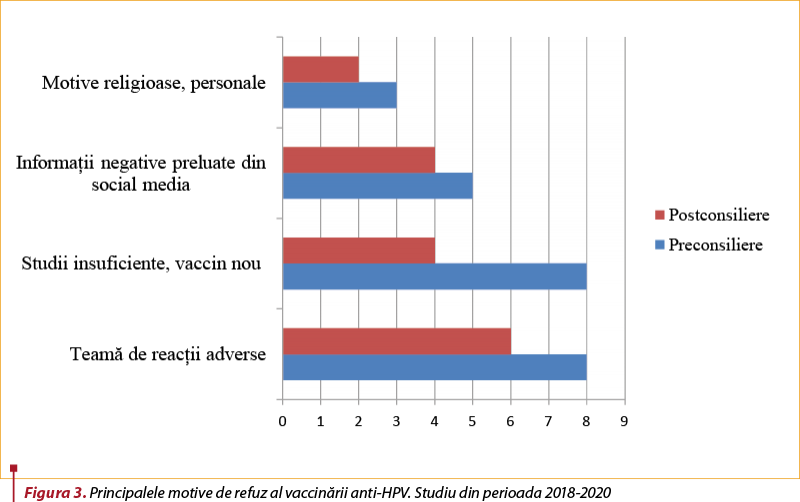
Principalele motive de refuz al vaccinării anti-HPV la nivelul eşantionului de părinţi incluşi în studiu au fost, în general, teama de reacţii adverse şi informaţiile negative preluate din social media, iar în unele cazuri motive personale, religioase sau filozofice, cum ar fi credinţa că vaccinul este ineficient, refuzul categoric al tuturor vaccinărilor incluse în programul naţional de vaccinare, teorii conspiraţioniste şi altele (figura 3).
Discuţie
În literatura de specialitate sunt raportate diferite motive pentru refuzul vaccinării anti-HPV, cel mai frecvent invocate fiind teama de reacţii adverse, noutatea vaccinului şi probabilitatea de apariţie a unor reacţii adverse tardive, dar şi alte motive medicale, religioase sau personale, filozofice. The National Vaccine Advisory Committee din SUA (2015)(8) subliniază importanţa educaţiei medicale şi a consilierii părinţilor şi adolescenţilor, răspunzând întrebărilor şi temerilor legate de eficacitatea şi siguranţa vaccinului HPV, aducând argumente ştiinţifice şi experienţa altor state privind administrarea şi eficacitatea vaccinului HPV. Un exemplu pozitiv în acest sens este şi experienţa Scoţiei privind introducerea vaccinării anti-HPV în programul naţional de vaccinare, în anul 2008, pentru fetele cu vârsta de 12-13 ani şi impactul acestei măsuri asupra reducerii incidenţei displaziilor severe la fetele vaccinate(9).
În studiul efectuat de Remes, Smith, Alvardo-Llano, Colley şi Levesque (2014), motivele de refuz sunt: prezenţa unei patologii cronice (ex.: sindromul Down, tulburări din spectrul autist), informaţii insuficiente furnizate de personalul medical, refuzul categoric şi pentru alte vaccinuri incluse în programul naţional de vaccinare(10). Motivele invocate de părinţii incluşi în studiul nostru sunt asemănătoare cu cele descrise în alte studii, cu excepţia sindromului Down, unde, dimpotrivă, avem exemplul unei atitudini pozitive faţă de vaccinarea anti-HPV în cazul unei paciente cu sindrom Down, a cărei mamă a optat pentru vaccinarea fiicei sale.
O particularitate importantă a acestui studiu este declanşarea pandemiei de COVID-19 în timpul derulării studiului, fapt ce a influenţat într-un mod negativ campania de vaccinare anti-HPV din diverse cauze: instituirea stării de urgenţă, accesul limitat la cabinet, respectarea unor noi reguli de programare şi organizare a activităţii de vaccinare, ezitarea sau refuzul parental al vaccinării copiilor, îngrijoraţi de eventualele riscuri ale vaccinării pe timp de pandemie. În plus, efervescenţa mişcării antivacciniste în mediul online a avut un impact negativ asupra comportamentului părinţilor faţă de vaccinarea copiilor lor. În schimb, în alte cazuri, am observat o schimbare a atitudinii părinţilor, optând pentru prevenţia prin vaccinare, realizând importanţa unei măsuri preventive, mai ales în contextul pandemiei. Este de amintit comportamentul unei mame şi dilema ei de a opta pentru vaccinare sau de a o refuza. Iniţial, mama a refuzat vaccinul, de teama reacţiilor adverse, iar după consiliere şi-a schimbat atitudinea şi a solicitat vaccinul HPV pentru fiica sa. Odată cu instalarea stării de urgenţă cauzate de declanşarea pandemiei, mama revine asupra deciziei şi refuză din nou. La scurt timp după terminarea stării de urgenţă, solicită o nouă programare, iar ulterior revine şi refuză din nou şi definitiv vaccinarea, invocând „remuşcările” ei în cazul în care ar apărea reacţii grave după administrare, aşa cum sunt descrise în informaţiile preluate din mediul online. Un alt caz interesant este cel al unui părinte care refuză categoric vaccinarea fiicei sale cu vaccinul HPV, considerând că, prin vaccinare, fiica sa va fi încurajată să dezvolte un comportament sexual imoral, o interpretare greşită a beneficiilor vaccinării anti-HPV.
Concluzii
Cel mai des întâlnite motive de refuz al vaccinării anti-HPV sunt lipsa de cunoştinţe medicale documentate ştiinţific şi informaţiile eronate privind siguranţa şi beneficiile vaccinării. Este important să reţinem faptul că rezultatele acestei metode de prevenţie se vor vedea în timp, după aproximativ 10-20 de ani, atunci când aceste fetiţe, ajunse la maturitate, vor fi protejate şi vor avea un risc semnificativ redus de a dezvolta displazii severe sau cancer de col uterin. De aceea, este necesară o informare corectă a părinţilor, bazată pe argumente ştiinţifice, furnizată de echipa medicului de familie, dar şi de alţi profesionişti din sănătate – medici şcolari, medici ginecologi, asistente medicale.
Rezultatele acestui studiu demonstrează încă o dată importanţa consilierii provaccinare în creşterea gradului de acceptare parentală a vaccinării anti-HPV a fetelor cu vârsta de 11-14 ani care pot beneficia de gratuitate în cadrul Programului Naţional de Vaccinare.
Plecând de la premisele că cei mai mulţi părinţi îşi doresc prevenţia unor boli prin vaccinare şi cel mai important factor pentru acceptarea vaccinării este recomandarea medicului, consilierea provaccinare rămâne o provocare profesională şi pentru personalul medical – aceea de însuşire a unor abilităţi de comunicare şi de a aloca timp pentru a creşte acceptarea vaccinării anti-HPV.
Bibliografie
-
Hamborsky J, Kroger A, Wolfe S, eds. Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine - Preventable Diseases. 13th ed. Washington D.C. Public Health Foundation, 2015; Chapter 11, Human Papillomavirus. http://www.cdc.gov/vaccines/pubs/pinkbook/index.html. Data accesării 1.09.2020.
-
Bruni L, Albero G, Serrano B, Mena M, Gómez D, Muñoz J, Bosch FX, de Sanjosé S. ICO/IARC Information Centre on HPV and Cancer (HPV Information Centre). Human Papillomavirus and Related Diseases in Romania. Summary Report. 17 June 2019 (Date specifice pentru subregiunea Europa de Est).
-
Bruni L, Albero G, Serrano B, Mena M, Gomez D, Munoz J, Bosch Fx, de Sanjose S. HPV Centre-Romania: Human Papillomavirus and Related Diseases Report 2019.
-
Costiug E, Pop CF, Ghionaru R. Cancerul de col uterin poate fi prevenit! Medic.ro 2016. https://www.medichub.ro/reviste/medic-ro/cancerul-de-col-uterin-poate-fi-prevenit-id-47-cmsid-51. Ultima accesare 01.09.2020.
-
Reported HPV vaccination coverage in females by birth cohort in National HPV Immunization programme in Romania: Human Papillomavirus and Related Diseases Report 2019.
-
Penţa MA, Băban A. Mass media coverage of HPV vaccination in Romania: a content analysis. Health Educ Res. 2014 Dec;29(6):977-92.doi:10.1093/her/cyu027. Epub 2014 Jun 2. PMID:24890190.
-
Ordinul Min. Sănătăţii nr. 377/2017 pentru aprobarea Normelor tehnice de realizare a programelor naţionale de sănătate publică pentru anii 2017 şi 2018, Vaccinarea grupelor populaţionale la risc, p. 33.
-
Overcoming Barriers to Low HPV Vaccine Uptake in the United States: Recommendations from the National Vaccine Advisory Committee, approved by the National Vaccine Advisory Committee on June 9, 2015, Public Health Rep. 2016 Jan-Feb;131(1):17-25.
-
Pollock KG, Kavanagh K, Potts A, et al. Reduction of low - and high-grade cervical abnormalities associated with high uptake of the HPV bivalent vaccine in Scotland. Br J Cancer. 2014;111:1824-30.
-
Kinder FDA. Parental Refusal of the Human Papillomavirus Vaccine. J Pediatr Health Care. 2016;30(6):551-557.