Cirrhosis is the frightening complication of chronic liver disease. Common causes include biliary atresia, a pathology with a poor prognosis in the absence of a prompt diagnosis and therapeutic intervention. We present the case of a patient diagnosed with biliary atresia who underwent Kasai intervention. After an initial period with disappearance of the jaundice and normal color of the stool, the patient reached the stage of decompensated cirrhosis. Among the complications suffered by the patient we mention ascites, esophageal varices, upper gastrointestinal hemorrhage, repeated infections, anemia, rickets, and hepatic osteodystrophy. For this patient, the only long-term therapeutic option remains liver transplantation. Although cases of pediatric patients with an early Kasai intervention and survival with native liver are described, the long-term evolution depends on the occurrence of possible complications and most patients eventually require liver transplantation.
Complicaţiile cirozei la un pacient cu atrezie de căi biliare
Complications of cirrhosis in a biliary atresia patient
First published: 28 mai 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.54.2.2019.2436
Abstract
Rezumat
Ciroza hepatică este complicaţia redutabilă a bolilor hepatice cronice. Printre cauzele frecvente se numără atrezia de căi biliare, o patologie cu prognostic prost în lipsa unui diagnostic şi a unei intervenţii terapeutice prompte. Prezentăm cazul unui pacient diagnosticat cu atrezie de căi biliare care a beneficiat de intervenţie Kasai. După o perioadă iniţială cu diminuarea icterului şi normalizarea culorii scaunelor, pacientul a ajuns în stadiul de ciroză hepatică decompensată. Printre complicaţiile suferite de pacient se enumeră: ascită, varice esofagiene, hemoragie digestivă superioară, infecţii repetate, anemie, rahitism şi osteodistrofie hepatică. În cazul acestui pacient, singura opţiune terapeutică pe termen lung rămâne transplantul hepatic. Deşi sunt descrise cazuri de pacienţi pediatrici cu supravieţuire bună cu ficat nativ cu intervenţie Kasai efectuată precoce, evoluţia pe termen lung depinde de apariţia posibilelor complicaţii, mulţi pacienţi necesitând în final transplant hepatic.
Introducere
Ciroza hepatică reprezintă stadiul final al bolilor hepatice cronice, caracterizată histologic de apariţia nodulilor de regenerare şi a benzilor de fibroză ce modifică arhitectura normală a ficatului. Ca răspuns la injuria hepatică cronică, apare proliferarea miofibroblaştilor şi a fibroblaştilor, determinând depuneri de colagen în spaţiul port, în jurul venei centro-lobulare şi în spaţiile Disse (capilarizarea sinusoidelor). Se formează insule de hepatocite separate de septuri fibroase vascularizate ce şuntează sângele din spaţiul port direct în venele hepatice terminale, afectând funcţia hepatocitelor şi determinând apariţia hipertensiunii portale şi, consecutiv, complicaţiile indezirabile ale cirozei hepatice. Deşi se credea a fi un proces ireversibil, ultimele date referitoare la ciroză dovedesc contrariul(1).
Cele mai frecvente cauze de ciroză la copil sunt reprezentate de atrezia de căi biliare şi bolile de metabolism la sugar, hepatita autoimună, boala Wilson şi deficitul de alfa 1 antitripsină la copilul mare. Tabloul clinic constă în simptome nespecifice în forma compensată de ciroză (hipotrofie ponderală, anorexie, fatigabilitate, slăbiciune musculară, greaţă şi vărsături) sau în hemoragie digestivă superioară, ascită şi encefalopatie hepatică în forma decompensată. Diagnosticul de ciroză este pus pe baza biopsiei hepatice, considerată standardul de aur. Cauza şi posibilele complicaţii ale cirozei pot fi puse în evidenţă cu ajutorul ecografiei abdominale, endoscopiei digestive, tomografiei computerizate şi imagisticii prin rezonanţă magnetică(2). Elastografia tranzitorie poate fi o alternativă neinvazivă de urmărire a progresiei fibrozei la copil, neputând suplini totuşi pe deplin rolul biopsiei(3), având şi unele limitări legate de colestază şi de prezenţa ascitei.
Atrezia de căi biliare reprezintă una din cele mai frecvente cauze de colestază neonatală, cu o incidenţă de 1:18.000 în Europa. În lipsa unui diagnostic precoce şi a intervenţiei Kasai, boala evoluează către ciroză hepatică. Efectuarea precoce a intervenţiei Kasai ameliorează semnificativ prognosticul bolii (restabilirea fluxului biliar la 70% din cazuri dacă intervenţia se efectuează în primele 60 de zile de viaţă şi doar 25% dacă este efectuată în primele 90 de zile). Un diagnostic şi o intervenţie precoce cresc speranţa de viaţă cu ficatul nativ, nefiind necesar transplantul hepatic(4).
Prezentare de caz
Prezentăm cazul unui pacient de sex masculin, acum în vârstă de 3 ani şi 7 luni, din mediul rural, aflat în evidenţa noastră de la vârsta de 5 săptămâni, când s-a prezentat pentru investigarea unui icter prelungit. Este un copil provenit dintr-o sarcină de rang 3, născut natural la 40 de săptămâni, cu 4,2 kg şi 54 cm, care a dezvoltat din a doua zi postnatal icter, urine hipercrome şi scaune acolice. Paraclinic s-a decelat un sindrom de hepatocitoliză şi colestază, iar ecografic, un aspect caracteristic unei atrezii de căi biliare (rudiment de colecist şi imagine specifică de cord triunghiular). S-a stabilit astfel diagnosticul de atrezie de căi biliare, iar la vârsta de 6 săptămâni a beneficiat de intervenţia Kasai. Apoi, începând imediat postoperatoriu, a fost urmărit periodic în serviciul nostru. Postoperatoriu, icterul a dispărut şi scaunele s-au colorat, ceea ce a dovedit restabilirea fluxului biliar. Ulterior a prezentat multiple episoade infecţioase severe (angiocolite), care au dus în timp la agravarea evoluţiei.
Pacientul urmează tratament cronic cu medicaţie anticolestatică (acid ursodeoxicolic), protector hepatic, antipruriginoasă (rifampicină), diuretice orale (spironolactonă şi furosemid), suplimente de fier, acid folic, vitamine (A, B1, B2, B6, B12, C, D, E), calciu, fosfor, magneziu, zinc şi vitamină K.
Din antecedentele personale patologice medicale reţinem multiple infecţii (infecţie de tract urinar, enterocolită acută, pneumonie interstiţială, multiple episoade de infecţii acute ale căilor respiratorii superioare însoţite de epistaxis, repetate episoade de angiocolită acută postoperatorie), hemoragii digestive superioare, o transfuzie de masă eritrocitară şi un traumatism cu fractură de antebraţ drept imobilizat în aparat gipsat, multe din acestea având legătură cu boala de bază.
În prezent, obiectiv prezintă stare generală influenţată, afebril, paloare tegumentară şi icter sclero-tegumentar verdinic, fără sindrom hemoragipar cutaneo-mucos, ţesut adipos normal reprezentat (greutate 15,5 kg; talie 97,5 cm; indice de masă corporală [IMC] 16,3 kg/m2, percentila 67,7, scor Z 0,5 DS), mase musculare reduse la nivelul membrelor (circumferinţă medie a braţului de 14 cm), degete hipocratice, distrofii dentare, torace evazat la baze, murmur vezicular fiziologic, fără raluri, zgomote cardiace ritmice, suflu sistolic grad IV/VI parasternal stâng, abdomen destins (circumferinţa abdominală 66 cm), din cauza prezenţei de lichid de ascită în cantitate mică, semnul valului negativ, ficat palpabil la 6 cm sub rebordul costal, de consistenţă dură, cu marginea anterioară ascuţită, splina palpabilă la 6 cm sub rebordul costal, testiculi prezenţi în scrot, diureză normală, fără semne de iritaţie meningeană sau de focar.
Pacientul a prezentat două episoade de hemoragie digestivă superioară care au necesitat tratament medicamentos şi transfuzie de masă eritrocitară deleucocitată. Endoscopia digestivă superioară efectuată anterior a relevat prezenţa unor varice esofagiene de grad II. Prezintă anemie severă care nu răspunde la administrarea de fier în doze mari, necesitând periodic transfuzie cu masă eritrocitară deleucocitată. Lunar necesită administrare de albumină şi diuretice ca tratament adjuvant pentru scăderea cantităţii de ascită şi corectarea nivelului albuminemiei.
Prezintă semne de rahitism (distrofii dentare, torace evazat la baze), în ciuda suplimentării cu vitamină D. Pe acest fond, a suferit o fractură de antebraţ drept, care a necesitat imobilizare în aparat gipsat.
Paraclinic, prezintă anemie hipocromă microcitară severă (hemoglobina 6,3 g/dl), fier şi feritina la limita inferioară a normalului, sindrom de hepatocitoliză (ASAT 108 U/l, ALAT 103 U/l, LDH 300 U/l), sindrom de colestază (fosfataza alcalină – 596 U/l, GT 47 U/l, bilirubina totală 15,87 mg/dl, bilirubina directă 13,85 mg/dl), sindrom hepatopriv (hipoalbuminemie, colinesteraza scăzută, INR 1,69, timp de protrombina 23,9 sec, glicemie normală) şi hiperamoniemie (152,54 mg/dl). Ionograma este în limite normale, cu o uşoară hipocalcemie şi cu nivel scăzut al vitaminei D. Scorul PELD este de 16,4, ceea ce ar corespunde unei supravieţuiri de circa 95% la 3 luni pe lista de transplant.
Având în vedere cele prezentate, este vorba despre un copil cu ciroză hepatică decompensată din cauza unei atrezii de căi biliare cu intervenţie Kasai în antecedente, cu insuficienţă hepatică cronică, hipertensiune portală, ascită în cantitate mare, varice esofagiene, malabsorbţie intestinală, anemie feriprivă severă, rahitism florid. Evoluţia pacientului este în continuă degradare, cu decompensarea cirozei hepatice şi instalarea deficitelor de sinteză hepatică, iar pe termen lung singura opţiune de tratament curativ o reprezintă efectuarea transplantului hepatic.
Discuţie
În cazul pacienţilor cu atrezie de căi biliare, opţiunile terapeutice eficiente sunt porto-enterostomia hepatică Kasai şi transplantul hepatic. Cu o rată de supravieţuire la 10 ani cu ficat nativ de 76,2%, intervenţia Kasai rămâne opţiunea terapeutică de elecţie în cazul unui diagnostic precoce(5). Principala complicaţie a intervenţiei Kasai este infecţia (colangita ascendentă), care survine în 30-60% din cazuri, frecvenţa episoadelor infecţioase influenţând negativ evoluţia cirozei(6), cu favorizarea degradării funcţiei hepatice şi instalarea hipertensiunii portale, a hemoragiilor digestive şi inclusiv a carcinomului hepatocelular(7).
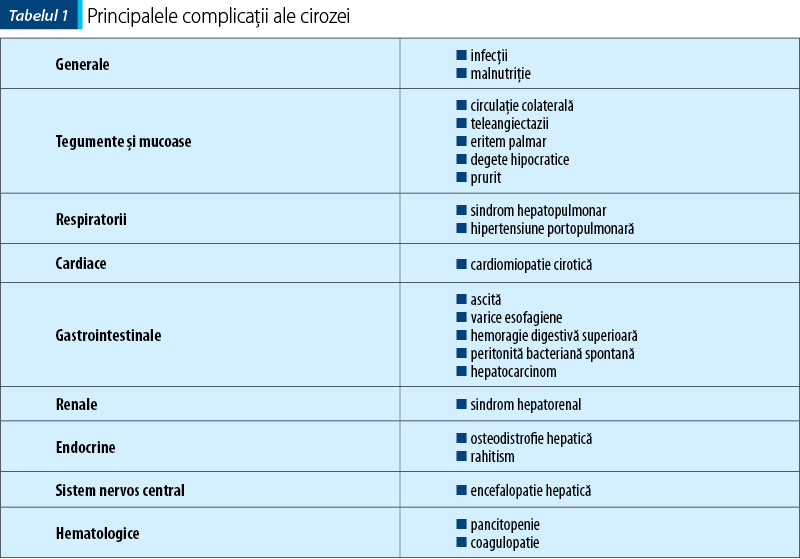
1. Malnutriţia
Un factor de prognostic important, asociat cu mortalitatea şi morbiditatea posttransplant, este malnutriţia. Ţinând cont de necesarul nutriţional crescut al copiilor, creşterea ponderală insuficientă poate fi primul semn al cirozei(2). În bolile hepatice cronice, greutatea poate fi dificil de interpretat ca măsură antropometrică, în condiţiile prezenţei ascitei, organomegaliilor şi edemelor. Se recomandă ca, pe lângă greutate, înălţime şi calculul indicelui de masă corporală, să fie măsurate grosimea pliului cutanat tricipital şi circumferinţa medie a braţului, indici sensibil corelaţi cu masa musculară, respectiv masa ţesutului adipos. De asemenea, se vor urmări modificările osoase şi leziunile cutaneo-mucoase care pot reflecta variate deficienţe nutritive(8). Pacientul nostru prezintă ascită şi organomegalii; s-au măsurat circumferinţa medie a braţului şi grosimea pliului tricipital, aceşti indici demonstrând o stare de nutriţie corespunzătoare vârstei.
2. Infecţia
Pacienţii cu ciroză sunt susceptibili la infecţii (peritonită bacteriană spontană, infecţii urinare, pneumonie, endocardită şi infecţiile ţesuturilor moi). Trebuie menţinut un grad înalt de suspiciune pentru peritonita bacteriană spontană. În cazul prezenţei febrei şi a durerii abdominale, ţinând cont şi de factorii de risc pentru peritonita bacteriană spontană ai pacientului (afectarea funcţiei hepatice cu prezenţa ascitei, hemoragia digestivă din antecedente, bilirubina crescută), se impune efectuarea unei paracenteze diagnostice(9). În concordanţă cu datele din literatură, în evoluţia pacientului nostru au survenit multiple episoade infecţioase: infecţie de tract urinar, enterocolită acută, pneumonie interstiţială, infecţii acute ale căilor respiratorii superioare şi repetate episoade de angiocolită acută.
3. Ascita
Este o complicaţie frecventă în ciroză, fiind determinată de transudarea lichidului în cavitatea peritoneală secundar vasodilataţiei splahnice. În evaluarea severităţii şi a răspunsului la diuretice al ascitei se utilizează clasificarea Clubului Internaţional de Ascită (tabelul 2). Tratamentul este diferit, în funcţie de gradul ascitei.
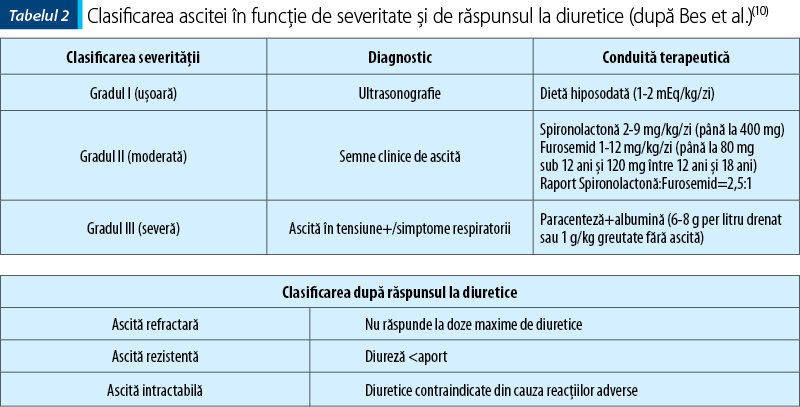
Pacientul prezintă ascită de grad II (moderată), cu distensie abdominală moderată (circumferinţă abdominală 66 cm) şi dovadă clinică a prezenţei ascitei (ecografic). Urmează tratament cu spironolactonă (4,5 mg/kg/zi) şi furosemid (1,1 mg/kg/zi) şi a prezentat o scădere a greutăţii de 0,73% pe zi (o scădere de 2 kg în 14 zile, pornind de la 19,5 kg).
4. Varicele esofagiene
Dintre pacienţii cu atrezie de căi biliare, până la 90% prezintă varice la examinarea endoscopică şi 30% vor avea cel puţin un episod de sângerare variceală. Ca o complicaţie a hipertensiunii portale, sângerarea refractară la tratament cu origine la nivelul varicelor esofagiene poate fi indicaţie de transplant. Profilaxia primară, cu efectuarea endoscopiei digestive superioare pentru punerea în evidenţă a varicelor esofagiene înaintea apariţiei hemoragiei digestive superioare, şi profilaxia secundară, cu sesiuni repetate de ligaturi ale varicelor până la eradicarea lor, rămân două subiecte controversate. Referitor la terapia medicamentoasă, beta-blocantele nu sunt recomandate de rutină în hipertensiunea portală(11). Pacientul nostru a prezentat episoade de hemoragie digestivă superioară, pentru care s-a administrat sandostatin în perfuzie şi masă eritrocitară, iar endoscopia digestivă superioară a evidenţiat prezenţa varicelor esofagiene de grad II. Pentru a preveni hemoragiile, s-a menţinut terapia cu beta-blocante.
5. Anemia
Anemia este o complicaţie în afecţiunile cronice. În cazul pacienţilor cu ciroză, mecanismele care duc la apariţia anemiei sunt multiple: distrugerea eritrocitelor în splină secundară hipersplenismului, pierderea de cantităţi mari de sânge în hemoragiile digestive, producţia redusă de hematii din cauza malabsorbţiei fierului sau a nivelului de eritropoietină scăzut. În absenţa terapiei, apar complicaţii ale anemiei care pot decompensa ciroza: creşterea debitului cardiac şi a tensiunii arteriale medii, cu scăderea rezistenţei vasculare sistemice(12).
6. Osteodistrofia hepatică şi rahitismul
Osteodistrofia hepatică cuprinde alterarea metabolismului osos şi mineral ce apare ca o complicaţie a bolii cronice hepatice. Pe fondul osteopeniei şi osteoporozei, pacienţii cu ciroză pot prezenta o rată de fractură de 5% până la 20%(13). Pacientul nostru a prezentat o fractură a antebraţului ce a necesitat imobilizare gipsată şi menţinerea suplimentării nutriţionale cu calciu şi vitamina D3. Rahitismul florid este evidenţiat prin modificările clinice osoase ale pacientului şi nivelul scăzut al vitaminei D şi al calcemiei. Mecanismul care stă la baza deficitului de vitamină D este sinteza scăzută de 25-OH-vitamină D în ficat, în contextul insuficienţei hepatice, şi absorbţia scăzută de vitamină D de la nivel intestinal, în condiţiile excreţiei scăzute de bilă şi ale edemului intestinal secundar hipertensiunii portale(14). Pacientul prezintă torace evazat la baze, distrofii dentare şi un nivel de 25-OH vitamină D scăzut, în ciuda suplimentării dietei cu doze mari de vitamină D încă din perioada perinatală. În cadrul modificărilor sistemului osos, degetele hipocratice sunt descrise drept o complicaţie a cirozei. Această modificare este prezentată în literatură în ciroza biliară şi portală, cu lărgirea în timp a falangei distale, determinând aspectul de beţe de toboşar al vârfului degetelor(15).
Concluzie
Atrezia de căi biliare este o patologie fatală în perioada de copil mic, în lipsa intervenţiei terapeutice. Prima linie de tratament o constituie intervenţia Kasai, efectuată în primele două luni de viaţă, ce poate asigura supravieţuirea fără transplant. Postoperatoriu se impun urmărirea pacienţilor şi efectuarea transplantului hepatic în lipsa corectării bilirubinemiei la 3 luni după portoenterostomia hepatică(16). În cazul unei evoluţii favorabile imediat postintervenţie Kasai, supravieţuirea pe termen lung este marcată de apariţia complicaţiilor, precum ciroza hepatică şi hipertensiunea portală, ce pot impune efectuarea transplantului hepatic. Aşadar, transplantul hepatic rămâne opţiunea terapeutică curativă pe termen lung, momentul efectuării acestuia fiind dependent de momentul diagnosticului şi apariţiei complicaţiilor.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Schuppan D, Nezam HA. Liver cirrhosis. Lancet. 2008;371(9615):838-851.
- Pinto RB, Schneider AC, da Silveira TR. Cirrhosis in children and adolescents: An overview. World J Hepatol. 2015;7(3):392-405.
- Behairy Bel-S, Sira MM, Zalata KR, Salama el-SE, Abd-Allah MA. Transient elastography compared to liver biopsy and morphometry for predicting fibrosis in pediatric chronic liver disease: Does etiology matter?. World J Gastroenterol. 2016;22(16):4238-4249.
- Fawaz R, Baumann U, Ekong U, Fischler B, Hadzic N, Mack CL, et al. Guideline for the Evaluation of Cholestatic Jaundice in Infants: Joint Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition. J Pediatr Gastroenterol Nutr. 2017;64(1):154-168.
- Jung E, Park WH, Choi SO. Late complications and current status of long-term survivals over 10 years after Kasai portoenterostomy. J Korean Surg Soc. 2011;81(4):271-275.
- Wildhaber BE. Biliary atresia: 50 years after the first kasai. ISRN Surg. 2012;2012:132089.
- Bijl EJ, Bharwani KD, Houwen RH, de Man RA. The long-term outcome of the Kasai operation in patients with biliary atresia: a systematic review. Neth J Med. 2013;71(4):170-3.
- Taylor RM, Dhawan A. Assessing nutritional status in children with chronic liver disease. J Gastroenterol Hepatol. 2005;20:1817-1824.
- Pleguezuelo M, Benitez JM, Jurado J, Montero JL, De la Mata M. Diagnosis and management of bacterial infections in decompensated cirrhosis. World J Hepatol. 2013;5(1):16-25.
- Bes DF, Fernández MC, Malla I, Repetto HA, Buamsch D, López S, et al. Management of cirrhotic ascites in children. Review and recommendations. Part 1: Pathophysiology, diagnostic evaluation, hospitalization criteria, treatment, nutritional management. Arch Argent Pediatr. 2017;115(4):385-390.
- Sundaram SS, Mack CL, Feldman AG, Sokol RJ. Biliary atresia: Indications and timing of liver transplantation and optimization of pretransplant care. Liver Transpl. 2017;23(1):96-109.
- Zareifar S, Dehghani SM, Rahanjam N, Farahmand Far MR. Prevalence of Iron deficiency anemia in children with liver cirrhosis: A cross-sectional study. Int J Hematol Oncol Stem Cell Res. 2015;9(3):128-132.
- López-Larramona G, Lucendo AJ, González-Castillo S, Tenias JM. Hepatic osteodystrophy: An important matter for consideration in chronic liver disease. World J Hepatol. 2011;3(12):300-307.
- Nair S. Vitamin D deficiency and liver disease. Gastroenterol Hepatol (NY). 2010;6(8):491-493.
- Sarkar M, Mahesh DM, Madabhavi I. Digital clubbing. Lung India. 2012;29(4):354-362.
- Squires RH, Ng V, Romero R, Ekong U, Hardikar W, Emre S, et al. Evaluation of the pediatric patient for liver transplantation: 2014 practice guideline by the American Association for the Study of Liver Diseases, American Society of Transplantation and the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition. J Pediatr Gastroenterol Nutr. 2014;59(1):112-31.
Articole din ediţiile anterioare
Complicaţii infecţioase la un copil cu leucemie acută limfoblastică (prezentare de caz)
Leucemia acută limfoblastică (ALL) este cea mai frecventă afecţiune malignă la copii, cu o prevalenţă de 25% şi o rată de vindecare de aproximativ ...
Tratamentul preventiv şi suportiv în arsurile majore la copil. Importanţa combaterii durerii şi utilizarea tratamentului nemedicamentos
Arsurile majore reprezintă o patologie importantă în chirurgia pediatrică, cu o rată mare a complicaţiilor (infecţii, dezechilibre electrolitice şi...
Elemente actuale privind fiziopatologia cirozei hepatice la copil
Liver cirrhosis is a serious symptomatic complex, caused by progressive and generally irreversible liver damage, which causes the destruction of th...
Impactul esofagitei eozinofilice asupra calităţii vieţii la populaţia pediatrică
Esofagita eozinofilică, deşi relativ recent introdusă drept concept în literatura de specialitate şi în rândul afecţiunilor digestive, a evolua...