The objective is to assess co-morbidity and mortality in a group of premature infants under 32 weeks of gestation with respiratory distress transferred versus those born in the IIIrd level maternity. Material and methods. A clinical study, retrospective, longitudinal, conducted on a sample of 193 newborns with a gestational age below 32 weeks, hospitalized in Neonatology Section I, Obstetrics and Gynecology, Cluj-Napoca Clinical Emergency County Hospital, from 2011-2013, including 50 newborns transferred from maternity level I and IInd. Results. Preterm birth in a lower grade maternity has a higher incidence of immediate complications: respiratory distress with surfactant deficiency, bleeding and retinopathy of prematurity, chronic lung disease. Conclusion. Transferred prematures had more severe respiratory distress with significantly higher oxygen necessary in the first week of life and higher incidence of morbidities.
Mortalitatea şi comorbiditatea la nou-născuţii transferaţi versus nou-născuţii din unitatea de grad 3
Mortality and co-morbidity in neonates transferred versus newborns from grade 3 unit
First published: 13 martie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Peri.1.1.2017.472
Abstract
Rezumat
Obiectivul este de evaluare a comorbidităţii şi mortalităţii la un grup de prematuri sub 32 de săptămâni de gestaţie cu detresă respiratorie prin deficit de surfactant transferaţi versus cei născuţi în maternitate de grad 3. Material şi metodă. Un studiu clinic, retrospectiv, longitudinal, efectuat pe un lot de 193 de nou-născuţi cu vârsta gestaţională sub 32 de săptămâni, internaţi la Secţia de Neonatologie I, Clinica de Obstetrică-Ginecologie I a Spitalului Clinic Judeţean de Urgenţă Cluj-Napoca, în perioada 2011-2013, dintre care 50 de nou-născuţi transferaţi din maternităţi de nivel I sau II. Rezultate. Prematurul născut într-o maternitate de grad inferior are o incidenţă crescută a complicaţiilor imediate (detresă respiratorie prin deficit de surfactant, hemoragie) şi tardive (retinopatia prematurităţii, boală pulmonară cronică). Concluzii. Prematurii transferaţi au prezentat detresă respiratorie mai severă, cu necesar de oxigen semnificativ mai mare în prima săptămână de viaţă şi cu incidenţă mai mare a morbidităţilor.
Introducere
Pentru îmbunătăţirea şi modernizarea asistenţei medicale acordate nou-născutului în ţara noastră, în momentul actual se foloseşte Ordinul 910/18.11.2002 privind criteriile de ierarhizare a secţiilor de spital de specialitate Obstetrică, Ginecologie şi Neonatologie(1). Scopul acestui ordin este îmbunătăţirea asistenţei medicale acordate nou-născutului cu risc crescut de mortalitate şi comorbiditate. De asemenea, pentru a reduce mortalitatea şi comorbiditatea neonatală, există ghiduri clinice de neonatologie despre echilibrarea nou-născutului pentru transport, transport neonatal şi de urmărire a nou-născuţilor cu risc.Unităţile de nivel 3 se ocupă de îngrijirea nou-născuţilor în maternitatea proprie, precum şi a nou-născuţilor cu risc major născuţi în unităţile de nivel 2 sau 1 din regiune şi transferaţi în unitatea de nivel 3 de către unitatea de transport neonatal din structura sa. Decizia de transfer al unui nou-născut cu risc crescut de morbiditate şi mortalitate trebuie luată conform principiilor regionalizării şi ierarhizării unităţilor sanitare. Solicitarea transferului neonatal este justificată în situaţia în care necesităţile nou-născutului depăşesc competenţele spitalului, conform legislaţiei în vigoare.
Obiectivul studiului este de evaluare a comorbidităţii şi mortalităţii la un grup de prematuri sub 32 de săptămâni de gestaţie cu detresă respiratorie prin deficit de surfactant transferaţi versus cei născuţi în maternitate de grad 3.
Material şi metodă
Am efectuat un studiu clinic, retrospectiv, longitudinal, efectuat pe un lot de 193 de nou-născuţi prematuri cu vârsta gestaţională sub 32 de săptămâni, internaţi la Secţia de Neonatologie I, Clinica Obstetrică-Ginecologie I a Spitalului Clinic Judeţean de Urgenţă Cluj-Napoca, România, în perioada 2011-2013, dintre care 50 de nou-născuţi transferaţi din maternităţi de nivel 1 sau 2.Transportul nou-născuţilor transferaţi s-a realizat cu ambulanţa specială de transport: Unitatea de Transport Neonatal (UTN). Internarea lor a fost în compartimentul de terapie intensivă. Am evaluat clinic parametrii antropometrici, semnele de detresă respiratorie cuantificate prin scorul Silverman, tipul de suport respirator, necesarul de oxigen, morbidităţile neonatale precoce şi tardive. Paraclinic au fost evaluaţi în dinamică parametrii ASTRUP, hemoleucograma, glicemia, calcemia, transaminazele (TGO, TGP), bilirubina, sodiu seric, potasiu seric, proteina C reactivă (PCR), ureea, creatinina, hemocultura. Evaluarea imagistică a constat în efectuarea radiografiei toracice, a ecocardiografiei şi a ecografiei transfontanelare. Pentru prelucrarea datelor statistice s-a folosit programul Statistica VII.
Rezultate
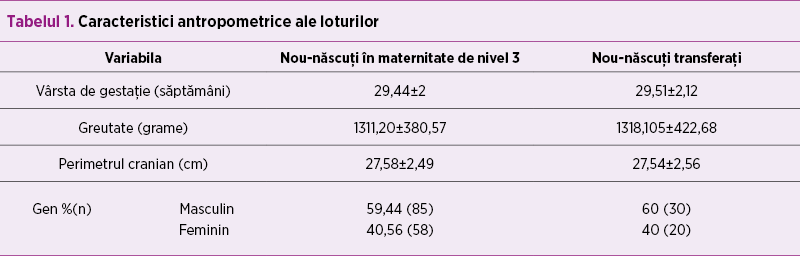
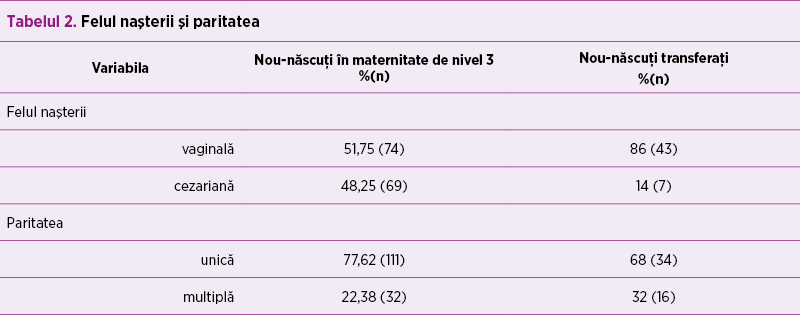
Din lotul de nou-născuţi prematuri sub 32 de săptămâni de gestaţie, 49 de pacienţi (25,9%) au fost transferaţi din maternităţi de nivel inferior (maternitate de nivel 1 sau 2), iar la un nou-născut (0,51%) naşterea s-a produs la domiciliu.Caracteristicile antropometrice şi repartiţia pe gen sunt prezentate în tabelul 1. Analizând modalitatea naşterii pe lotul studiat, s-au înregistrat 117 naşteri vaginale şi 76 de naşteri prin secţiune cezariană, repartiţia pe cele două loturi fiind redată în tabelul 2.
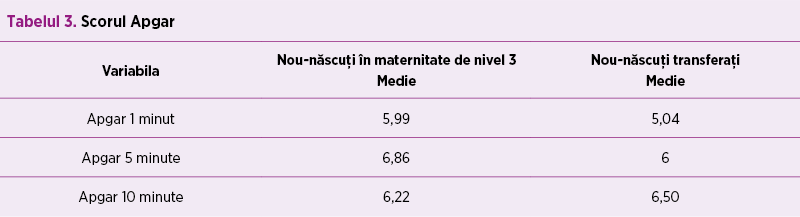
Analizând scorul Apgar la 1 minut şi respectiv la 5 minute, am avut valori semnificativ mai mici la nou-născuţii transferaţi (tabelul 3). Cuantificând reanimarea la sala de naştere, aceasta a fost semnificativ mai complexă la nou-născuţii transferaţi (născuţi în maternitate de nivel 3 vs. transferaţi: 1,92 vs. 2,32) (p=0,004).
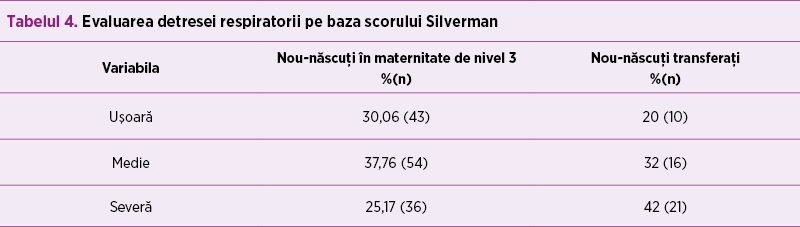
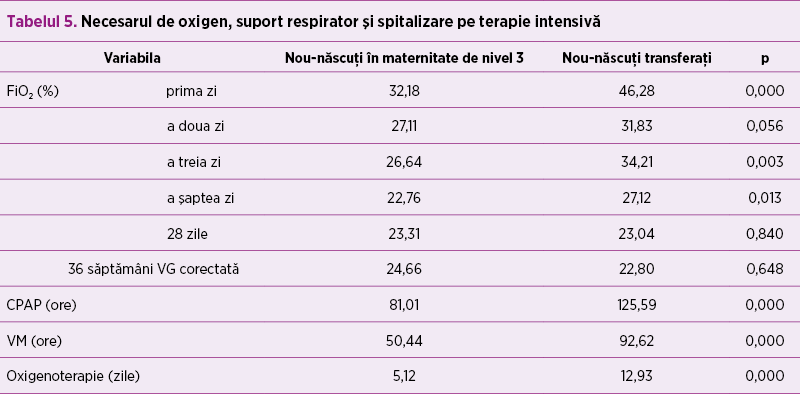
La nou-născuţii transferaţi, severitatea detresei respiratorii analizate prin scorul Silveman a fost semnificativ mai accentuată, majoritatea nou-născuţilor din lotul studiat prezentând detresă respiratorie de formă moderată (tabelul 4). Necesarul de oxigen şi, de asemenea, durata în ore a suportului respirator au fost mai mari la cei transferaţi, precum şi durata spitalizării în compartimentul de terapie intensivă (tabelul 5).
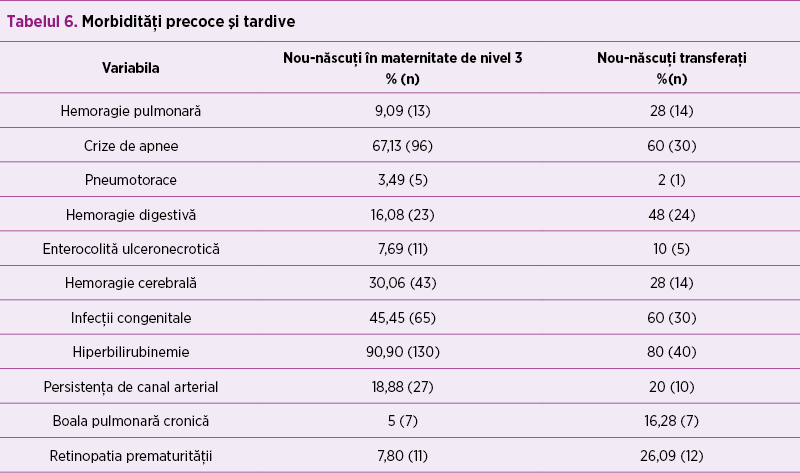
Morbidităţile precoce şi tardive prezente pe lotul studiat sunt reprezentate în tabelul 6. La prematurii proveniţi din transfer s-a observat că frecvenţa complicaţiilor hemoragice a fost mai mare - 94% versus 53% înregistrat la nou-născuţii născuţi în centrul de nivel 3.
Rata deceselor la nou-născuţii prematuri din maternitatea de nivel 3 a fost de 18,18%, iar a celor transferaţi, de 14%.
Discuţii
Am evaluat nou-născuţii prematuri sub 32 de săptămâni, analiza fiind axată pe nou-născuţii transferaţi din unităţile de nivel 1 sau 2. Deşi există legislaţie în vigoare - Ordinul 910/18.11.2002 elaborat de Ministerul Sănătăţii pentru îmbunătăţirea şi modernizarea asistenţei medicale a nou-născuţilor cu risc -, în momentul de faţă se nasc nou-născuţi cu risc crescut de mortalitate şi morbiditate în maternităţi de niveluri inferioare(2). Studiul retrospectiv efectuat a arătat că 25,9% din lotul studiat de nou-născuţi prematuri au fost transferaţi din maternităţi de nivel inferior – maternitate de nivel 1 sau 2 în maternitatea de nivel 3.
Raportat la întregul lot, predomină naşterile spontane (60%), totuşi, raportat pe maternităţi, s-a observat predominanţa naşterilor spontane la prematurii transferaţi (86%) şi predominanţa naşterilor prin secţiune cezariană la prematurii născuţi în maternitatea de nivel 3 (48,25%).
Este posibil ca această predominanţă netă a naşterilor prin secţiune cezariană a prematurilor sub 32 de săptămâni în maternităţile de nivel 3 să se datoreze tocmai ierarhizării actualmente în vigoare care recomandă transferul nou-născuţilor cu risc in utero. Predominanţa naşterilor prin secţiune cezariană la copilul cu greutate mică şi care asociază şi prematuritate a fost regăsită şi în alte studii(3,4). Scorul Apgar a fost semnificativ mai mic la prematurii transferaţi, comparativ cu cei născuţi la maternitatea de nivel 3. Acest aspect trebuie interpretat şi în condiţiile în care asistenţa medicală din maternităţile de nivel 1 sau 2 nu este asigurată de cele mai multe ori de medici neonatologi, necesitând astfel o armonizare a trainingului personalului care asigură asistenţa la sala de naştere(5).
Severitatea detresei respiratorii la nou-născuţii transferaţi a fost semnificativ mai mare comparativ cu cei născuţi în maternitatea de nivel 3. Detresa respiratorie la prematurul cu vârstă de gestaţie mai mică de 32 de săptămâni este determinată de deficitul de surfactant, iar tratamentul este necesar din primele ore de viaţă(6,7,8). Conform ierarhizării, suportul respirator de tip CPAP este disponibil în maternităţile de nivel 2 sau 3(1), CPAP asigurând permeabilitatea căilor respiratorii şi fiind o modalitate esenţială de susţinere a funcţiei respiratorii. În lotul studiat, majoritatea prematurilor au prezentat detresă respiratorie prin deficit de surfactant de formă medie, dar cu predominanţa formei severe la cei veniţi prin transfer (42% vs. 25,17%).
În lotul studiat, morbidităţile precoce cele mai frecvente au fost morbidităţile hemoragice - pulmonare, digestive, intracraniene, mai frecvente în lotul nou-născuţilor transferaţi. Incidenţa crescută a hemoragiei este cu cauzalitate multiplă, ştiind că inclusiv transportul neonatal poate creşte riscul apariţiei hemoragiei. Infecţiile congenitale au fost prezente în proporţie semnificativ mai mare la lotul de prematuri transferaţi (60% versus 45,45%). Rata deceselor a fost similară la ambele loturi.
Complicaţiile cronice reprezentate de boala pulmonară cronică şi retinopatia prematurităţii au fost semnificativ mai crescute la prematurii transferaţi, aceştia necesitând suport respirator şi oxigenoterapie o perioadă mai mare. Conform protocolului privind managementul sindromului de detresă respiratorie prin deficit de surfactant, se recomandă ca medicul neonatolog sau pediatru, ca parte a echipei perinatale la un centru de grad inferior, să colaboreze cu medicul obstetrician în vederea transferului gravidei cu iminenţă de naştere prematură într-o maternitate de nivel 3, conform legislaţiei în vigoare privind regionalizarea asistenţei materno-infantile, întrucât în momentul de faţă maternităţile de grad 3 dispun în ţara noastră de echipamentul, medicaţia specifică şi de echipa de specialişti necesare stabilizării prematurului şi asigurării tratamentului postnatal optim al acestuia(9).
Prematurul născut într-o maternitate de grad inferior este expus unei incidenţe mai crescute a complicaţiilor imediate şi tardive. Transportul neonatal, atât terestru, cât şi aerian(10), implică riscuri de a dezvolta comorbidităţi care determină creşterea morbidităţii şi mortalităţii la această categorie de prematuri(11).
Concluzii
Prematurii transferaţi cu vârstă de gestaţie sub 32 de săptămâni au prezentat un scor Apgar mai mic şi au necesitat reanimare prelungită.Prematurii transferaţi au prezentat detresă respiratorie mai severă, cu necesar de oxigen semnificativ mai mare în prima săptămână de viaţă.
Complicaţiile hemoragice (hemoragia cerebrală, pulmonară şi digestivă) au o incidenţă semnificativ mai mare la prematurii transferaţi, acelaşi aspect fiind constatat şi pentru retinopatia prematurului, respectiv boala pulmonară cronică.
Bibliografie
2. Echilibrarea nou-născutului pentru transport şi transportul neonatal - COLECŢIA GHIDURI CLINICE PENTRU NEONATOLOGIE Ghidul 06/Revizia 16-7.03.2010 - Ministerul Sănătăţii Publice, Colegiul Medicilor, Asociaţia de Neonatologie, Comisia Consultativă de Pediatrie şi Neonatologie.
3. Hăşmăşanu MG, Bolboacă SD, Drugan TC, Matyas M, Zaharie GC. Parental Factors Associated with Intrauterine Growth Restriction. Srp Arh Celok Lek. 2015; 143(11-12):701-6.
4. Hăşmăşanu MG, Bolboacă SD, Baizat MI, Drugan TC, Zaharie GC. Neonatal short-term outcomes in infants with intrauterine growth restriction. Saudi Med J. 2015; 36(8):947-53.
5. Breindahl M, Blennow M, Fauchère JC, Lluch MT, De Luca D, Marlow N, Picaud JC, Roehr CC, Vanpée M, Vilamor E, Zaharie G, Greisen G; European Society for Neonatology (ESN). The European database for subspecialist training in neonatology - transparency achieved. Neonatology. 2013; 103(1):74-82.
6. van Kaam AH, Rimensberger PC, Borensztajn D, De Jaegere AP; Neovent Study Group. Ventilation practices in the neonatal intensive care unit: a cross-sectional study. J Pediatr. 2010; 157(5):767-71.e1-3.
7. Gomella TL: Hyaline Membrane Disease (Respiratory Distress Syndrome). In Gomella TL: Neonatology: Management, Procedures, On-call Problems, Disease, and Drugs. 6th Ed, Lange Clinical Science 2009; 477-481.
8. Managmentul sindromului de detresă respiratorie prin deficit de surfactant - COLECŢIA GHIDURI CLINICE PENTRU NEONATOLOGIE Ghidul 07/Revizia 16-7.03.2010 - Ministerul Sănătăţii Publice, Colegiul Medicilor, Asociaţia de Neonatologie, Comisia Consultativă de Pediatrie şi Neonatologie.
9. Stroud MH, Trautman MS, Meyer K, Moss MM, Schwartz HP, Bigham MT, et al. Pediatric and neonatal interfacility transport: results from a national consensus conference.Pediatrics. 2013; 132(2):359-66.
10. Carreras-Gonzalez E, Brió-Sanagustin S; Equipo de transporte. Prevention of complications in the air transport of the critically ill pediatric patient between hospitals. An Pediatr (Barc). 2014; 81(4):205-11.
11. Okoroh EM, Kroelinger CD, Lasswell SM, Goodman DA, Williams AM, Barfield WD. United States and territory policies supporting maternal and neonatal transfer: review of transport and reimbursement. J Perinatol. 2016; 36(1):30-4.
Articole din ediţiile anterioare
Sindrom de colestază neonatală la un prematur cu greutate foarte mică la naştere (VLBW) – prezentare de caz
Sindromul de colestază neonatală reprezintă o patologie importantă (cu o incidenţă de 1/2500 de nou-născuţi vii), care ridică multe probleme de dia...
Corioamniotita – naşterea prematură şi dezvoltarea nou-născutului
Corioamniotita este o complicaţie importantă a sarcinii, fiind asociată cu consecinţe materne, perinatale, dar şi pe termen lung. Efectele asupra m...
Care este comportamentul româncelor privind fumatul şi consumul de alcool în timpul sarcinii?
Deşi este arhicunoscut faptul că fumatul şi alcoolul au doar efecte nocive asupra sănătăţii, aceste obiceiuri afectează un procent important al pop...
Cauze non-placentare ale restricţiei de creştere uterină – studiu de caz şi review al literaturii
Restricţia de creştere intrauterină (RCIU) este definită ca eşecul unui făt de a-şi atinge potenţialul de creştere. Afectarea creşterii fetale se î...