The gatekeeper role is a mechanism for regulating access to medical services, through which the family doctor authorise the access to specialist consultations, investigations and hospital care. Medical services have ascending costs, so health systems try to find solutions to avoid healthcare spending. The role is not inherent to the family medicine specialty, but is delegated by health policy. The question is whether the family doctor should be a gatekeeper, a patient care coordinator or a counselor? This year marks the 40th anniversary of the Alma-Ata Declaration, when formal primary care was born as a concept. It is interesting to see what has happened in the meantime in Romania, how evolved or involuted, whether we have something to do or everything is on the right track.
Eşecul rolului de gatekeeper al medicinei de familie în România
The failure of the family medicine gatekeeping role in Romania
First published: 26 noiembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.126.6.2018.2058
Abstract
Rezumat
Rolul de gatekeeper a fost şi rămâne un mecanism de reglare al accesului la servicii medicale, prin care medicul de familie autorizează accesul la consultaţii de specialitate, investigaţii şi spital. Serviciile medicale au costuri, iar ele sunt într-o continuă creştere, astfel încât sistemele de sănătate, în general, caută soluţii prin care să se evite risipa. Rolul nu este intrinsec specialităţii de medicină de familie, ci îi este atribuit de către politica sanitară. Întrebarea este dacă medicul de familie trebuie să fie gatekeeper, coordonator al îngrijirii pacientului sau consilier. Anul acesta se împlinesc 40 de ani de la Declaraţia de la Alma-Ata, când, în mod formal, s-a născut asistenţa medicală primară drept concept. Este interesant să vedem ce s-a întâmplat între timp în România, cum au evoluat sau involuat lucrurile, dacă mai avem ceva de făcut sau totul este pe făgaşul normal.
Un pic de istorie
Pe la mijlocul anilor 1970, comunitatea internaţională a început să fie interesată şi să discute despre un nou concept, cel de asistenţă medicală primară (Primary Health Care). Iniţial, conceptul părea să fie interesant pentru ţările mai sărace sau pentru noile ţări eliberate de sub statutul de ţări coloniale. Cel care a propus acest concept a fost dr. Haldan T. Mahler, în acea perioadă când a fost director general al Organizaţiei Mondiale a Sănătăţii (1973-1988). El a demarat câteva proiecte ale OMS legate de asigurarea „serviciilor de sănătate de bază”. Aceste proiecte au precedat programele de asistenţă medicală primară de mai târziu. În 1975, în raportul OMS-UNICEF „Alternative Approaches to Meeting Basic Health Needs in Developing Countries”, Mahler a avansat Organizaţiei Mondiale a Sănătăţii ideea privind organizarea unei asistenţe medicale primare. Ulterior, la a 28-a Conferinţă Mondială a OMS, din 1975, a reîntărit această orientare, prin iniţierea unui Program naţional de asistenţă medicală primară care să rezolve accesul tuturor cetăţenilor la îngrijiri de bază. La conferinţa din 1976, s-a propus ca obiectiv „Sănătatea pentru toţi până în anul 2000”. Acest slogan avea ca element esenţial dezvoltarea asistenţei medicale primare. La acea oră, medicina generală funcţiona, în general, ca practică privată, cu excepţia ţărilor din sistemul Semasho (cum era şi cazul României), unde existau deja cabinete şi policlinici de stat.
Trebuie totuşi să amintim că termenul unităţi de asistenţă medicală primară a fost enunţat prima dată în Raportul Dawson din 1920, în Marea Britanie. Raportul propunea înfiinţarea unor „centre de asistenţă medicală primară” drept centre regionale în Anglia(1).
În 6-12 septembrie 1978, s-a desfăşurat Conferinţa Internaţională pentru Asistenţa Medicală Primară, la Alma-Ata, la care au participat peste 3.000 de delegaţi din 134 de ţări şi 67 de organizaţii profesionale. La această conferinţă, organizată de OMS şi Fondul Internaţional pentru Urgenţe ale Copiilor al Naţiunilor Unite (UNICEF), asistenţa medicală primară a fost definită ca principalul mijloc de atingere a obiectivului strategic al OMS – de sănătate fizică, spirituală şi bunăstare socială a tuturor naţiunilor lumii până în anul 2000.
Conform declaraţiei de la Alma-Ata(2), asistenţa medicală primară include cel puţin următoarele elemente:
-
educaţia comunităţii privind cele mai importante probleme de sănătate şi prevenirea complicaţiilor;
-
promovarea unei alimentaţii adecvate, a apei sigure şi a unei canalizări de bază;
-
maternitatea şi îngrijirea copilului, inclusiv planificarea familială;
-
imunizarea împotriva bolilor infecţioase majore;
-
prevenirea şi controlul bolilor endemice locale;
-
tratamentul adecvat al bolilor comune şi traumatismelor;
-
asigurarea tratamentelor pentru afecţiunile de bază.
Punctul 8 al declaraţiei afirma că „toate guvernele ar trebui să formuleze politici naţionale, strategii şi planuri de acţiune pentru a lansa şi susţine asistenţa medicală primară, ca parte a unui sistem naţional comprehensiv de sănătate şi coordonarea cu alte sectoare. În acest scop, va fi necesar să-şi exercite voinţa politică, să mobilizeze resurse şi să folosească resursele disponibile în mod judicios”.
Încă de atunci, OMS a subliniat impactul negativ al canalizării tuturor eforturilor doar către dezvoltarea de centre spitaliceşti la oraşe, în ţările în curs de dezvoltare. Aceste instituţii erau considerate promotoare ale unui stil consumerist, care serveau doar unei mici părţi a populaţiei, restul nebeneficiind de asistenţă medicală adecvată. Propunerea era de a folosi tehnologia medicală cea mai relevantă pentru pacienţi, pe baze ştiinţifice şi fezabile din punct de vedere financiar. În plus, se recomanda înfiinţarea de unităţi medicale mici în zonele rurale şi oraşele mici. Asistenţa medicală primară era considerată ca fiind centrul sistemului de sănătate publică. Acest lucru necesita însă o abordare intersectorială între instituţii publice şi private care să colaboreze în domeniul medical.
În 1979, cea de-a 32-a Adunare Generală a OMS de la Geneva reîntăreşte Declaraţia de la Alma-Ata şi aprobă o rezoluţie care statuează asistenţa medicală primară (AMP) ca fiind „cheia pentru atingerea unui nivel de sănătate acceptabil pentru toţi”.
Perioada care a urmat, până la sfârşitul anilor 1990, a fost „perioada de aur” de dezvoltare a asistenţei medicale primare şi a medicinei de familie în toate ţările. În universităţi din Europa s-au pus bazele primelor catedre de medicină de familie. Medicina de familie a devenit o nouă specialitate clinică, cu curriculum propriu, cercetare şi job description, adăugând valenţe noi medicinei generale.
Dacă într-un sens restrâns conceptul de AMP implică numai îngrijirea sănătăţii, într-un sens mai larg, acest concept cuprinde asistenţa medicală, împreună cu educaţia pentru sănătate, prevenţia, promovarea unui stil de viaţă sănătos şi controlul bolilor transmisibile. Asistenţa medicală primară nu numai că oferă populaţiei accesul iniţial la serviciile medicale, dar medicul de familie devine un integrator al problemelor de sănătate ale pacienţilor, educaţionale, ţinând cont şi de aspectele sociale, culturale, economice ale indivizilor şi comunităţilor.
Odată introdus conceptul de asistenţă medicală primară, au fost definite şi celelalte niveluri de asistenţă – cel secundar şi cel terţiar. Asistenţa medicală primară este primul nivel de contact cu persoanele care au nevoie de îngrijire a sănătăţii într-o comunitate(3). OMS consideră că asistenţa medicală primară este funcţia centrală a unui sistem de sănătate al unei ţări. Fiind partea centrală a sistemului de sănătate, AMP este un element esenţial în accesarea îngrijirii medicale la un preţ pe care ţara şi-l poate permite, cu soluţii practice, ştiinţifice şi sociale acceptabile (figura 1).
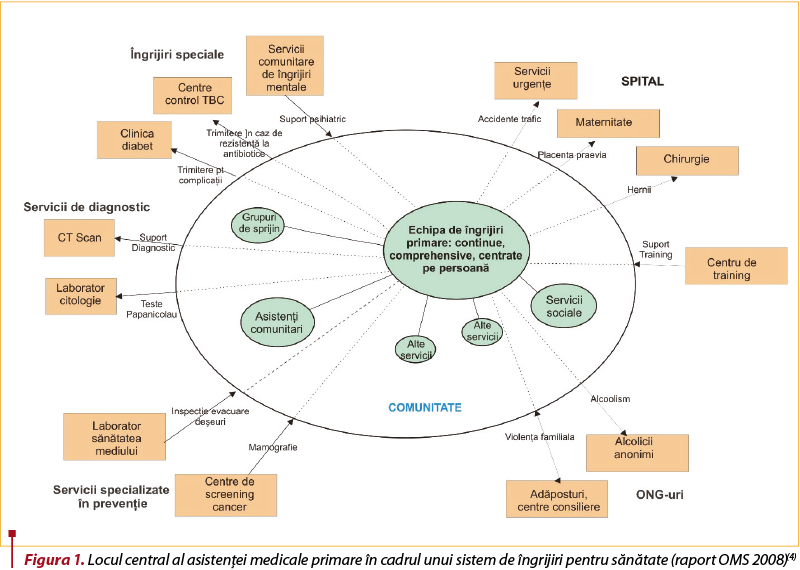
Asistenţa medicală secundară cuprinde spitalele şi clinicile de specialitate din ambulatoriu, la care se adresează persoanele după ce consultă asistenţa medicală primară. Aceste servicii sunt mai specializate şi mai departe de locul în care locuiesc pacienţii. Principala diferenţă dintre serviciile primare şi cele secundare se află în domeniul şi specializarea personalului disponibil.
Asistenţa medicală terţiară oferă îngrijiri specializate celor care au trecut prin asistenţa medicală secundară pentru diagnostic şi tratament şi care necesită îngrijiri suplimentare, care nu sunt disponibile în asistenţa primară sau secundară. Acest tip de îngrijire este, în general, disponibil numai la centre regionale sau naţionale.
În 2008, Raportul OMS „Primary care, now more than ever”, la 30 de ani de la Declaraţia de la Alma-Ata, a făcut o analiză foarte critică la rezultatele destul de slabe ale implementării asistenţei medicale primare în diverse ţări(4). Cauzele au fost enumerate clar şi răspicat:
-
accentul disproporţionat pus pe specialităţi, îngrijirea terţiară, mecanism numit „orientare către spital”;
-
fragmentarea, ca urmare a creşterii numărului de specialităţi şi subspecialităţi medicale şi, totodată, ruptura dintre nivelurile asistenţei medicale;
-
comercializarea îngrijirilor de sănătate în sistemele de sănătate nereglementate corect.
Este interesant că un model în special destinat ţărilor sărace a fost implementat mai ales în ţările cu un sistem medical puternic. Sau poate tocmai de aceea acele ţări au un sistem medical bun, deoarece au reuşit să-şi dezvolte un sistem de asistenţă medicală primară bine pus la punct.
Oricum, studiile publicate de Barbara Starfield dovedesc fără nicio îndoială efectul puternic pe care îl are asistenţa medicală primară asupra unui sistem de sănătate şi asupra sănătăţii populaţiei. Un număr mai mare de medici de familie raportat la o populaţie este asociat cu efecte mai mari asupra diferitelor aspecte ale sănătăţii mai ales în zonele defavorizate din punct de vedere social (măsurate prin niveluri ridicate de inegalitate a veniturilor). Zonele cu resurse adecvate de asistenţă medicală primară, chiar dacă există inegalităţi mari între veniturile populaţiei, au o rată a mortalităţii postnatale cu 17% mai mică (în comparaţie cu media populaţiei), în timp ce rata mortalităţii postnatale în zone cu inegalitate ridicată a veniturilor şi puţine resurse de îngrijire primară este cu 7% mai mare. Pentru mortalitatea datorată accidentului vascular cerebral, cifrele comparabile au fost cu 2% mai mici în cazul în care resursele de îngrijire primară au fost disponibile şi cu 1% mai mare în cazul în care resursele de îngrijire primară au fost limitate(1). Aceste constatări sunt şi mai importante în cazul în care sănătatea este studiată prin evaluarea gradului de satisfacţie al pacienţilor. Inegalitatea veniturilor şi îngrijirea primară sunt asociate în mod semnificativ cu sănătatea autoevaluată, dar existenţa medicilor de familie a redus semnificativ influenţa inegalităţii veniturilor asupra stării de sănătate(5). Persoanele din zonele sărace au prezentat un grad de satisfacţie cu 33% mai mare, dacă aveau un bun acces la îngrijiri primare.
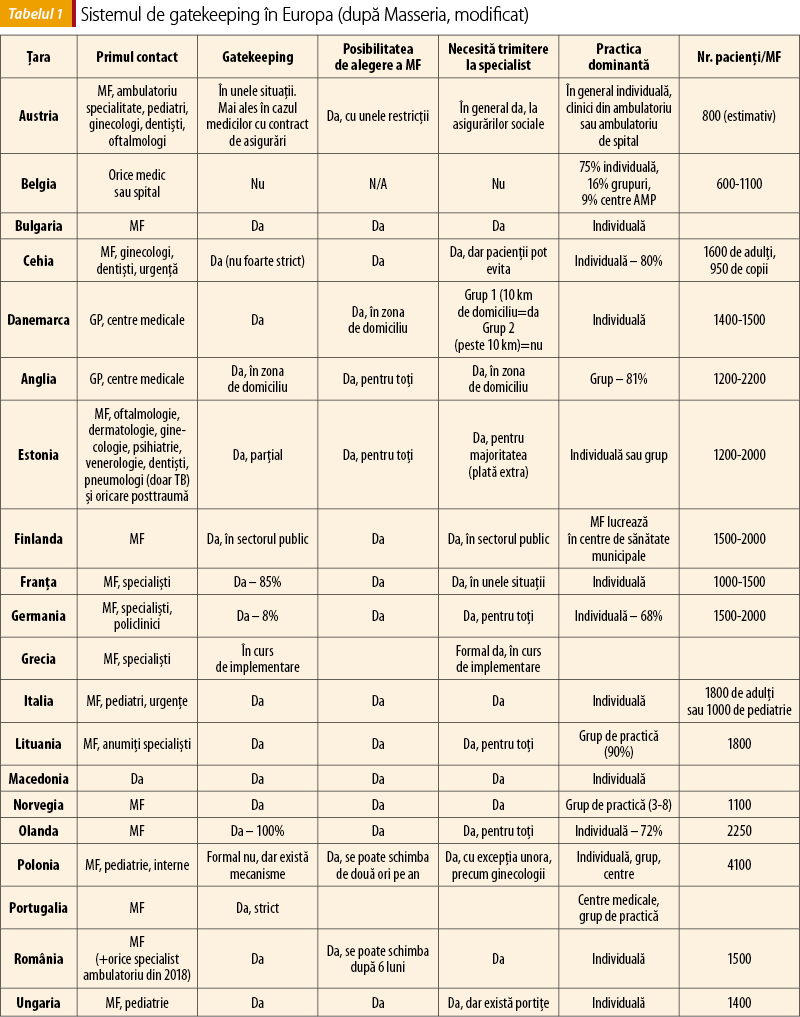
Rolul de gatekeeper în medicina de familie în Europa
Există diferenţe substanţiale în organizarea asistenţei medicale primare în ţările europene (tabelul 1). Există aranjamente bazate pe practica generală individuală, pe grupuri de practică şi pe centre de sănătate multidisciplinare. În unele ţări, pacienţii sunt înscrişi pe o listă la un cabinet medical. De asemenea, există reglementări diferite privind accesul la specialişti, în unele ţări fiind condiţionat de trimiterea de la medicul de familie. Sistemul cu liste de pacienţi creşte probabilitatea stabilirii unei relaţii personale între medic şi pacient şi asigură o bună continuitate a îngrijirii. Deşi accesul restricţionat la serviciile specialiştilor prin rolul de gatekeeper al medicului de familie poate deranja pe unii pacienţi, dacă este însoţit de un sistem de liste de pacienţi, de o infrastructură bine dezvoltată pentru AMP şi de profesionişti instruiţi în mod corespunzător, gatekeepingul are potenţial de a reduce costurile, menţinând sau îmbunătăţind calitatea îngrijirilor.
Ce înseamnă gatekeeper?
Definiţia dată de OMS: „Funcţia de gatekeeper – un rol acceptat al unui anumit segment profesional sau organizaţional (de exemplu, asistenţă medicală primară), prin care sunt accesate alte resurse de îngrijire, adesea scumpe sau rare”(6).
O altă definiţie dată unui gatekeeper ar fi: „un practician care este responsabil de supravegherea şi coordonarea problemelor de sănătate ale unui pacient, precum şi de îngrijirea lui. Gatekeeperul autorizează trimiterea pacientului la specialist sau la spital”(7).
Noţiunea de gatekeeping este legată de sistemul de trimiteri între diversele niveluri ale asistenţei medicale. Un sistem eficient de reglementare al solicitării de servicii din diverse etaje ale asistenţei medicale necesită un mecanism de trimitere şi feedback bine organizat între îngrijirea primară, secundară şi terţiară. Nu toate problemele pe care le prezintă pacienţii pot fi rezolvate la nivelul asistenţei medicale primare. Pacienţii care prezintă diverse probleme mai grave sau a căror viaţă este în pericol trebuie să fie îndrumaţi în timp util către specialistul adecvat, pentru a evita complicaţiile inutile şi nejustificate. Abilitatea de a recunoaşte acele situaţii care necesită trimitere este una din competenţele importante pe care trebuie să le dezvolte toţi profesioniştii din domeniul asistenţei primare. O condiţie esenţială este reprezentată de schimbul reciproc de informaţii între nivelurile primar, secundar şi terţiar, pentru a asigura continuitatea îngrijirii, dat fiind că serviciile de medicina de familie ar trebui să aibă responsabilitatea monitorizării problemelor de sănătate ale pacienţilor, inclusiv după îngrijirea acordată la nivelurile secundare şi terţiare. Multe state membre au mers mai departe, făcând obligatorie ca primul contact al pacientului cu serviciile de sănătate, în cazul unei boli, să fie prin intermediul asistenţei medicale primare, medicul de familie fiind astfel identificat oficial ca „gatekeeper”. Într-adevăr, un astfel de mecanism contribuie la eficienţa sistemului de sănătate, deoarece se evită consulturile inutile sau prea invazive oferite uneori de serviciile de îngrijire secundară şi terţiară, mai ales când intervine un interes financiar. Să nu uităm că noul concept de prevenţie cuaternară, de evitare a supramedicalizării, a fost dezvoltat de un medic de familie belgian, dr. Marc Jamoulle, şi are ca scop identificarea pacienţilor cu risc de supramedicalizare, pentru a-i proteja pe pacienţi, cărora trebuie să li se recomande doar intervenţiile care sunt acceptabile din punct de vedere etic(8).
Acordarea rolului de gatekeeper necesită în mod cert medici bine instruiţi, care lucrează în unităţi de asistenţă medicală primară bine organizate. Trebuie subliniat faptul că trimiterile pacienţilor se poate face nu numai către serviciile medicale secundare şi terţiare, ci şi la alţi profesionişti din domeniul sănătăţii care lucrează la nivel primar sau către organizaţii din afara sectorului de sănătate, cum ar fi serviciile de asistenţă socială.
|
Caseta 1. Ţinta 15 – Un sector de servicii de sănătate integrate până în anul 2010; oamenii din regiune ar trebui să aibă un acces mai bun la asistenţă medicală primară orientată spre familie şi comunitate, sprijinit de un sistem spitalicesc flexibil şi responsabil. |
Pentru a face faţă provocărilor ce îi stau în faţă, asistenţa primară ar trebui să demonstreze că poate fi furnizor de servicii integrate pentru pacient, împreună cu acesta şi comunitatea. Acest rol implică trei aspecte:
-
Primul este legat de integrarea funcţională, ceea ce înseamnă că abordarea episodică a bolii trebuie înlocuită de o abordare integrată a nevoilor şi problemelor de sănătate ale individului, familiei şi comunităţii. Asistenţa medicală primară orientată spre comunitate a demonstrat că poate realiza îmbunătăţiri considerabile ale sănătăţii într-o manieră eficientă.
-
Al doilea aspect îl reprezintă integrarea organizaţională, care consolidează caracterul multidisciplinar al echipei de sănătate din cadrul centrului de sănătate şi integrarea cu alte agenţii care oferă servicii pacientului. Acest lucru înseamnă că medicina de familie ar trebui să-şi definească în mod clar limitele mandatului său şi să colaboreze strâns cu celelalte servicii de specialitate clinică, asistenţă socială şi servicii de sănătate publică, pentru a îmbunătăţi calitatea serviciilor oferite pacienţilor.
-
Al treilea aspect este integrarea educaţională, care poate genera cunoştinţele, abilităţile şi aptitudinile care în prezent încă lipsesc în multe programe de formare pentru cadrele medicale. Printre iniţiativele-cheie se numără formarea universitară în medicina de familie, instruirea specialiştilor şi formarea medicală continuă a medicilor de familie, precum şi a altor membri ai echipei.
În toată această discuţie, rolul de gatekeeper nu poate fi jucat decât legat de un sistem! În lipsa unui sistem de sănătate coerent, rolul de gatekeeper nu are sens! De aceea, Organizaţia Mondială a Sănătăţii susţine dezvoltarea asistenţei medicale primare ca element central al unui sistem de sănătate (figura 1) şi încearcă să promoveze diverse strategii de integrare a serviciilor din asistenţa medicală primară şi secundară.
Astfel, în strategia Health 21, Organizaţia Mondială a Sănătăţii enunţă o serie de ţinte pentru strategia Health For All, care trebuiau atinse în anul 2010(6). Astfel, ţinta 15 (vezi caseta 1) se referă la dezvoltarea la nivelul ţărilor de servicii integrate. Atât pentru Europa Occidentală, cât şi pentru Europa de Est, singura modalitate rezonabilă de a rezolva problemele din sistemele de sănătate constă în asigurarea unui sistem de servicii de sănătate integrate, în care asistenţa de medicina de familie să fie capabilă să rezolve toate problemele ce pot fi tratate efectiv la acest nivel, iar spitalele să fie accesate doar de cei care nu pot fi rezolvaţi în asistenţa primară. Această abordare subliniază prioritatea maximă ce trebuie acordată asistenţei medicale primare, scopul final fiind utilizarea resurselor societăţii în aşa fel încât să asigure rezultate maxime pentru cât mai mulţi pacienţi. Un astfel de sistem promovează îngrijirile medicale integrate primare, secundare şi terţiare şi poate fi adaptat din punct de vedere economic, politic şi social la condiţiile specifice locale.
Desigur, toate organizaţiile furnizoare de servicii de sănătate contribuie la îmbunătăţirea sănătăţii, acest lucru trebuind să fie monitorizat în mod sistematic, pentru a putea cunoaşte rezultatele şi eventual pentru a putea corecta politicile atunci când este nevoie. Cu toate acestea, doar unele ţări şi-au stabilit propriile ţinte şi indicatori specifici şi prea puţine folosesc rezultatele în stabilirea politicilor în domeniul sănătăţii. În toate ţările, toţi profesioniştii din sănătate ar trebui să primească un feedback continuu cu privire la rezultatele îngrijirilor oferite pacientului şi la performanţele unităţilor medicale.
Această situaţie relevă o deficienţă destul de serioasă în politica din domeniul sănătăţii din multe ţări, iar România de data aceasta excelează. Acest lucru permite ca serviciile medicale oferite de unii furnizori să se situeze sub calitatea asumată. De asemenea, implică un consum crescut de resurse, mai precis o risipă de resurse financiare. Provocarea majoră în domeniul sănătăţii pentru toate statele din Europa a fost să găsească modalităţi prin care să poată măsura impactul diferitelor intervenţii asupra sănătăţii populaţiei, rezultate ale politicilor de sănătate pe baza unor indicatori de rezultat.
Până de curând s-a presupus că medicii bine pregătiţi şi alţi furnizori de servicii medicale care aveau informaţii sistematice privind noutăţile ştiinţifice şi care lucrau în instituţii medicale bine echipate oferă în mod automat o îngrijire medicală omogenă şi de înaltă calitate. Cu toate acestea, un număr mare de studii au arătat că acest lucru nu este real şi că, în ciuda cunoştinţelor avansate, există variaţii largi (şi uneori foarte mari) în ceea ce priveşte rezultatele îngrijirilor medicale. Asemenea diferenţe în ceea ce priveşte rezultatele se întâlnesc nu numai între ţări, ci şi între regiuni din interiorul ţărilor şi chiar între instituţii, departamente ale unui spital sau la nivelul furnizorilor de servicii medicale individuali. Din această cauză, OMS a formulat ţinta 16, care se referă la gestionarea calităţii serviciilor medicale (caseta 2)(6).
Calitatea înseamnă atingerea unui anumit grad de excelenţă, iar creşterea calităţii nu trebuie privită ca un control punitiv de a asigura un nivel de calitate predeterminat, ci mai degrabă ca un proces dinamic care încurajează o îmbunătăţire continuă a rezultatelor asistenţei medicale. Aceasta înseamnă o evaluare şi o monitorizare continuă a celor mai importanţi parametri care semnifică un nivel de calitate acceptabil. Prin urmare, este esenţial ca serviciile de sănătate să fie organizate astfel încât rezultatul la nivelul sănătăţii pacientului să reprezinte principala preocupare în identificarea nevoilor, definirea proceselor şi evaluarea rezultatelor. Întregul proces ar trebui să vizeze îmbunătăţirea stării de sănătate, satisfacţia pacienţilor şi cost-eficienţa, spre deosebire de politicile tradiţionale în care sistemul de sănătate era privit din perspectiva nevoilor, cu planuri elaborate doar în funcţie de nevoi sau de bugetele istorice.
Există două argumente principale pentru introducerea unui sistem de gatekeeping într-un sistem de sănătate(9). Se consideră că punerea în practică a unui asemenea sistem conduce la un mai bun control al costurilor, prin scăderea intervenţiilor care nu sunt necesare. Al doilea argument ar fi că asistenţa medicală secundară este mai eficient utilizată, deoarece un medic de familie are informaţii mai bune decât pacientul despre calitatea îngrijirilor din asistenţa secundară.
De ce avem nevoie de gatekeeping?
Rolul de gatekeeper în sistemul de sănătate este însă destul de controversat. În general, decidenţii din domeniul sanitar consideră că este o metodă valabilă pentru controlul costurilor. Totuşi, studiile nu au dovedit în mod clar acest lucru până în prezent.
Un studiu interesant publicat în 2007 a încercat să demonstreze impactul rolului de gatekeeper al medicilor de familie prin simulare matematică(10).
Deoarece medicii de familie sunt de obicei mai bine informaţi decât pacienţii cu privire la caracteristicile asistenţei medicale secundare, în ceea ce priveşte calitatea şi specialităţile disponibile, orientarea pacienţilor către spitale poate fi mai bună ca urmare a rolului de gatekeeper. Cu toate acestea, trebuie măcar discutate potenţialele efecte asupra concurenţei pe piaţa spitalelor, dacă putem vorbi de aşa ceva într-un sistem de sănătate, o piaţă strict controlată. Studiul a constatat că, atunci când preţul nu este reglementat din exterior, rolul de gatekeeper poate influenţa concurenţa între spitale. În acest caz, prin obligarea pacientului de a trece pe la medicul de familie înainte de a beneficia de asistenţă medicală secundară, acest lucru poate spori concurenţa într-o asemenea măsură încât stimulează specializarea şi creşterea calităţii la nivelul spitalelor, pentru că ele concurează în faţa medicilor care le trimit clienţi. Studiul arată că rolul de gatekeeper poate fi şi util pentru orientarea pacientului în sistem, dacă este jucat cu onestitate.
Informaţii mai detaliate despre rolul de gatekeeper găsim într-o recenzie sistematică publicată în 2011. Autorii au trecut în revistă mai mult de 4.000 de studii legate de acest subiect şi au analizat în final 32. Legat de simptome şi morbiditate, nu s-au găsit diferenţe între accesul direct la spital sau limitat de gatekeeper. Calitatea vieţii a fost studiată doar de două cercetări, utilizând chestionarul SF-36, şi au sugerat un răspuns pozitiv doar în cazul durerilor fizice şi al limitărilor funcţionale. În ceea ce priveşte satisfacţia pacienţilor legată de îngrijirile primite, aceasta a fost analizată în cinci studii. Într-unul, pacienţii s-au dovedit nemulţumiţi de limitarea impusă de gatekeeper, iar într-un trial controlat randomizat mai mulţi pacienţi s-au arătat foarte satisfăcuţi cu accesul liber la spital. De asemenea, s-a observat un număr mai mic de spitalizări în sistemul de gatekeeping. 12 studii analizate privind îngrijirile în ambulatoriu au sugerat un număr mai mic de trimiteri la specialist în sistemul de gatekeeping. Totuşi, niciun studiu nu a arătat o mai mare utilizare a medicului de familie în paralel cu scăderea numărului de accesări la specialistul din ambulatoriu. Legat de accesarea UPU/departamente de urgenţă, studiile nu au dovedit în mod concludent influenţarea accesului de către gatekeeper. Legat de costuri, studiile au arătat o scădere a accesărilor la nivelul spitalului şi a costurilor cu până la 70%, deşi cu foarte mare variabilitate(11).
Bodenheimer argumentează că rolul de gatekeeper al asistenţei medicale primare în care obiectivul medicului de familie ar trebui să fie reducerea trimiterilor pacienţilor la specialişti pentru a scădea costurile nu este cel mai adecvat sistem în care ar trebui practicată medicina(12). Dar tot el subliniază că nici întoarcerea la accesul necoordonat al pacienţilor la specialişti nu este o alegere proastă. El propune ca medicul de familie să fie transformat din gatekeeper în coordonator al îngrijirilor şi obiectivul să fie integrarea îngrijirilor primare şi de specialitate pentru a creşte calitatea actului medical. Din păcate, acest model este destul de greu de pus în practică şi implică mai multe elemente, în primul rând posibilităţi de comunicare, desigur, pe cale electronică, între specialişti. În al doilea rând, trebuie găsite mecanisme financiare prin care medicii de familie să fie încurajaţi şi recompensaţi pentru a face managementul unor cazuri mai complexe şi pentru a descuraja inflaţia de trimiteri inutil atât de la medicul de familie către specialist, cât şi între specialişti (mecanism care la noi este cunoscut ca „suveică”).
|
Caseta 2. Ţinta 16 – Managementul calităţii îngrijirilor |
Şi Greenfield, mai recent, afirmă că ar trebui regândit rolul de gatekeeper. Se pare că „politica bună de gatekeeping trebuie să realizeze o balanţă cât mai corectă între nevoile clinice, alegerile pacientului şi constrângerile sistemului”(13). El citează experienţa Franţei, care a introdus modelul de „medic preferat”, adică pacientul era bonificat dacă trecea întâi pe la medicul de familie, înainte de a ajunge la specialist. Rezultatele au fost foarte puţin încurajatoare şi constrângerea aceasta a generat, practic, creşterea plăţii către specialişti. De asemenea, citează modelul din Olanda, unde medicii de familie au ajuns la concluzia că pacienţii primesc prea multă îngrijire, astfel încât efectul a fost de a adopta o atitudine de „satisfacere a dorinţelor” pacientului, scăzând rolul de gatekeeper. În final, autorul susţine că rolul de gatekeeper poate ar trebui să devină un mecanism complementar într-un sistem de îngrijiri integrate, în care demarcarea între asistenţa primară şi cea secundară să fie mai puţin vizibilă, astfel încât pacientul să poată beneficia cât mai prompt de toate serviciile de care are nevoie în mod real. Greenfield spune foarte sugestiv: „decât să ne concentrăm pe poartă – cine o controlează şi cât de mult –, poate ar trebui să ne concentrăm mai mult pe colaborarea dintre medicul de familie şi specilişti, pe de o parte, şi pacientul, de cealaltă parte, el fiind de fapt cel care decide asupra sănătăţii lui”.
Gatekeepingul în România
Am spus că România a excelat în decizii nefericite în acest domeniu. Cum am văzut până acum, de 40 de ani se tot vorbeşte de rolul important al medicinei de familie, multe ţări din Europa au găsit calea. Noi în 1978 aveam deja un sistem de asistenţă primară destul de bun, după modelul sovietic. Ca şi alte ţări, după căderea comunismului am „privatizat” cabinetele, în sensul că statul şi-a luat mâna de pe cabinetele de medicină de familiei, medicii au fost transformaţi în mici antreprenori şi li s-a dat voie să-şi croiască drumul. În afară de atomizarea cabinetelor, în România mai aveam o problemă: policlinicile, în care lucrau foarte mulţi specialişti, care nu îşi găseau locul în spitale. Cu toate acestea, numărul posturilor scoase la rezidenţiat pentru medicii de familie a scăzut simţitor, în fiecare an, iar numărul rezidenţilor de alte specialităţi a crescut foarte mult. Statul şi comunităţile locale nu au investit aproape nimic în asistenţa primară, deoarece erau deja unităţi private. Toate eforturile, de zeci de ani, sunt canalizate spre recondiţionarea, renovarea şi dotarea continuă a spitalelor.
În documentul „Strategia de sănătate publică a României” 2014-2020 există câteva menţiuni care se referă la activitatea asistenţei medicale primare. Documentul citează concluziile experţilor NICE, care au oferit consultanţă pentru Ministerul Sănătăţii(14): „există o subfinanţare relativă a sectorului de asistenţă primară şi ambulatorie”, iar acest lucru, asociat cu anomalii structurale şi de finanţare, pare să fi condus la o „subutilizare aparentă a asistenţei medicale primare”, la o „aparentă suprautilizare a asistenţei medicale spitaliceşti” şi, ca urmare, la un transfer extins al costurilor, cu apariţia de stimulente „perverse”. Potrivit observaţiilor experţilor NICE, medicii de la toate nivelurile de asistenţă nu sunt utilizaţi eficient sau cu efect maxim, iar asistenţa medicală în ambulatoriu şi asistenţa primară în special nu beneficiază de prioritatea adecvată, fiind insuficient finanţate faţă de alte sectoare ale asistenţei medicale, pe lângă alte constrângeri care limitează capacitatea medicilor de a practica în mod eficient asistenţa medicală în ambulatoriu. În absenţa unei politici şi a unui sistem naţional de asigurare şi îmbunătăţire a calităţii, nu există date de performanţă clinică care să permită corelarea utilizării serviciilor de sănătate cu rezultate care reflectă contribuţia acestora la starea de sănătate.
Strategia Naţională de Sănătate subliniază că „utilizarea crescută a serviciilor spitaliceşti este atribuită capacităţii reduse a sectorului extraspitalicesc şi, în principal, eşecului în asigurarea rolului de «gatekeeping» al asistenţei primare, în timp ce nivelurile suboptimale ale unor indicatori-cheie ai eficacităţii programelor de sănătate publică pot fi atribuite eşecului asistenţei primare în rolul său de vector al intervenţiilor de sănătate publică şi medicină preventivă”. Această formulare, ruptă din context, a fost propagată frecvent în spaţiul public, generând tensiuni în rândul medicilor de familie. Realitatea este că rolul de gatekeeper al asistenţei medicale nu a fost îndeplinit, dar nu din cauza medicilor de familie, ci din cauza politicilor defectuoase.
În acelaşi document sunt prezentate dovezi care arată cum gatekeepingul este încălcat: „nu au bilet de trimitere de la medicul de familie circa 75% din cazurile internate în spital şi 50% din pacienţii internaţi în regim de urgenţă, indiferent de cauza de spitalizare(15). În plus, datele DRG relevă în mod constant că o proporţie însemnată de internaţi au diagnostice de afecţiuni tratabile în ambulatoriu şi/sau medicină de familie (ex.: hipertensiune arterială, BPOC şi astm bronşic, diabet zaharat necomplicat, otită medie la copil etc.) şi astfel rata spitalizărilor evitabile este mare în România”. În raportul-sinteză al CNAS din 2016 se menţionează că medicii de familie au eliberat 14.888.583 de bilete de trimitere, dar la cabinetele medicilor de alte specialităţi au fost decontate 6.915.117 cu bilet de trimitere de la medicul de familie. Totuşi, CNAS a decontat în final 17.984.094 de consultaţii (cu sau fără bilet de trimitere de la medicul de familie).
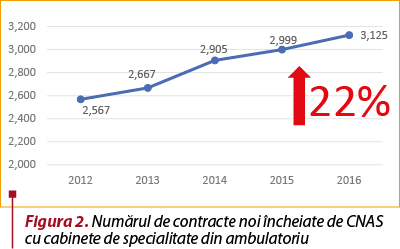
De altfel, tot în Strategia de Sănătate a României se menţionează că „numărul crescut de medici specialişti din spitale, mai ales pentru anumite specialităţi (ex.: cardiologie, ginecologie) şi numărul crescut de entităţi prin care se permite trimiterea către internare/accesul la servicii spitaliceşti reprezintă factori ce contribuie la numărul crescut de spitalizări nejustificate, evitabile”. Şi totuşi, în anii care au urmat nu s-a schimbat nimic. Numărul de specialişti din ambulatoriu a crescut, iar numărul de contracte încheiate de CNAS cu cabinetele de alte specialităţi a crescut cu 22% între anii 2012 şi 2016 (figura 2).
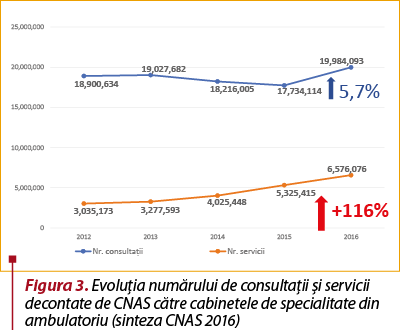
Şi mai clar se poate observa în figura 3 cum a evoluat numărul de consultaţii şi de servicii decontate de CNAS către cabinetele de specialitate în perioada 2012-2016. Chiar dacă numărul de consultaţii nu a crescut decât cu 5,7%, numărul de servicii decontate a crescut de peste două ori (cu 116%) în aceşti patru ani (sursa: sinteza CNAS 2016) .
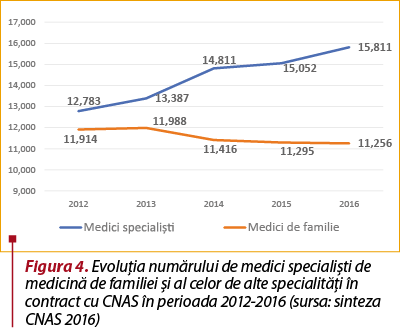
De altfel, în figura 4 se poate vedea că, de fapt, în România, în 2016, în afara spitalului funcţionau mai mulţi medici specialişti (15.811) decât medici de familie (11.256). Evident, cabinetele din ambulatoriul de specialitate sunt 99% în mediul urban. În plus, Institutul Naţional de Statistică a raportat că „în anul 2017, la fel ca în anul precedent, discrepanţele pe medii de rezidenţă privind asigurarea populaţiei cu personal medical sunt evidenţiate de numărul mai mare de locuitori (aparţinând populaţiei rezidente) care au revenit unui cadru medico-sanitar, astfel: în mediul rural au revenit de 8 ori mai mulţi locuitori unui medic, de 6 ori mai mulţi locuitori unui medic dentist şi de 4 ori mai mulţi locuitori unui farmacist, faţă de mediul urban”. În plus, putem menţiona şi 823 de centre de diagnostic şi tratament, centre medicale şi centre de sănătate, în creştere cu 19 unităţi faţă de anul 2016, 461 de ambulatorii de specialitate şi ambulatorii integrate spitalelor, precum şi reţeaua de 6300 de laboratoare medicale. Numărul de farmacii, drogherii şi puncte farmaceutice a fost de 9700 în 2017.
Deci, dacă luăm în considerare că unui medic de familie îi revine aproape o farmacie, iar la doi medici de familie revine un laborator, ne putem face o imagine completă despre modul cum este înţeleasă politica în domeniul sănătăţii în ţara noastră.
Comportamentul de trimitere al medicilor de familie este şi el analizat. Rata trimiterilor este de 9% în mediul rural şi de 12% în mediul urban, diferenţă ce denotă o influenţă crescută a ofertei asupra cererii de servicii şi o capacitate scăzută a medicilor de familie de a gestiona cererile pacienţilor. Comparaţiile internaţionale arată că astfel de rate de trimitere sunt foarte mari, însă nu trebuie uitat că o mare parte a trimiterilor în ambulatoriu sunt cauzate şi de regulile impuse prin contractul-cadru, reguli care restrâng dreptul de prescriere autonomă a unor investigaţii şi tratamente de către medicii de familie. Aceştia din urmă neputând recomanda anumite investigaţii sau tratamente decât cu scrisoare medicală de la specialist, pacientul este trimis la 6 luni să-şi reînnoiască scrisoarea medicală, evident decontându-se încă două consultaţii la specialist, ceea ce de fapt creşte costurile. Evident, dacă pacientul ar fi consultat de specialist, tot ar fi un avantaj, dar de obicei serviciile fiind aglomerate, totul se rezumă la un act administrativ.
Într-o piaţă de servicii de sănătate în care fiecare segment de asistenţă medicală şi fiecare unitate medicală sunt în competiţie pentru atragerea de venituri, este destul de previzibil că rolul de gatekeeper nu poate funcţiona corect.
În plus, fiindcă toate acestea nu erau suficiente, Parlamentul a votat o lege prin care toţi specialiştii din cabinetele private pot solicita să încheie contracte cu CNAS doar pentru eliberarea de reţete compensate, trimiteri şi concedii medicale. Deşi Ministerul Sănătăţii şi CNAS s-au opus acestei propuneri legislative, Parlamentul a votat legea în unanimitate. Deocamdată se lucrează la normele metodologice. Dar este posibil ca orice urmă de gatekeeping să dispară în curând, iar costurile CNAS să crească foarte mult. Implicaţiile acestei legi sunt foarte mari, atât financiare, cât şi la nivelul bulversării continuităţii îngrijirilor medicale. Deocamdată nu există niciun mecanism eficient de comunicare, astfel încât vor apărea dublări de servicii medicale, poate chiar de tratamente, şi necoordonarea actului medical.
Concluzii
Statul român, care elaborează politica de sănătate, ar trebui să pună în aplicare mecanismele pe care le are la dispoziţie pentru a soluţiona problemele pe care iată că le are menţionate negru pe alb în Strategia de Sănătate a României. Şi totuşi, aceste puncte nu sunt puse în aplicare, iar demnitari de rang înalt îşi propun să dezvolte doar spitalele în general, să crească încrederea populaţiei în spitale. Nimeni nu spune că spitalele nu trebuie susţinute, dar asistenţa primară este pur şi simplu ignorată, în ciuda tuturor recomandărilor din partea experţilor, ale Organizaţiei Mondiale a Sănătăţii şi ale altor organisme.
Deci, gatekeepingul rămâne totuşi un mecanism important într-un sistem de sănătate şi este încă utilizat în multe ţări. Desigur, el trebuie susţinut prin politici corespunzătoare, prin mecanisme financiare şi de control adecvate. Trebuie să găsim un echilibru între ceea ce înseamnă nevoile clinice, alegerea pacientului şi limitările sistemului de sănătate.
Să nu uităm că luna aceasta va avea loc la Astana, tot în Kazahstan, Conferinţa OMS, la care se împlinesc 40 de ani de la Declaraţia de la Alma-Ata, ocazie cu care va fi reînnoită declaraţia privind întărirea medicinei de familie. La conferinţă va participa şi delegaţia României, la nivel înalt. Poate cu această ocazie vor afla despre importanţa medicinei de familie, despre rolul ei în cadrul unui sistem de sănătate, şi poate vom auzi numai de bine.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
- Starfield B, Shi L, Macinko J. Contribution of primary care to health systems and health. The milbank quarterly. 2005 Sep 1;83(3):457-502.
- World Health Organization. The Declaration of Alma Ata. Presented at. In: International Conference on Primary Health Care. Alma Ata 1978.
- Roberts JL. Terminology for the WHO Conference on European Health Care Reform. Copenhagen, WHO Regional Office of Europe. 1996.
- Van Lerberghe W. The world health report 2008: primary health care: now more than ever. World Health Organization; 2008.
- Shi L, Starfield B. Primary care, income inequality, and self-rated health in the United States: a mixed-level analysis. International Journal of Health Services. 2000 Jul;30(3):541-55.
- World Health Organization. Health21: the health for all policy framework for the WHO European Region. World Health Organization. Regional Office for Europe; 1999.
- Masseria C, Irwin R, Thomson S, Gemmill M, Mossialos E. Primary care in Europe. The London School of Economics and Political Science. 2009 Dec:1-42.
- Jamoulle M. Quaternary prevention, an answer of family doctors to overmedicalization. International journal of Health Policy and Management. 2015 Feb;4(2):61.
- Scott A. Economics of general practice. Handbook of health economics. 2000 Jan 1;1:1175-200.
- Brekke KR, Nuscheler R, Straume OR. Gatekeeping in health care. Journal of Health Economics. 2007 Jan 1;26(1):149-70.
- Garrido MV, Zentner A, Busse R. The effects of gatekeeping: a systematic review of the literature. Scandinavian journal of Primary Health Care. 2011 Mar 1;29(1):28-38.
- Bodenheimer T, Lo B, Casalino L. Primary care physicians should be coordinators, not gatekeepers. Jama. 1999 Jun 2;281(21):2045-9.
- Greenfield G, Foley K, Majeed A. Rethinking primary care’s gatekeeper role. BMJ. 2016 Sep 23; 354:i4803.
- Ruiz F, Lopert R, Chalkidou K. NICE International.
- World Bank. Romania Functional Review. Health Sector. Final Report, May 25, 2011.
Articole din ediţiile anterioare
Este etică legalizarea vânzării de organe?
Înlăturarea obstacolelor tehnice în realizarea transplantului şi rezolvarea problemei reprezentate de rejetul grefei au condus la o dezvoltare în...
COVID-19 şi importanţa critică a reabilitării medicale a pacientului
COVID-19 şi importanţa critică a reabilitării medicale a pacientului
Investigaţii utile medicului de familie pentru monitorizarea pacienţilor cu diabet zaharat
Metabolismul glucidelor cuprinde totalitatea reacţiilor biochimice de catabolism şi anabolism ale acestora, reglate prin mecanisme proprii sau de ...
Alăptarea - soluţia dezvoltării trainice
Săptămâna Mondială a Alăptării este organizată în fiecare an la începutul lunii august, pentru a celebra semnarea „Declaraţiei Innocenti” din augus...