Ablaţia exclusiv endoscopică minim invazivă transcutanată a unei tumori orbitare – prezentare de caz
Exclusively minimally invasive endoscopic transcutaneous approach of an orbital tumor – case report
Abstract
Pleomorphic adenoma is the most common benign intraorbital tumor. The diagnosis based on clinical and imagistic specific signs, followed by a proper surgical excision, leads to an excellent prognosis in the vast majority of cases. This paper presents a minimally invasive endoscopic transcutaneous approach, through a 20 mm incision, with tumor endoscopically debunking, keeping the tumor capsule intact, with the complete resection of the tumor after its detachment from the right optic nerve.Keywords
orbital endoscopypleomorphic adenomaRezumat
Adenomul pleomorf este cea mai frecventă tumoră benignă intraorbitară. Diagnosticul clinic şi imagistic precis, urmat de excizia chirurgicală adecvată, duce la un prognostic excelent în marea majoritate a cazurilor. Prezentăm în această lucrare abordul minim invaziv transcutanat endoscopic, printr-o incizie de 20 mm şi debulking tumoral endoscopic cu respectarea capsulei pentru ablaţia unei formaţiuni tumorale orbitare în contact cu nervul optic drept.Cuvinte Cheie
endoscopie orbitarăadenom pleomorfCea mai frecventă tumoră benignă dezvoltată intraorbitar este adenomul pleomorf de glandă lacrimală, o tumoră benignă mixtă formată din componente epiteliale şi mezenchimale. Aceste formaţiuni se caracterizează printr-o creştere lentă şi nedureroasă. Având originea la nivelul glandei lacrimale, în mod obişnuit adenoamele pleomorfe se dezvoltă în cadranul supero-extern al orbitei, extraconal, deplasând globul ocular inferior şi lateral. Tumorile voluminoase determină în cele din urmă apariţia diplopiei.
Deşi benigne, aceste tumori epiteliale au tendinţa de a recidiva şi de a suferi o transformare malignă în cazul în care nu sunt excizate complet.
Imagistica de elecţie în diagnosticarea adenoamelor pleomorfe este RMN-ul. Acestea apar ca leziuni izointense, cu margini bine delimitate.
Dacă descoperirile radiografice şi concluziile clinice sunt sugestive pentru adenom pleomorf, nu este recomandată o biopsie diagnostică, deoarece pot avea loc o însămânţare a căii de abord şi o reapariţie ulterioară a adenomului.
A fost raportată o rată de recurenţă de până la 30% pe cinci ani în cazurile în care s-au prelevat biopsii aspirative.
Tratament
Intervenţia chirurgicală prin orbitotomie este elementul principal al tratamentului, cu rezecţia completă a capsulei tumorale. Îndepărtarea incompletă a capsulelor în momentul intervenţiei chirurgicale poate duce la o rată semnificativ ridicată de recurenţă în cavitatea orbitară. Reapariţia este şi mai dificil de tratat, deoarece acestea sunt adesea multiple şi se infiltrează în structurile orbitare normale, lăsând exenteraţia orbitară ca singura opţiune terapeutică în unele cazuri. Prognosticul este excelent atunci când leziunea este complet excizată cu o capsulă intactă. Rata de recidivă este mai mică de 3% după 5 ani în astfel de cazuri. Radioterapia, deşi nu este folosită în mod obişnuit, poate fi luată în considerare în cazul unor leziuni recurente sau reziduale.
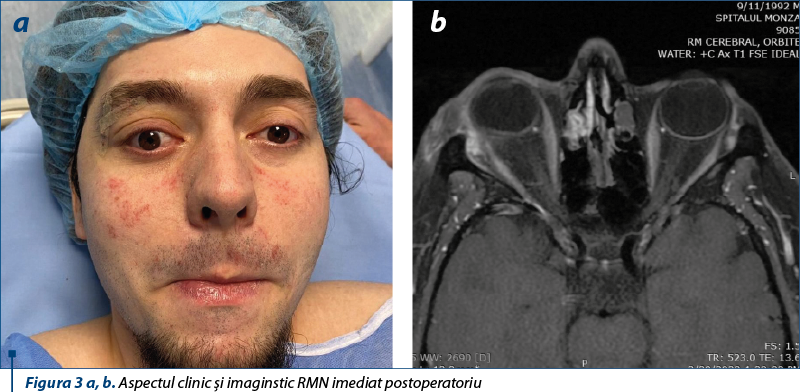
În această lucrare prezentăm cazul unui pacient în vârstă de 27 de ani, care se prezintă în spitalul nostru pentru apariţia unei formaţiuni tumorale orbitare drepte, extraconală, ce determină exoftalmie inferolaterală, senzaţie de plenitudine orbitară şi diplopie (figura 1 a, b). Afirmativ, formaţiunea a apărut în urmă cu aproximativ 5 luni, cu o progresie volumetrică lentă.
Pacientul efectuează examen IRM cerebral, care evidenţiază o formaţiune înlocuitoare de spaţiu de 22/24/21 mm, dezvoltată extraconal de la nivelul glandei lacrimale drepte. Formaţiunea exercită efect de masă asupra muşchiului drept lateral şi drept superior, deformează globul ocular şi intră în contact cu nervul optic drept în regiunea lui retrobulbară.
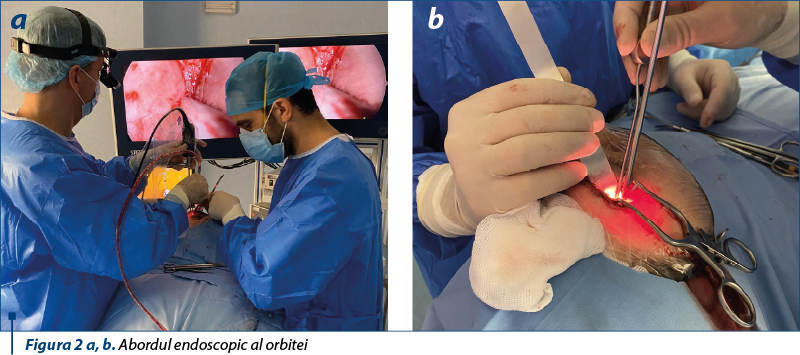
Se decide şi se practică o intervenţie chirurgicală minim invazivă, cu abord endoscopic printr-o incizie subsprâncenoasă fronto-zigomatică dreaptă, de aproximativ 2 cm, cu evidenţierea rebordului osos al periorbitei şi al glandei lacrimale.
Se pătrunde endoscopic în profunzimea orbitei, iar dimensiunile tumorii raportate la abordul minim invaziv fac necesar un debulking tumoral. După descoperirea polului anterior al formaţiunii, se incizează capsula şi se explorează endoscopic interiorul tumorii (figura 2). Cu ajutorul microdebriderului (lama de 2 mm) se evacuează o bună parte din ţesutul tumoral, respectând cu stricteţe capsula.
În urma debulkingului tumoral, formaţiunea devine manevrabilă intraorbitar, se detaşează cu uşurinţă de pe muşchiul drept superior şi drept lateral şi se decolează capsula sub control endoscopic cu optica de 00 de pe nervul optic drept. Formaţiunea este extirpată în totalitate şi se trimite piesa la examenele histopatologic şi imunohistochimic.
Hemostază eficientă cu ajutorul cauterului monopolar 7w şi al celui bipolar 5w. Sutură în două straturi, intradermică la nivelul tegumentului (Vicryl 5.0) şi aplicaţie de SteriStrip® la nivelul plăgii.
Imediat postoperatoriu, pacientul efectuează examen RMN cranian, care confirmă rezecţia tumorală completă.
Examenul microscopic pune în evidenţă o formaţiune tumorală bine circumscrisă la periferie de ţesut fibroconjunctivo-adipos, reprezentată de două componente: una epitelială, alcătuită din formaţiuni glandulare de dimensiuni variate, pe alocuri cu spaţii glandulare ramificate, colabate, tapetate de două rânduri de celule, epiteliale şi mioepiteliale, lipsite de atipii, asociată cu o componentă mezenchimală, cu zone laxe, mucinoase, cu celule fuziforme, focal cu metaplazie condroidă, osoasă şi scuamoasă.
Testarea imunohistochimică stabileşte diagnosticul de adenom pleomorf de glandă lacrimală, cu Ki-67 – pozitiv, cu index nuclear de 6%.
Concluzii
În timp ce tumorile lacrimale sunt în general rare, adenomul pleomorf este cea mai frecventă tumoră epitelială care se găseşte intraorbitar.
Diagnosticul clinic şi imagistic precis, urmat de excizia chirurgicală adecvată, duce la un prognostic excelent în marea majoritate a cazurilor. Recidiva locală este adesea rezultatul unei excizii incomplete sau al unor manevre incomplete ori intempestive de biopsie preoperatorie.
Imaginile clinice şi imagistice au fost publicate prin amabilitatea şi având acordul scris al pacientului.
Bibliografie
-
Antony J, Gopalan V, Smith RA, Lam AK. Carcinoma ex pleomorphic adenoma: a comprehensive review of clinical, pathological and molecular data. Head Neck Pathol. 2012;6(1):1–9.
-
Binatli Ö, Onur Y, Özdemir N, Erdoğan IG. Pleomorphic adenoma of lacrimal gland. J Surg Case Rep. 2013;13(10):rjt089.
-
Iyeyasu J, Reis F, Altemani A, Monteiro de Carvalho K. An unusual presentation of lacrimal gland pleomorphic adenoma. Rev Bras Oftalmol. 2013;72(5):338–340.
-
Mendoza PR, Jakobiec FA, Krane JF. Immunohistochemical features of lacrimal gland epithelial tumors. Am J Ophthalmol. 2013;156(6):1147–1158. e1.
-
Rose GE, Wright JE. Pleomorphic adenoma of the lacrimal gland. Br J Ophthalmol. 1992 Jul;76(7):395-400.
-
Moore K, Dalley AF, Agur AM. Clinically oriented anatomy. 6th ed. Lippincott Williams & Wilkins, A Wolters Kluwer Business; Baltimore, MD and Philadelphia, PA: 2010. Chapter 7: head; pp. 892–893.
-
Vahdani K, Rose GE. Palpebral Pleomorphic Adenomas of the Lacrimal Gland. Ophthalmic Plast Reconstr Surg. 2020 May 4. doi: 10.1097/IOP.0000000000001682.
-
Weis E, Rootman J, Joly TJ. Epithelial lacrimal gland tumors: pathologic classification and current understanding. Arch Ophthalmol. 2009;127(8):1016–1028.