Antibioterapia în pneumonia comunitară
Antibiotherapy in Community-Acquired Pneumonia
Abstract
Community-acquired pneumonia remains a health problem in children. In the light of current approaches, it is necessary to assess the severity of pneumonia, for the initial approach and subsequent treatment, either outpatient or, if applicable, in the hospital. Antibiotic therapy should be of first intention in selected cases with clinical and biological arguments. Patient monitoring confirm the effectiveness of antibiotic or, if necessary, recourse to complex antibiotic therapy or use of second line drugs.Keywords
community-acquired pneumoniachildrenantibiotherapyRezumat
Pneumonia comunitară rămâne o problemă de sănătate la copil. În lumina abordărilor actuale, e necesară o apreciere a severităţii pentru măsurile iniţiale şi terapia ulterioară, fie în ambulator fie, dacă este cazul, în spital. Antibioterapia se impune de primă intenţie în cazurile selectate, cu deteriorare clinică şi biologică. Monitorizarea pacientului confirmă eficienţa antibioterapiei sau, dacă e cazul, se recurge la antibioterapie complexă sau de linia a doua.Cuvinte Cheie
pneumonie comunitarăcopilantibioterapieGeneralităţi
Pneumonia acută comunitară (PAC) dobândită este cea mai frecventă boală infecţioasă care impune consultul medical, fiind responsabilă de mortalitate şi morbiditate crescute la nivel mondial. Ghidurile actuale ale PAC recomandă stratificarea pacienţilor în grupe de risc şi abordarea tratamentului empiric în funcţie de prezenţa unor factori specifici. Tratamentul bazat pe aplicarea unor astfel de ghiduri ameliorează evoluţia şi reduce costurile îngrijirilor necesare.
Criterii de diagnostic al PAC
Clinic:
-
use, febră >38,5°C, junghi toracic t
-
polipnee, tiraj, submatitate la percuţie, raluri crepitante,
-
deshidratare
-
conjunctivită granulomatoasă (la sugarii mici cu pneumonie cu Chlamydia)
-
uneori dureri abdominale.
Paraclinic:
-
reactanţi de fază acută pozitivi: VSH crescut, hiperleucocitoză cu neutrofilie
-
Radiografia toracică:
- opacităţi multiple bine delimitate (bronhopneumonie la sugar şi copilul mic)
- opacităţi bine delimitate lobare sau segmentare (pneumonie lobară, segmentară, la copilul mare)
- abces, pneumatocel, pneumotorace, colecţie pleurală.
-
Gazele sangvine şi pH-metrie Astrup
- hipoxemie şi retenţie de dioxid de carbon
- pulsoximetrie: reducerea SatO2
- acidoză
-
ultrasonografie toracică
-
examen CT
-
pentru diagnostic etiologic
- aglutininele la rece (pentru Mycoplasma)
- culturile din aspirat traheobronşic sunt necesare în cazurile greu responsive la terapia antibiotică iniţiată
- hemoculturi
- cultura din lichidul pleural în pneumoniile complicate.
Etiologia probabilă sau confirmată
-
Nou-născut: streptococul de grup B, germeni gram-negativi
-
Copii de 1 lună - 3 luni: Chlamydia, Streptococcus grup B, Haemophilus Influenzae tip B
-
Copii de 3 luni - 3 ani: Streptococcus pneumoniae (pneumococ), Haemophilus Influenzae B
-
Copii de 3-5 ani: Streptococcus pneumoniae, Haemophilus Influenzae tip B, Staphylococcus
-
Copii peste 5 ani: Mycoplasma pneumoniae, bacterii anaerobe, Staphylococcus aureus.

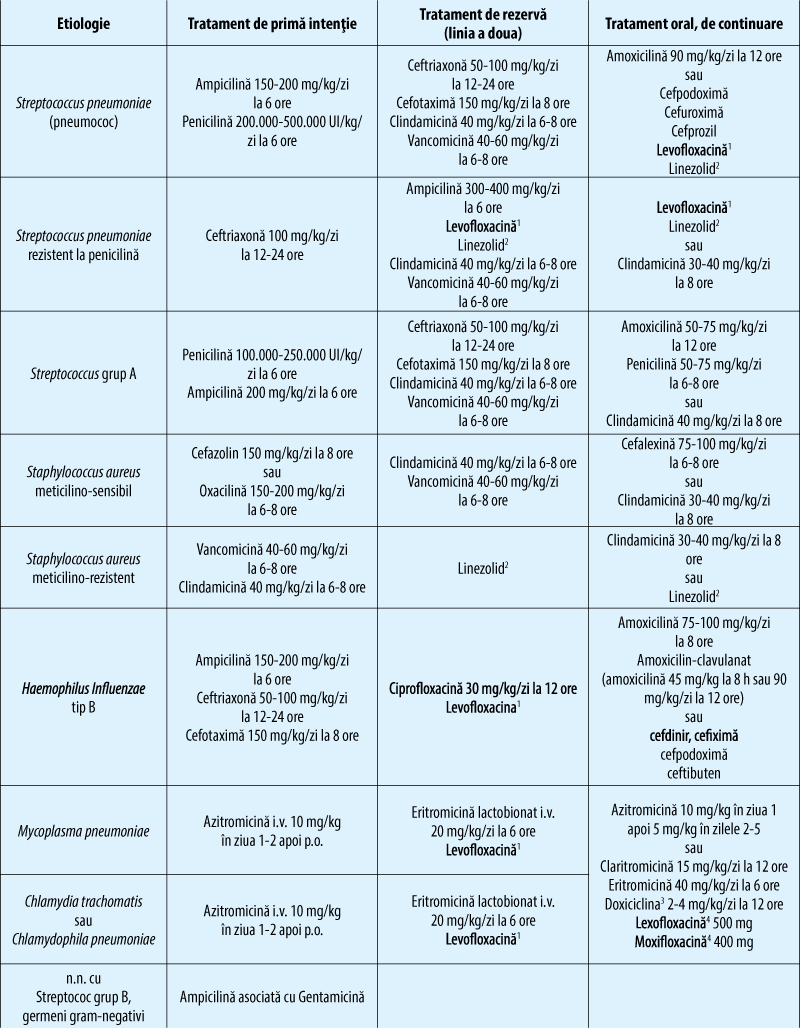
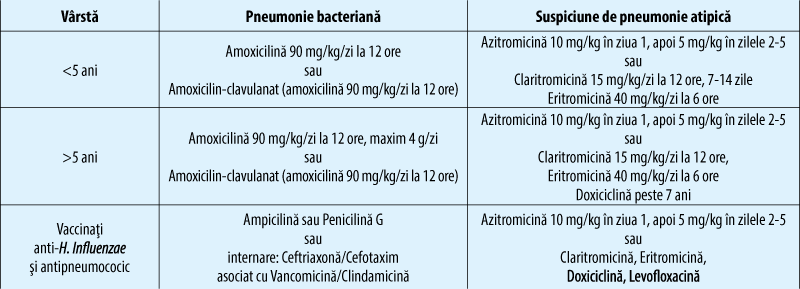
În prezent, ghidurile recomandă utilizarea cefalosporinelor ca terapie empirică de primă intenţie în PAC. În ultimii ani au fost descoperite şi introduse în tratament cefalosporine noi, cum ar fi Ceftarolina, o cefalosporină de generaţia a 5-a, cu administrare parenterală, sau Ceftobiprole, o cefalosporină cu spectru larg, cu activitate microbiologică împotriva majorităţii bacteriilor tipice, inclusiv stafilococul meticilino-rezistent (MRSA).
Au fost descoperite şi alte clase de antibiotice noi, dintre care menţionăm ketolidele, quinolonele sau alte antibiotice.
Ketolidele reprezintă o subclasă nouă de macrolide care au eficienţă în terapia patogenilor respiratori rezistenţi la macrolide. Cethromycina este o ketolidă orală, recomandată la pacienţi cu PAC uşoară sau moderată. Solithromycina are eficienţă demonstrată in vitro asupra celor mai frecvenţi agenţi etiologici izolaţi în PAC şi în infecţiile cutanate, având un profil de siguranţă bun.
Quinolonele joacă un rol important în tratamentul PAC, utilizarea lor fiind în creştere în ultimele decade. La adulţi, acestea sunt recomandate în numeroase protocoale de tratament, însă la copil studiile mai vechi au evidenţiat efecte negative asupra sistemului musculoscheletal. Studii mai recente demonstrează siguranţa fluoroquinolonelor, care pot fi administrate de la vârsta de sugar, mai ales în infecţii cu germeni multirezistenţi. Nemonoxacina este o quinolonă nonfluorinată, cu activitate potentă in vitro şi in vivo împotriva majorităţii agenţilor etiologici ai PAC, inclusiv S. pneumoniae multirezistent. Zabofloxacina este o fluoroquinolonă cu rate de vindecare clinică şi microbiologică similare cu moxifloxacina şi levofloxacina la pacienţii adulţi cu PAC uşoară sau moderată. JNJ-Q2 este o quinolonă 4-fluorinată destinată tratamentului infecţiilor cutanate şi PAC. O altă fluoroquinolonă nouă aflată în curs de evaluare este KPI-10, care are efect potent inclusiv asupra MRSA.
Criterii de monitorizare a eficienţei
Clinic: remiterea detresei respiratorii, scăderea febrei.
Paraclinic:
-
normalizarea Proteinei C reactive, remiterea hiperleucocitozei
-
2normalizarea sat.O -
radiografia de control nu este recomandată de rutină - poate fi uneori repetată după 3-6 săptămâni.
Tratament asociat
1. Drenaj pleural continuu în pleurezia parapneumonică.
2. Toracostomie cu drenaj - rareori recomandat.
3. Agenţi fibrinolitici administraţi intrapleural - rar.
4. Antipiretice, analgezicele simple şi antiinflamatoarele nesteroidiene (AINS).
5. Fluidificante ale secreţiilor bronşice.
6. Glucocorticoizii la pacienţii internaţi contribuie la reducerea duratei spitalizării.
7. Fizioterapia toracică şi antitusivele nu trebuie administrate de rutină.
Tratament profilactic
1. Vaccinare anti-H. Influenzae.
2. Vaccinare antipneumococică.
3. Vaccinare antigripală a părinţilor şi persoanelor care asistă sugari sub 6 luni.
4. Vaccinare antipertusis a părinţilor şi persoanelor care asistă sugari sub 6 luni.
5. Vaccinare antigripală peste 6 luni.
6. Vaccinare anti VSR la imunocompromişi.
Bibliografie
1. Bradley JS, Byington CL, Shah SS, Alverson B, Carter ER, eta al. The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America. Clin Infect Dis, 2011 1058-4838. DOI: 10.1093/cid/cir531.
2. Harris M, Clark J, Coote N, et al. BTS guidelines for the management of community acquired pneumonia in children: update 2011. Thorax 2011. doi:10.1136/thoraxjnl-2011-200598 .
3. Thomson A, Harris M. Community-acquired pneumonia in children: what's new? Thorax 2011;66:927-928 doi:10.1136/thoraxjnl-2011-200671.
4. Weiss AK, Hall M, Lee GE, Kronman MP, Sheffler-Collins S, Shah SS. Adjunct corticosteroids in children hospitalized with community-acquired pneumonia. Pediatrics. 2011 Feb;127(2):e255-63.
5. Wunderink RG, Mandell L.Adjunctive Therapy in Community-acquired Pneumonia. Semin Respir Crit Care Med. 2012;33(3):311-318.
6. Viasus D, Garcia-Vidal C, Carratalà J. Advances in Antibiotic Therapy for Community-acquired Pneumonia. Curr Opin Pulm Med. 2013;19(3):209-215.
7. Grady RW. Systemic quinolone antibiotics in children: a review of the use and safety. Expert Opin Drug Saf 2005;4:623-630.
8. Murray TS, Baltimore RS. Pediatric uses of fluoroquinolone antibiotics. Pediatr Ann 2007;36:336-342.

