Din cauza creșterii ratei de suicid prin depresie, această tulburare psihică a devenit una din cele mai studiate condiții psihiatrice. Managmentul eficient al unui depresiv depinde de recunoașterea și diagnosticarea timpurie a depresiei înainte ca aceasta să producă ideație suicidară. Diagnosticul clinic al depresiei, dincolo de recunoașterea clinică a criteriilor de diagnostic, poate fi completat prin utilizarea unor scale clinice specifice, cu diferite grade de complexitate, de la cele mai simple, cum ar fi MADRS, până la cele mai elaborate, precum scala Hamilton, care cuantifică ideația suicidară. Abordarea multidisciplinară a depresiei se reflectă în managmentul terapeutic al acesteia, de la recunoașterea ei la nivelul ambulatoriului primar la evaluarea și tratamentul psihiatric, cu recomandarea ulterioară a urmării unei intervenții psihoterapeutice. Câteva din principiile unui managment sănătos al episodului depresiv cu risc suicidar presupun: evaluarea corectă a riscului suicidar, complianța terapeutică, considerarea comorbidităților, monitorizarea și menținerea răspunsului la tratament, inclusiv prin psihoterapie.
Cuvinte-cheie:
Depresia cu risc suicidar
Depression with suicide risk
First published: 24 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.120.6.2017.1280
Abstract
Rezumat
Due to the increase of the suicide rate caused by depression, this mental disease became one of the most studied psychiatric disorders. The effective management of a depressive patient depends on early recognition and diagnosis, before depression leads to suicidal thoughts. The clinical diagnosis of depression, beyond the clinical recognition of the diagnosis criteria, can be completed using specific scales, with different degrees of complexity, from the simplest ones, such as MADRS, to the most elaborated, such as Hamilton scale, which quantifies the suicidal thoughts. The multidisciplinary approach of depression is reflected on its therapeutic management, from the recognition at the primary ambulatory care to the evaluation and psychiatric treatment, with the subsequent recommendation of a psychotherapeutic intervention. Some principles of a proper management of the depressive episode with suicidal risk include: the correct assessment of the suicide risk; the therapeutic compliance; taking into account the comorbidities; monitoring and maintaining the therapeutic response, even with psychotherapy.
1. Introducere
Sinuciderea, cauză majoră de deces în statisticile Organizația Mondială a Sănătății (OMS) din ultimii 50 de ani, este studiată din multiple perspective, iar considerarea sa drept complicaţie a tulburărilor psihice este sprijinită de evidenţe clinice.
Majoritatea studiilor consideră că rata maximă a suicidului survine în tulburările depresive. Aceste statistici probabil sunt supradimensionate, deoarece ţin cont doar de diagnosticul de la ultima internare(1).Majoritatea autorilor sunt de acord că 90% din suicidari prezintă o tulburare psihică diagnosticabilă în momentul sinuciderii.
2. Diagnosticul depresiei
Sindromul depresiv apare într-o varietate de tulburări psihice cu subtipuri extrem de diverse ca grad de severitate şi particularităţi evolutive.
Episodul depresiv se caracterizează prin intensă trăire afectivă negativă, cu sentimentul durerii morale, al inutilităţii, și cu perceperea viitorului în culori sumbre, lentoare psihomotorie, uneori anxietate. Mimica este concordantă cu trăirile: frunte încreţită, comisuri bucale coborâte, braţele pasive pe lângă corp sau ridicate exprimând deznădejde.
Debutul poate fi lent (săptămâni, luni), cu reducerea iniţiativei, spontaneităţii, dinamismului. Primul episod poate trece neobservat, având o formă relativ uşoară. Alteori, debutul este brusc, cu angoasă, vise terifiante sau comportament suicidar.
În perioada de stare, atinsă în câteva zile sau săptămâni, apare simptomatologia caracteristică: facies trist, plâns facil, frunte cu „omega melancolic”, contact verbal dificil, absenţa comunicării spontane, bradipsihie, bradilalie, percepţie neclară cu prag scăzut perceptiv şi intoleranţă la stimuli puternici, atenţie hipotenace cu biasare asupra stimulilor negativi - hipoprosexie cu hipervigilenţă anxioasă, idei delirante de culpabilitate, negaţie, dezanimare, inhibiţie motorie - chiar stupoare melancolică, tristeţe profundă, disperare, durere morală, descurajare. Uneori în evoluţie apare anestezia psihică dureroasă - incapacitatea de a se bucura, înduioşa sau a simţi afecţiunea persoanelor apropiate. Suferinţa psihică în depresia majoră se exprimă şi prin simptome somatice: astenie, insomnii de trezire sau mixte, inapetenţă, lipsa libidoului etc. Aceste simptome pot culmina cu raptusul melancolic şi comitere de acte impulsive hetero- sau autoagresive.
Pentru acurateţea diagnosticului se folosesc criteriile diagnostice acceptate internaţional, la care se poate adăuga specificantul evolutiv(3).


F32. - Episodul depresiv
Criterii generale
G1. Episodul depresiv durează cel puţin două săptămâni.
G2. Nu au existat simptome hipomaniacale sau maniacale suficiente pentru a satisface criteriile pentru episodul hipomaniacal sau maniacal (F30.-) nicicând în viaţa individului.
G3. Episodul nu poate fi atribuit consumului de substanţe psihoactive (F10 - F19) sau unei tulburări mintale organice (F00 - F19).
F32.0. Episodul depresiv uşor
A. Criteriile generale pentru episodul depresiv trebuie să fie satisfăcute.
B. Cel puţin două dintre următoarele trei simptome trebuie să fie prezente:
1) dispoziţie depresivă absolut anormală pentru individ, prezentă în cea mai mare parte a zilei şi aproape în fiecare zi, în general neinfluenţată de circumstanţe, şi prezentă pentru cel puţin două săptămâni;
2) scăderea interesului sau plăcerii legate de activităţi care sunt în mod normal plăcute;
3) reducerea energiei sau fatigabilitate crescută.
C. Unul sau mai multe simptome din lista următoare trebuie să fie prezente, astfel încât, împreună cu cele de la punctul B, să totalizeze cel puţin 4:
1) reducerea încrederii sau a stimei de sine;
2) idei iraţionale de autoacuzare sau disproporţionate de vinovăţie;
3) gânduri frecvente despre moarte sau suicid, sau orice comportament suicidar;
4) relatări ale individului sau dovezi ale reducerii capacităţii de a gândi sau a se concentra;
5) agitaţie sau lentoare psihomotorie (subiective sau obiective);
6) orice tulburare a somnului;
7) schimbare a apetitului (fie scădere, fie creştere), cu modificarea corespunzătoare a greutăţii corporale.
Un al cincilea caracter poate fi folosit pentru a specifica prezenţa sau absenţa simptomelor somatice (aşa cum este definită mai sus), după cum urmează:
F32.00 - fără simptome somatice
F32.01 - cu simptome somatice
F32.1. Episodul depresiv moderat
A. Criteriile generale pentru episodul depresiv trebuie să fie satisfăcute.
B. Cel puţin două dintre cele trei simptome prezentate la F32.0 criteriul B trebuie să fie prezente.
C. Mai multe simptome din lista de la F32.0 criteriul C trebuie să fie prezente, astfel încât, împreună cu cele de la punctul B, să fie totalizate cel puţin 8.
Un al cincilea caracter poate fi folosit pentru a specifica prezenţa sau absenţa simptomelor somatice (aşa cum este definită mai sus), după cum urmează:
F32.10 - fără simptome somatice
F32.11 - cu simptome somatice
F32.2. Episodul depresiv sever fără simptome psihotice
A. Criteriile generale pentru episodul depresiv trebuie să fie satisfăcute.
B. Toate cele trei simptome prezentate la F32.0 criteriul B trebuie să fie prezente.
C. Mai multe simptome din lista de la F32.0 criteriul C trebuie să fie prezente, astfel încât, împreună cu cele de la punctul B, să fie totalizate cel puţin 8.
D. Halucinaţiile, delirurile şi stuporul depresiv trebuie să fie absente.
F32.3. Episodul depresiv sever cu simptome psihotice
A. Criteriile generale pentru episodul depresiv trebuie să fie satisfăcute.
B. Toate criteriile pentru episodul depresiv sever fără simptome psihotice trebuie să fie satisfăcute, cu excepţia criteriului D.
C. Criteriile pentru schizofrenie (F20.-) sau tulburarea schizoafectivă tipul depresiv (F25.1) trebuie să nu fie satisfăcute.
D. Unul dintre următoarele trebuie să fie prezent:
1) deliruri sau halucinaţii, altele decât cele tipice pentru schizofrenie (descrise la criteriul G1, punctele 1. b, c şi d de la F20.0 - F20.3) (de exemplu, deliruri, altele decât cele complet imposibile sau inadecvate din punct de vedere cultural, şi halucinaţii care nu sunt la persoana a treia sau care fac un comentariu continuu despre comportamentul subiectului); cel mai frecvent întâlnite sunt cele cu conţinut depresiv, hipocondriac, nihilistic, de vinovăţie, de relaţie sau de persecuţie;
2) stuporul depresiv.

A. 5 (sau mai multe) dintre următoarele simptome au fost prezente pe parcursul aceloraşi două săptămâni şi reprezintă o schimbare de la funcţionarea obişnuită; cel puţin unul dintre simptome este fie (1) dispoziţie depresivă, fie (2) pierderea interesului sau a plăcerii:
1. Dispoziţie depresivă în majoritatea timpului zilei sau aproape în fiecare zi, fie relatată direct de către pacient (de exemplu, se simte trist sau simte un gol în suflet), fie observată de către alţii (de exemplu, pare supărat, plânge). Notă: la copii şi adolescenţi, poate fi iritabilitate.
2. Interes sau plăcere marcat diminuate în toate sau aproape toate, activităţile în majoritatea timpului sau aproape în fiecare zi (fie relatată direct de către pacient, fie observată de către alţii).
3. Pierdere în greutate într-o perioadă în care pacientul nu ţine regim, sau câştig în greutate (o schimbare în greutate de mai mult de 5% într-o lună), sau apetit scăzut sau crescut aproape în fiecare zi. Notă: la copii trebuie luat în considerare eşecul în a realiza creşterea aşteptată în greutate.
4. Insomnie sau hipersomnie aproape în fiecare zi.
5. Agitaţie psihomotorie sau lentoare psihomotorie aproape în fiecare zi (observabile de către alţii, nu doar sentimente de nelinişte sau de încetinire).
6. Oboseală sau pierderea energiei aproape în fiecare zi.
7. Capacitate scăzută de a gândi sau de a se concentra, sau indecizie, aproape în fiecare zi (fie relatată direct de către pacient, fie observată de către alţii).
8. Gânduri recurente despre moarte (nu doar frică de a muri), ideaţie suicidară recurentă, fără un plan explicit de suicid sau tentativă de suicid.
B. Simptomele nu satisfac criteriile pentru episodul mixt.
C. Simptomele cauzează distres sau alterări semnificative clinic în plan social, ocupaţional sau în alte domenii importante de funcţionare.
- Specificaţii la diagnosticul episodului depresiv major (DSM IV TR)
Scale de evaluare clinică pentru precizarea severităţii depresiei
Gradul de severitate a episodului actual se apreciază prin scale clinice de depresie. Cele mai utilizate sunt MADRS (Montgomery Asberg Rating Scale) şi HDRS (Hamilton Depression Rating Scale).
MADRS, dezvoltată în 1979, nuanţează evaluarea pacienţilor cu depresie, fiind utilă în urmărirea evoluţiei sub tratament deoarece este foarte sensibilă la modificările simptomatologice. Conţine 10 itemi cotaţi de la 0 la 6, iar itemul 10 se referă la ideaţia şi comportamentul suicidar.
Scala Hamilton de Evaluare a Depresiei (Hamilton Rating Scale for Depression - HRSD), una dintre cele mai vechi scale clinice din domeniu, utilă şi în cercetări psihofarmacologice, este creată special pentru evaluarea cantitativă a simptomelor şi a gradului de severitate a episodului depresiv.
Inventarul de Depresie Beck (Beck Depression Inventory - BDI): chestionar de autoevaluare cu 21 de itemi, cotaţi de la 0 la 4, ce validează prezenţa şi gradul de severitate a simptomelor depresive, folosit de clinicieni şi în cercetare, corelat întotdeauna cu examenul psihiatric şi cu alte scale.
<10 - fără depresie;
10-14 - depresie minimă;
15-22 - depresie moderată;
>23 - depresie severă.
Scalele clinice completeză diagnosticul categorial, obţinut prin: aplicarea criteriilor ICD-10 sau DSM-IV-TR, încadrarea în grade de severitate şi cuantificarea evoluţiei după aplicarea terapiei.
3. Comportamentul suicidar în depresie
Comportamentul suicidar caracterizează toate formele de depresie, fie boală, fie sindrom.
Deoarece depresia este frecvent comorbidă şi are un rol important în multe afecţiuni psihiatrice şi somatice, semnificaţia clinică a comportamentului suicidar depăşeşte net limitele diagnosticului clasic de „depresie pură”.
Prevalenţa suicidului la:
- Pacienţii spitalizaţi cu tulburare afectivă cu tentativă suicidară - 8,6%
- Pacienţii spitalizaţi cu tulburare afectivă - 4%
- Populaţia generală - 0,5% (după Botswick şi colab., 2000)(5).
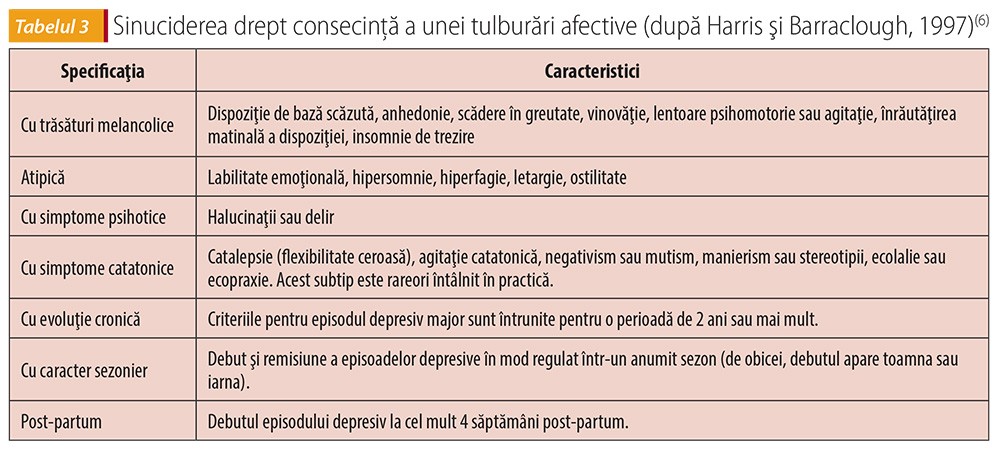
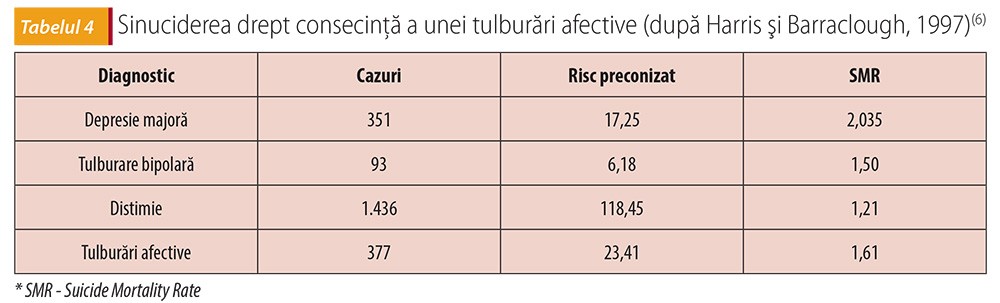
Riscul suicidar diferă la diversele subtipuri ale depresiei. O metaanaliză a lui Harris şi Barraclough(6) pe 48 de studii a evidenţiat că riscul suicidar este de 20 de ori mai mare pentru depresia majoră, de 15 ori mai mare pentru depresia bipolară, de 12 ori mai mare pentru distimie şi de 16 ori mai mare pentru categoria tulburărilor afective faţă de alte tulburări psihice.
Sinuciderea în episodul depresiv major
Kielholtz consideră că dorinţa de moarte apare la orice depresiv. Suicidul ca simptom al depresiei poate surveni la debut sau ca epilog al bolii. Se afirmă frecvent că „riscul de suicid nu scade cu ameliorarea depresiei, ci dimpotrivă, se manifestă mai intens după ce pacientul a traversat episodul depresiv”(7). Riscul suicidar creşte la instalarea dispoziţiei depresive şi a hipertimiei negative, mai ales dacă sunt prezente tulburările vegetative: inapetenţă, libidou scăzut, insomnie mixtă. Riscul crescut apare şi când depresia se „mişcă” spre energizare, cu anxietate, frică, furie, agitaţie şi suficientă mobilizare pentru autoliză. Indicatori importanţi sunt şi inhibiţia psihomotorie, disperarea, lipsa speranţei. În depresia de severitate crescută şi elemente psihotice apare disimularea intenţiei suicidare.


4. Evaluarea riscului suicidar în depresie
Interviul psihiatric este esenţial pentru evaluarea persoanelor cu potenţial suicidar. Intenţionalitatea suicidului se discută cu tact şi tactică, de la situaţia de ansamblu la problemele specifice. Trebuie formulată întrebarea despre intenţia suicidară, conţinând cuvântul „sinucidere” sau „suicid”, fără ocolişuri sau eufemisme („sfârşitul tuturor problemelor”, „călătoria din urmă”). De subliniat că atitudinea evaluatorului faţă de conceptul de moarte şi sinucidere, precum şi conflictele intrapsihice nerezolvate pot influenţa calitatea evaluării. De aceea, specialiştii în evaluarea riscului suicidar necesită competenţe profesionale şi un training special pentru transmiterea empatiei.
Scalele psihometrice folosite în instituţiile medicale pentru evaluarea riscului suicidar trebuie să fie simple şi concise (Per Bech, Olsen, L.R., Nimeus, A.)(9).
Itemii cu validitate înaltă acoperă ariile principale ale domeniului (intenţie suicidară, mijloace alese, premeditare, semnificaţie, factori de propensiune spre act, motive de inhibare a actului etc.). Convenţional, scorul total este direct proporţional cu gradul de severitate al riscului suicidar.
Mini-International Neuropsychiatric Interview - MINI, elaborat în 1990 pe baza criteriilor DSM-IV pentru 17 tulburări de Axă I sau II (actuale şi pe durata vieţii), printre care episodul depresiv major şi depresia bipolară, este un interviu structurat clar, uşor şi rapid de administrat de psihiatri (15-20 de minute), ce conţine 6 itemi pentru evaluarea ideaţiei, a planurilor şi tentativelor autolitice, gradând riscul suicidar actual în trei trepte: redus, moderat şi sever.
Scala Intenţiei Suicidare Beck (Suicidal Intent Scale - SIS)(10), eficientă în depistarea potenţialului suicidar post-tentativă, identificând ideaţia suicidară activă, pasivă şi acţiunile preparatorii, se corelează semnificativ atât cu Inventarul de Depresie Beck, cât şi cu lipsa de speranţă, cotată prin Beck Hopelessness Scale.
Scala Hamilton de Evaluare a Depresiei (HAM-D)(11), prin itemul 2, cuantifică de la 0 la 4 ideaţia suicidară, iar scorul 3 sau 4 indică risc suicidar crescut. Scala MADRS, prin itemul 10, evaluează specific ideaţia suicidară.
Scala Disperării Beck (Beck Hopelessness Scale)(12), rezultatul cercetărilor lui Beck, Kovacs și Weissman asupra corelaţiei depresie - sinucidere, este folosită frecvent pentru predicţia suicidului. Disperarea este un simptom apare în episodul depresiv cu sau fără potenţial suicidar, dar, conform lui Beck, se corelează mai strâns cu ideaţia suicidară decât cu depresia, întrucât evaluează aşteptările negative (coping negativ). Scala constă din 20 de itemi, cotaţi adevărat sau fals. Scoruri de 10 şi peste evidenţiază risc suicidar înalt.
- 0-2: fără disperare
- 3-5: disperare uşoară
- 6-8: disperare moderată
- >9: disperare severă.
Scala Paykel, dezvoltată de Paykel, Myers, Lindenthal şi Tanner în 1974(13), este un instrument de heteroevaluare cu 5 itemi, util în situaţii de urgenţă, deoarece e uşor şi rapid de aplicat - câteva minute – şi evaluează gradat intenţia suicidară:
Răspundeţi cu DA sau NU la următoarele întrebări:
1) Aţi simţit vreodată că viaţa nu merită trăită?
2) V-aţi dorit vreodată să fiţi mort/moartă? De exemplu, să vă culcaţi şi să nu vă mai treziţi niciodată?
3) V-aţi gândi vreodată să vă luaţi viaţa, chiar dacă nu aţi fi făcut-o cu adevărat?
4) Aţi ajuns vreodată să luaţi serios în considerare posibilitatea de a vă sinucide sau aţi făcut planuri în legătură cu asta?
5) Aţi încercat vreodată să vă luaţi viaţa?
Scala SAD PERSONS (Sad Persons Scale), scală compozită cu 10 itemi ce dau acronimul SAD PERSONS, construită de Patterson şi colaboratorii(14) preluând itemi din scalele de risc suicidar şi depresie, evaluează riscul suicidar în urgenţă şi generează decizia clinică:
- scor 0-2 - consiliere, supraveghere la domiciliu
- scor 3-4 - dispensarizare activă
- scor 5-6 - tratament în instituţie de profil
- scor 7-10 - se impune spitalizarea.
În concluzie, dimensiunile psihopatologice cele mai relevante pentru evaluarea riscului suicidar sunt: depresia, disperarea şi ostilitatea, evidenţiate prin Inventarul de Depresie Beck (BDI), Scala Disperării Beck (BHS), Scala Paykel.
Predictorii pe termen scurt ai sinuciderii
Motto J.(15), examinând 186 de variabile demografice, sociale şi psihologice la 3000 de pacienţi spitalizaţi cu episod depresiv sever - unii cu specificarea riscului suicidar, din care 38 s-au sinucis la maximum 60 de zile de la externare, a încercat să determine predictorii suicidului pentru acest interval şi a ales un grup de 9 variabile, identificate ca predictori pe termen scurt ai iminenţei sinuciderii. Această cercetare ambiţioasă identifică trăsăturile specifice, individuale ale subiecţilor la care actul suicidar este iminent.
Autorul precizează că oricare din primii 4 factori maximizează riscul suicidar pentru intervalul studiat, iar prezenţa a 4 sau mai mulţi factori din cei 9 duce la identificarea corectă a sinuciderii consecutive externării în 71% din cazuri.
Conceptualizarea în descrierea periculozităţii conduce la răspuns decizional, psihiatrul trebuind să cântărească riscurile şi beneficiile indicaţiilor terapeutice. Predicţia pe termen scurt la caz, individualizată şi specifică, rămâne o problemă deschisă.
Predictorii pe termen lung ai sinuciderii
Puţine studii prospective de lungă durată evaluează evoluţia pe termen lung a depresiei şi comportamentului suicidar. Un astfel de studiu este cel dezvoltat de Jules Angst şi colaboratorii(16), începând cu anul 1959. Studiul a cuprins 2201 bărbaţi şi 2346 de femei cu vârsta cuprinsă între 19 şi 20 de ani, la momentul includerii în studiu. La 10 ani de la debutul studiului, prevalenţa pe întreaga viaţă a tentativelor de suicid a fost estimată la 3,8% (5,4% pentru femei şi 2,1% pentru bărbaţi). La 26 de ani de la debutul studiului, 11% din subiecţi decedaseră prin suicid (17% din decese), neînregistrându-se diferenţe între sexe. Riscul suicidar a fost asociat cu severitatea clinică şi debutul înainte de 60 de ani al psihopatologiei. La 10-11 ani de la includerea în studiu, 20% din subiecţi au raportat ideaţie suicidară persistentă(17).
Pe baza datelor obţinute, s-au estimat prevalenţa depresiei majore pe întreaga viaţă la 17,9% şi prevalenţa tulburărilor depresive la 35,4%. Dintre cazurile diagnosticate cu depresie majoră, doar 38%, dintre care 82% femei, primiseră tratament în decursul a 12 luni înainte de interviul din studiu(18).
S-au urmărit pe parcursul studiului şi eventualele comorbidităţi - fapt deosebit de important deoarece subiecţii cu afecţiuni comorbide sunt mai grav bolnavi şi prezintă mai frecvent tentative de suicid. Pe de altă parte, s-a observat că în asocierea sindrom anxios - depresie, afecţiunile sunt mai persistente decât atunci când apar individual.
Cazurile de depresie tratate au fost cele severe, cu episoade mai lungi şi afectare socioprofesională mai importantă, dar cu evoluţie mai bună, în ciuda efectelor relativ slabe ale tratamentului(19).
În comparaţie cu martorii sănătoşi, subiecţii cu tentativă suicidară în antecedente au raportat o copilărie mai dificilă, au obţinut scoruri mai înalte la neuroticism, masculinitate, agresivitate, dispoziţie tristă şi disperare, prezentau stimă de sine mai scăzută şi mai frecvent abuz de substanţe şi trăsături sociopate(20).
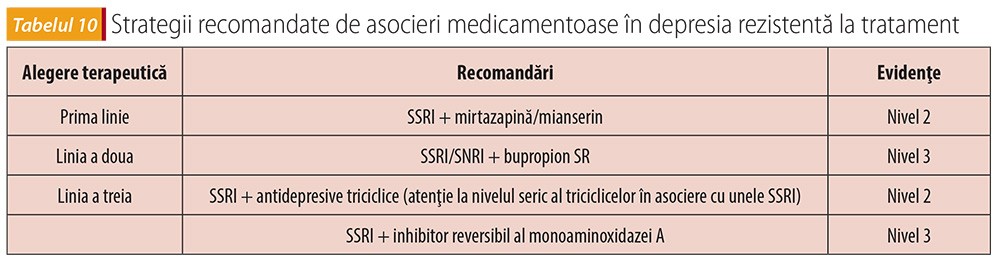
5. Managementul terapeutic al depresiei cu risc suicidar
În general, relaţia terapeutică cu o persoană suicidară este sinuoasă, dificilă şi neplăcută. Proiecţiile faţă de doctor „navighează” între rolul de salvator sau duşman. Tipul de transfer este grevat de percepţiile, experienţele şi trăirile negative anterioare prezentării la terapeut, iar reacţiile pacientului faţă de terapeut se schimbă brusc de la un pol la altul, din cauza ambivalenţei caracteristice suicidarului, sursă frecventă de eroare în desconsiderarea iminenţei actului fatal. După colectarea informaţiilor demografice, interpretarea scalelor clinice şi a chestionarelor, este obligatoriu să se aprecieze nivelul de risc suicidar al persoanei (absent, scăzut, moderat sau crescut)(21).
Predicţia exactă şi evaluarea riscului maxim de producere sau repetare a autoagresiunii sunt dificile. Patologia psihiatrică nu constituie în sine un predictor pe termen scurt, mediu sau pe durata vieţii. Toţi autorii susţin că lipsa unui tratament adecvat pentru depresie generează risc suicidar major în episodul depresiv.
Principiile de management în episodul depresiv major cu risc suicidar
- stabilirea unor scopuri terapeutice clare
- evaluarea şi tratamentul comorbidităţilor
- evaluarea riscului suicidar
- stabilirea alianţei terapeutice
- luarea în considerare a psihoterapiei
- alegerea antidepresivului adecvat
- ameliorarea aderenţei/complianţei terapeutice
- monitorizarea rezultatelor intervenţiei
- menţinerea răspunsului la tratament.
Recomandarea psihoterapiei. Psihoterapia este o intervenţie eficientă la pacienţii depresivi cu risc suicidar. Mulţi suicidari pretind că nu au nevoie de ajutor, de aceea nu cooperează, unii chiar manifestă ostilitate, negativism. Rolul profesionistului, al psihiatrului, este foarte dificil, el trebuind să se comporte perfect cu persoana căreia îi este indiferent dacă moare, dar şi cu subiecţii cu pretenţii exagerate - deci uşor de dezamăgit.
Există dovezi că terapiile structurate, limitate în timp, în special terapia cognitiv-comportamentală, terapia comportamental-dialectică (DBT), interpersonală şi de problem-solving, sunt eficiente în depresia uşoară şi moderată, fiind utilizate în combinaţie cu medicaţia antidepresivă în cazurile de depresie severă.
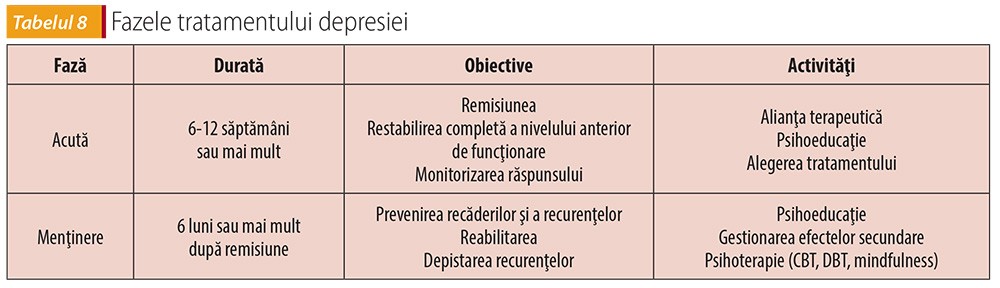
În concluzie, este necesară o atentă monitorizare a răspunsului terapeutic al depresiei ce prezintă risc de producere a sinuciderii.
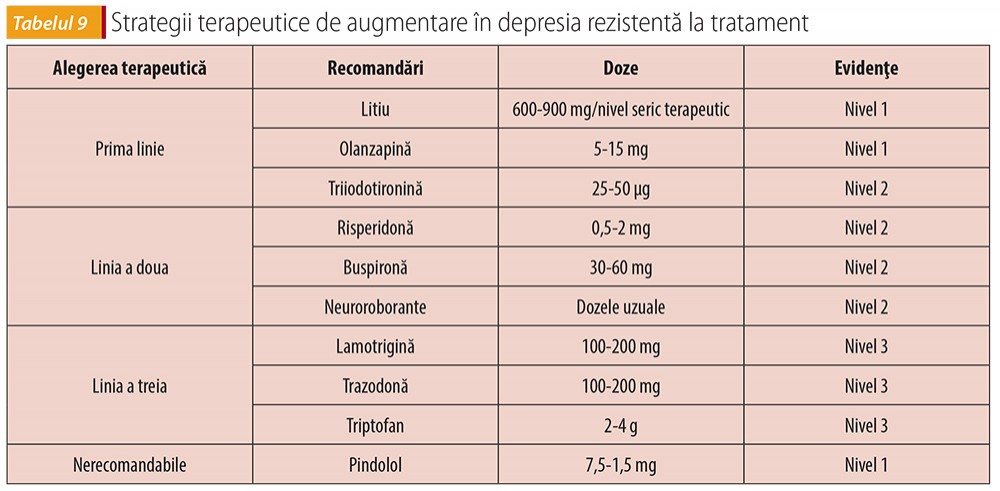
Până la obţinerea remisiunii (scoruri în limitele normale la scalele de severitate ale depresiei), sunt indicate reevaluări săptămânale sau bisăptămânale. Răspunsul terapeutic (scădere cu peste 50% a scorului faţă de baseline) se instalează, de regulă, în 2-4 săptămâni. Strategiile decizionale de schimbare a terapiei la răspuns absent sau inadecvat după 4 săptămâni se bazează pe gradul de răspuns măsurat prin scalele de severitate a depresiei.
Efectul clinic bun se observă în 6-8 săptămâni, iar remisiunea se instalează în săptămânile 8-12, dar restabilirea completă a funcţionării anterioare poate dura până la câteva luni.
Bibliografie
2. Andreasen N., Brown D. (2001): Introductory Textbook of Psychiatry.
3. World Health Organization (1992): The ICD-10 Classification of Mental and Behavioural Disorders - Clinical Descriptions and Diagnostic Guidelines, WHO, Geneva.
4. American Psychiatric Association (2000): Diagnostic and Statistical Manual of Mental Disorders, 4th ed. Text revision (DSM-IV-TR), Washington D. C.
5. Bostwick J.M., Pankratz V.S. (2000): Affective disorders and suicide risk: a reexamination. Am J Psychiatry 2000 Dec;157(12):1925-1932.
6. Harris C.E., Barraclough B.M. (1997): Suicide as an outcome for mental disorders. British Journal of Psychiatry, 170: 205-228.
7. Kielholtz P. (1973): La depresion masquee, Editions Hans Huber Berne, Stuttgard, Vienne.
8. Kennedy S.H., Lam R.W., Nutt D.J., Thase M.E. (2007): Treating depression effectively. Applying clinical guidelines, (2nd ed.) Martin Dunitz, London.
9. Peer Bech, Olsen L.R., Nimeus A. (2001): Psychometric scales in suicide risk assessment. In: Wasserman Danuta (ed): Suicide. An unnecessary death. Martin Dunitz, pp. 150-153.
10. Beck A., Resnik H.L.P., Lettieri D.J. (1974): The Prediction of Suicide. The Charles Press Publishers Inc, Bowie, Maryland, US, pp. 29-44.
11. Hamilton M. (1960): A rating scale for depression. J. Neurosurg. Psychiatry, 23:56.
12. Beck A.T., Kovacs M., Weissman A. (1975): Hopelessness, depression and suicidal behavior. JAMA, 234, pp. 1146-1149.
13. Paykel E.S., Myers J.K., Lindenthal J.J., Tanner J. (1974): Suicidal feelings in the general population: a prevalence study. British Journal of Psychiatry; 124:460-469.
14. Patterson W.M., Dohn H.H., Bird J., Patterson G.A. (1983): Evaluation of suicide patients: the SAD PERSONS scale. Psychosomatics 24:343-352.
15. Motto J.A. (1991): An integrated approach to estimating suicide risk. Suicide Life Threat. Behav., Vol. 21 (1), pp. 74-90.
16. Angst J., Degonda M., Ernst C (1992): The Zürich Study: XV. Suicide attempts in a cohort from age 20 to 30. Eur Arch Psychiatry Clin Neurosci. 242(2-3):135-141.
17. Angst J., Preisig M. (1995): Outcome of a clinical cohort of unipolar, bipolar and schizoaffective patients. Results of a prospective study from 1959 to 1985. Schweiz Arch Neurol Psychiatr. 146(1):17-23.
18. Angst J. (1995): The epidemiology of depressive disorders. Eur Neuropsychopharmacol. 5 Suppl:95-8.
19. Angst J. (1998): Treated versus untreated major depressive episodes. Psychopathology. 31(1):37-44.
20. Ries Merikangas K., Zhang H., Avenevoli S., Acharyya S., Neuenschwander M., Angst J. (2003): Longitudinal Trajectories of Depression and Anxiety in a Prospective Community Study - The Zürich Cohort Study. Arch Gen Psychiatry 60:993-1000.
21. Cozman D. (1995): Managementul deciziei în prevenţia suicidului. Analele Universităţii Oradea, Seria Medicină, 1:72-77.
22. Linehann M. (1987): Dialectical behavior therapy: a cognitive behavioral approach to parasuicide. Journal of Personality Assessment 1:328-333.
Articole din ediţiile anterioare
Managementul pacienţilor cu boală diareică în cabinetul medicului de familie
Diareea este una dintre cele mai frecvente boli ale sistemului gastrointestinal, având un efect major asupra calităţii vieţii. Sistemul digestiv r...
Aspectele psihopatologice ale diabeticului din perspectiva sănătăţii mintale
Diabetul zaharat reprezintă astăzi o mare provocare pentru lumea medicală, obligând la o abordare interdisciplinară şi la implicarea activă a paci...
Depresia post-partum – prevenţie, diagnostic şi abordare terapeutică
Depresia post-partum reprezintă o patologie psihiatrică importantă, cu impact negativ nu doar asupra mamei, ci şi a copilului şi a familiei în an...
De la ghiduri la practica clinică: recomandări actuale pentru abordarea pacientului cardiac cu patologie chirurgicală noncardiacă
Intervenţiile chirurgicale noncardiace (ICNC) reprezintă aproape 85% din totalul de 300 de milioane de intervenţii chirurgicale care sunt efectuat...