The authors report the case of an 8-year-and-4 month-old girl who accused progressive headache and left lateral exophthalmia. MRI, CT and ophthalmological examinations, doubled by the endoscopic exam, revealed a left rhinosinuso-orbital mass tumor that associated major deficiency of vitamin D3. The tumor mass was resected by a transnasal endoscopic approach, without the appearance of complications. Histopathological and immunohistochemical tests have diagnosed fibrous dysplasia. No recurrence has been observed up to a year postoperatively.
Displazie fibroasă etmoido-orbitară la un copil de 9 ani, rezolvată endoscopic transnazal
A 9-year-old patient with a fibrous dysplasia of ethmoid and orbit solved through an endoscopic approach – case report
First published: 01 martie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.42.1.2019.2206
Abstract
Rezumat
Autorii prezintă cazul unei paciente în vârstă de 8 ani şi 4 luni care a fost adusă la spital pentru cefalee progresivă şi exoftalmie laterală a ochiului drept. Examinările CT şi RMN, examenul oftalmologic şi examenul endoscopic nazal au pus în evidenţă existenţa unei formaţiuni tumorale voluminoase asociate cu o deficienţă de vitamină D3. Formaţiunea tumorală a fost excizată endoscopic transnazal, fără complicaţii. Testele histopatologice şi imunohistochimice au pus diagnosticul de displazie fibroasă. Fără recidivă observată la un an postoperatoriu.
Displazia fibroasă a osului este o boală nonereditară în care se dezvoltă ţesut anormal în locul ţesutului osos. Această boală reprezintă aproximativ 5% dintre tumorile benigne osoase. De obicei, boala se prezintă clinic la copii şi adolescenţi, cu o vârstă medie de debut de 8 ani. Cele mai multe cazuri se manifestă înainte de vârsta de 30 de ani. Bărbaţii sunt afectaţi mai frecvent decât femeile, cu excepţia sindromului Albright, în care femeile sunt afectate mai frecvent. Numeroşi pacienţi sunt asimptomatici, astfel că adevărata incidenţă a afecţiunii este necunoscută.
Displazia fibroasă este cauzată de mutaţia sporadică a unei gene care codează subunitatea alfa a proteinei stimulatorii G, localizată pe cromozomul 20 al osteoblastelor. Consecinţa acestei mutaţii este diferenţierea celulară anormală, cu dezorganizarea matricei osoase. Menţinerea structurii normale a osului este perturbată, iar osul suferă modificări fiziologice şi este înlocuit de proliferarea anormală a ţesutului fibros.
Anomaliile pot implica un os în formă monostotică (70% dintre cazuri) sau mai multe oase în formă poliostotică (30% dintre cazuri). Forma poliostotică este ocazional asociată cu pubertate precoce, displazie fibroasă şi leziuni café-au-lait (sindromul Albright) sau cu mixoame ale muşchilor scheletici (sindromul Mazabraud).
Pacienţii pot prezenta risc ridicat de transformare malignă (osteosarcom, fibrosarcom, condrosarcom, fibrohistiocitom malign). Incidenţa riscului a fost evaluată la 1%. Acest risc este mai ridicat la pacienţii cu formă poliostotică sau sindrom Albright.
Displazia fibroasă necesită tratament chirurgical pentru prevenirea sau tratarea deformărilor majore. Pacienţii asimptomatici nu necesită tratament.
Recurenţa displaziei fibroase a fost raportată la 21% după chiuretaj şi grefare, dar pacienţii trebuie monitorizaţi mai mulţi ani, iar rata de recurenţă poate creşte la 100%, conform literaturii. Dacă nu se dezvoltă transformarea malignă, displazia fibroasă nu este o boală ameninţătoare de viaţă. Leziunile tind să se stabilizeze când se atinge maturitatea scheletică.
Forma craniofacială de displazie osoasă apare la 25% dintre pacienţii cu formă monostotică şi la 50% dintre cei cu formă poliostotică.
Osul occipital şi cel temporal sunt mai rar afectate. Hipertelorismul, asimetria craniană, deformarea facială, afectarea vizuală, exoftalmia şi cecitatea apar ca urmare a afectării oaselor periorbitare. Afectarea sfenoidului şi a temporalului determină disfuncţie vestibulară, tinitus şi surditate. Când intervine afectarea platoului cribriform, rezultă hiposmia sau anosmia.
Forma craniofacială de displazie osoasă poate să apară şi ca o afecţiune izolată, în care nu sunt prezente leziuni extracraniene. O astfel de formă o prezentăm în lucrarea de faţă. O pacientă în vârstă de 8 ani şi 4 luni se prezintă în ianuarie 2018 în spitalul nostru pentru cura chirurgicală a unei formaţiuni tumorale voluminoase etmoido-orbitare stângi descoperite în decembrie 2017 în urma unor examene imagistice (CT şi IRM cerebrale) efectuate consecutiv unui examen oftalmologic. Tabloul clinic includea cefalee şi exoftalmie laterală stângă în evoluţie afirmativă de aproximativ patru luni.
Radiologic se descrie o formaţiune expansivă, voluminoasă (35/35/40 mm), neomogenă, relativ bine delimitată, cu important efect de masă asupra peretelui medial al orbitei până în apropierea apexului orbitar. Formaţiunea distruge probabil prin compresie lamina papiracee şi pătrunde intraorbitar printr-o fereastră cu un diametru de aproximativ 15 mm, amprentând muşchiul drept intern şi dislocând conţinutul orbitar (figura 1). Tumora împinge lateral porţiunea superioară a septului nazal împreună cu crista galli şi invadează suportul osos al lamei ciuruite stângi pe un diametru sagital de 10 mm şi axial de 7 mm (figura 2).
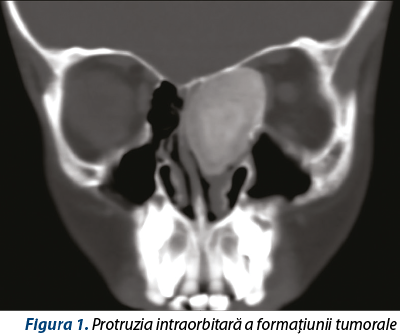
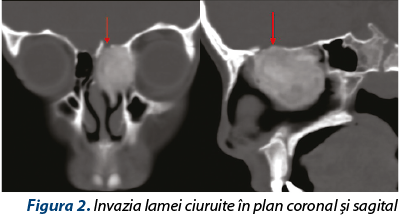
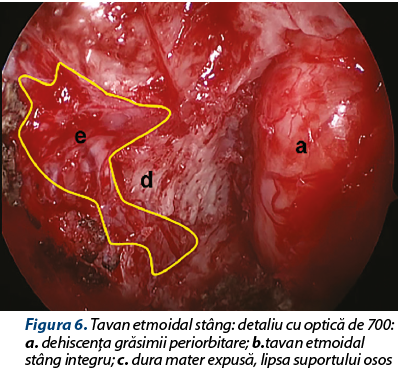
Se intervine chirurgical cu AG-IOT. Inspecţia endoscopică intraoperatorie a foselor nazale pune în evidenţă o formaţiune tumorală voluminoasă, cu capsulă dură şi conţinut fibroosos spongios, formaţiune care înglobează cornetul mijlociu stâng, laterodeviază în porţiunea mijlocie a septului nazal, protruzionează în orbită prin distrucţia laminei papiracee şi dislocă lateral conţinutul orbitar, amprentând muşchiul drept intern. Formaţiunea nu se delimitează faţă de tavanul etmoidal şi lama ciuruită stângă; fără invazia aparentă a durei mater. Sub control endoscopic şi sub ghidajul sistemului de neuronavigaţie (eroare intraoperatorie de 0,6 mm – figura 3), se decide şi se practică ablaţia macroscopică completă a formaţiunii tumorale după metoda „piece-meal”, în bloc cu cornetul mijlociu stâng. Se trimit fragmente biopsice către examenele histopatologice şi imunohistochimice.
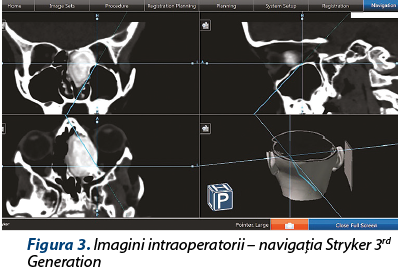
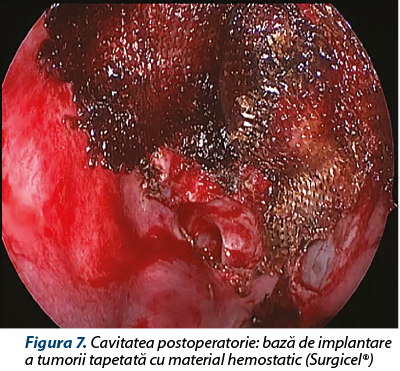
Neexistând o limită de demarcaţie între tumoră şi lamina papiracee, respectiv tumoră şi tavan etmoidal/lamă ciuruită, ablaţia tumorală a dus la dehiscenţa conţinutului orbitar în etmoidul anteroposterior stâng (periorbita integră şi neinvadată), precum şi expunerea durei mater pe o porţiune importantă după decolarea cu dificultate a formaţiunii de pe suprafaţa ei (dura mater integră, fără fistulă de LCR intraoperatorie). Hemostază prin cauterizare monopolară 10 W şi tapetarea patului tumoral cu Surgicel®, material hemostatic care are şi proprietăţi bacteriostatice, inclusiv pe stafilococi MRSA. Hemostază eficientă, nu necesită tamponament anterior.
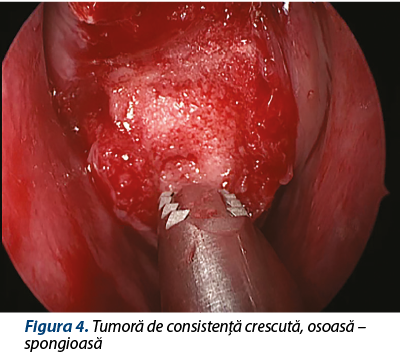
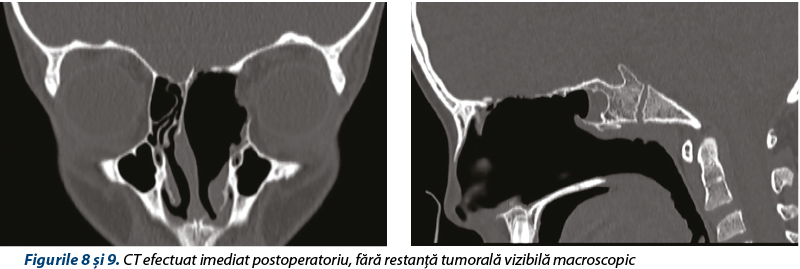
Imediat postoperatoriu se menţine anestezia generală şi se efectuează examen CT de sinusuri paranazale de control, care confirmă rezecţia completă a tumorii.

Evoluţia postoperatorie a fost favorabilă. De notat, ca particularitate a cazului, că s-a descoperit un deficit major de 25-OH vitamină D3 = 14,20 nm/ml, pentru care a urmat tratament cu 2000 UI de vitamină D3 pe zi, cu normalizarea constantelor după două luni (25-OH Vit. D3 = 52,10 nm/ml). La examenul histopatologic s-au descris fragmente tisulare alcătuite din numeroase trabecule de ţesut osos imatur, de forme variate, unele anastomozate, lipsite de marginaţie osteoblastică, situate într-o stromă cu celularitate moderată, lipsită de atipii. Examenul imunohistochimic relevă un Ki67 pozitiv cu index nuclear de 1% şi se confirmă diagnosticul de displazie fibroasă. Controalele endoscopice efectuate la fiecare 3 luni şi examinările radiologice CT la 6 şi 12 luni postoperatoriu nu relevă niciun semn de recidivă tumorală locală.
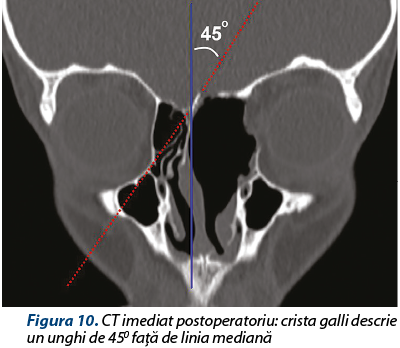
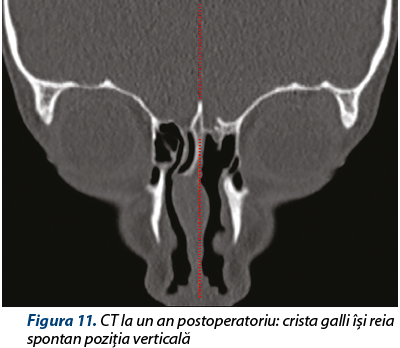
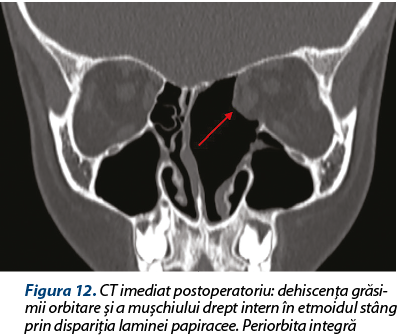
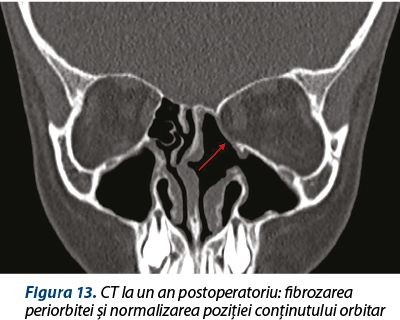
O altă particularitate a cazului: de notat verticalizarea crista galli la un an postoperatoriu (figurile 10 şi 11) şi remiterea dehiscenţei conţinutului orbitar prin fibrozarea periorbitei în zona de liză osoasă (figurile 12 şi 13).
Concluzii
Tumorile cu consistenţă crescută aflate într-o zonă delicată, precum joncţiunea bazei craniului cu apexul orbitar şi peretele medial al orbitei, pot reprezenta o provocare chiar şi pentru chirurgii endoscopişti experimentaţi.
Potenţialul de complicaţii locale dramatice (rinolicvoree, dar mai ales lezarea nervului optic la un pacient cu acuitate vizuală normală preoperatoriu) complică foarte mult planul chirurgical, mai ales dacă întâlnim această patologie în sferă pediatrică.
Tentaţia de a păstra o restanţă de ţesut în zonele cu risc înalt (lama ciuruită) pentru a evita complicaţii intra- şi postoperatorii fac diferenţa între un chirurg care are acces la echipamente de înaltă performanţă şi un chirurg precaut. Astfel de intervenţii pot fi simple atât timp cât evenimente neprevăzute nu apar intraoperatoriu. Regula de aur însă în aceste aborduri este să fii pregătit să manageriezi cu succes orice complicaţie posibilă şi reparabilă chirurgical. Nu se pleacă la un astfel de drum fără să te asiguri că ai la dispoziţie lipici biologic, xenogrefe, plăcuţe din titan, materiale pentru microsutură şi acces la o imagistică decentă cel puţin postoperatorie, dacă nu şi intraoperatorie.
Un centru modern de chirurgie minim invazivă a capului trebuie să permită efectuarea imediată postoperatoriu a unor secţiuni de control (CT/RM) care să verifice performanţa chirurgicală, dar mai ales prognosticul pacientului pe termen scurt în ceea ce priveşte marginile macroscopice de rezecţie tumorală. Examenul uzual imagistic la trei luni de multe ori nu poate diferenţia între o restanţă şi o recidivă tumorală locală.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- An G, Gui L, Liu J, Niu F, Chen Y, Wang M. Treatment of fibrous dysplasia orbital deformities with digital imaging guidance. J Craniofac Surg. 2015 Mar. 26 (2):449-51.
- Displazia fibroasa a osului; https://www.romedic.ro/displazia-fibroasa-a-osului
- Kruse A, Pieles U, Riener MO, Zunker Ch, Bredell MG, Grätz KW. Craniomaxillofacial fibrous dysplasia: a 10-year database 1996-2006. Br J Oral Maxillofac Surg. 2009 Jun; 47(4):302-5.
- Qu N, Yao W, Cui X, Zhang H. Malignant transformation in monostotic fibrous dysplasia: clinical features, imaging features, outcomes in 10 patients, and review. Medicine (Baltimore). 2015 Jan; 94 (3):e369.
Articole din ediţiile anterioare
Displazie fibroasă fronto-orbitală dreaptă
Hemangiopericitom rinosinuzal – rezolvare endoscopică transnazală
Hemangiopericitomul este o entitate tumorală malignă rară care derivă din pericite. Mai puţin de 5% din hemangiopericitoame apar în cavitatea ...
Displazie fibroasă de sfenoid drept – caz clinic
Autorii prezintă cazul unei paciente de 32 de ani cu sindrom cefalalgic sever, neresponsiv la tratamentul medicamentos specific, scăderea acuităţii...
Hemangiom mixt cavernos-capilar rinoetmoidal – rezecţie endoscopică transnazală. Prezentare de caz
Hemangioamele sunt tumori vasculare benigne care îşi au originea în piele, mucoase şi structuri profunde precum oase, muşchi sau glande. Hemangio...