For nearly three decades, corticosteroids administration in preterm birth is one of the most important available methods, with a good influence in neonatal outcome and motality. A single course of costicosteroids is recommended for pregnant women between 24 0/7 weeks and 33 6/7 weeks of preterm delivery within 7 days. Also, the administration of corticosteroids may be considered after 34 weeks of gestation for pregnant women who are at risk for preterm birth within 7 days and in situations where the way of birth is caesarean without real labor. The long-term follow-up after corticosteroids exposure in utero is recommended, because of some concerns about skills at school age.
Corticoterapia, beneficii şi riscuri − o revizuire a literaturii
Corticotherapy, benefits and risks – literature review
First published: 28 septembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.21.3.2018.1952
Abstract
Rezumat
De aproape trei decenii, administrarea corticosteroizilor înainte de naşterea prematură este una din cele mai importante terapii antenatale disponibile, cu o influenţă pozitivă asupra prognosticului şi a mortalităţii neonatale. O singură cură cu corticosteroizi este recomandată gravidelor cu vârsta de gestaţie între 24 0/7 săptămâni şi 33 6/7 săptămâni de gestaţie care sunt la risc de naştere prematură în decurs de 7 zile. De asemenea, administrarea costicosteroizilor după 34 de săptămâni de gestaţie poate fi luată în considerare la gravidele care au risc de naştere prematură în decurs de 7 zile şi în situaţiile în care modul de naştere este prin operaţie cezariană, în absenţa unui travaliu propriu-zis. Urmărirea pe termen lung după expunerea in utero la corticosteroizi este recomandată, deoarece există unele îngrijorări legate de achiziţiile la vârsta şcolară.
Introducere
În 1960, obstetricianul Graham Liggins cerceta factorii implicaţi în naştere pe oi, în încercarea de a rezolva problema naşterii premature prin aflarea factorilor ce declanşează naşterea la termen. În tentativa de a demonstra că hormonii steroizi pot declanşa travaliul, a descoperit că mieii prematuri expuşi la corticosteroizi in utero aveau plămânii mai bine dezvoltaţi din punct de vedere structural, erau viabili la o vârstă gestaţională mică şi detresa respiratorie era mai puţin severă. Ulterior, în 1972, Liggins împreună cu pediatrul Ross Howey au publicat rezultatele unui studiu în care au demonstrat reducerea incidenţei sindromului de detresă respiratorie la nou-născuţii prematuri care au fost expuşi la betametazonă in utero şi reducerea mortalităţii neonatale. În 1994, Institutul Naţional de Sănătate (NIH) recomanda, în urma unei metaanalize legate de eficacitatea şi siguranţa administrării corticosteroizilor antenatal, ca toate femeile cu risc de naştere prematură cu vârsta de gestaţie între 24 şi 34 de săptămâni să beneficieze de corticoprofilaxie.
Recomandări
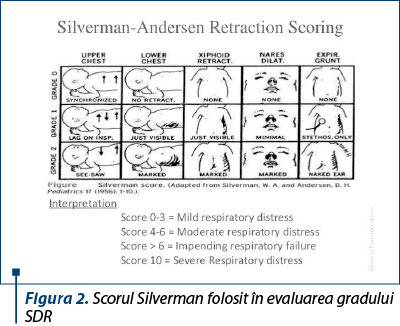
Administrarea corticosteroizilor în sarcinile cu risc de naştere prematură este una dintre cele mai importante terapii antenatale disponibile care îmbunătăţesc prognosticul neonatal. Corticoprofilaxia în cazul femeilor cu risc iminent de naştere prematură este în strânsă legătură cu reducerea morbidităţii şi mortalităţii neonatale(2). S-a demonstrat o reducere semnificativă a severităţii şi frecvenţei sindromului de detresă respiratorie (figurile 1 şi 2), a hemoragiei intracraniene, a enterocolitei ulceronecrotice şi a mortalităţii în cazul nou-născuţilor proveniţi din mame care au beneficiat de corticosteroizi antenatal, comparativ cu nou-născuţii din sarcini la care nu s-a efectuat corticoprofilaxie(3,4).
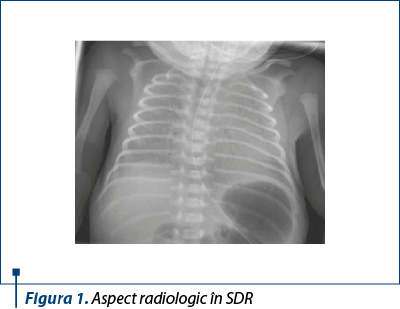
Corticosteroizii cei mai folosiţi sunt dexametazona şi betametazona. Dozele şi modul de administrare sunt aproape identice, ambele administrându-se cu minimum 72 de ore înaintea naşterii. Tratamentul cu dexametazonă implică administrarea a patru doze (6 mg) intramuscular la 12 ore, iar cel cu betametazonă, două doze (12 mg) la 24 de ore. Potenţialul benefic maxim al tratamentului este la 2-7 zile de la prima doză. Atât betametazona, cât şi dexametazona traversează placenta şi în mare parte nu sunt inactivate de către enzimele placentare. Ambele substanţe au fluor substituit în nucleul steroid, crescând mult potenţa glucocorticoidă şi reducând efectul mineralocorticoid, singura diferenţă între cele două fiind orientarea unei grupări metil în poziţia 16(5). Betametazona şi dexametazona sunt recomandate de Institutul Naţional de Sănătate din SUA pentru a fi folosite înainte de naşterea prematură. Corticoizii stimulează secreţia de surfactant de la nivelul plămânului fetal, reglează dezvoltarea creierului, plămânului şi a altor organe şi activează sistemul enzimatic de la nivelul intestinului. NICHT (The Eunice Kennedy Shriver National Institute of Child Human Developement) nu a descoperit date ştiinţifice semnificative care să susţină recomandarea administrării betametazonei preferenţial faţă de dexametazonă. În cele 10 studii incluse în analiza Cochrane nu au reieşit diferenţe legate de mortalitatea perinatală sau modificări în activitatea biofizică, dar s-a descoperit o incidenţă mai redusă a hemoragiei intraventriculare în tratamentul cu dexametazonă(6). Pe de altă parte, un alt studiu observaţional a raportat mai puţine modificări neurologice la vârsta de 18-22 de luni, după expunerea la betametazonă. Astfel, datele incomplete şi inconstante ale studiilor au dus la recomandarea de a nu fi folosit preferenţial unul dintre ei.
Este recomandată o singură cură de corticosteroizi pentru femeile gravide, între 24 0/7 săptămâni şi 33 6/7 săptămâni de gestaţie, care sunt la risc de naştere prematură în decurs de 7 zile.
De asemenea, date recente sugerează că terapia cu corticosteroizi poate fi benefică în cazul femeilor gravide cu risc de naştere înainte de termen, cu vârsta de gestaţie între 34 0/7 săptămâni şi 36 6/7 săptămâni care nu au mai primit corticosteroizi în sarcină. MFMU (The Maternal Fetal Medicine Units) a efectuat un studiu clinic randomizat, dublu-orb, controlat placebo, care a evaluat administrarea antenatală a betametazonei la femeile gravide care aveau risc crescut de naştere prematură după 34 de săptămâni de gestaţie. Studiul a evidenţiat că administrarea betametazonei a dus la o scădere semnificativă a necesităţii de suport respirator şi la o reducere importantă a complicaţiilor respiratorii (12,1% în grupul placebo faţă de 8,1% în grupul cu betametazonă)(7).
S-a observat şi scăderea ratelor apariţiei tahipneei tranzitorii neonatale (TTN) (figura 3), a bronhodisplaziei pulmonare (BDP), a sindromului de detresă respiratorie (SDR) şi a necesităţii administrării surfactanctului(7).
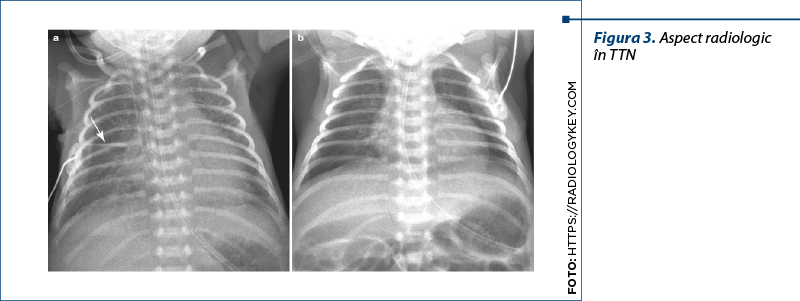
Utilizarea corticosteroizilor antenatal după ruperea prematură a membranelor a fost subiectul mai multor studii care au concluzionat că aceasta reduce mortalitatea neonatală, SDR, hemoragia intraventriculară şi enterocolita ulceronecrotică(8). Cele mai recente date confirmă faptul că terapia cu corticosteroizi în această situaţie nu creşte riscul de infecţie la mamă sau copil. Totuşi, repetarea curei de corticosteroizi în ruptura prematură de membrane este controversată şi nu există argumente pro sau contra suficiente.
O altă grupă de risc la care se recomandă corticoprofilaxia sunt sarcinile multiple, ultimele studii susţinând, de asemenea, reducerea mortalităţii neonatale, a morbidităţilor respiratorii şi a injuriilor neurologice severe.
Luând în considerare beneficiile şi riscurile, îngrijorările legate de eventualele efecte adverse asupra mamei şi fătului, nu se recomandă repetarea mai multor cure de corticosteroizi. Mai mult, studiile au demonstrat o scădere a greutăţii la naştere a copiilor proveniţi din sarcini cu multiple cure de corticosteroizi(9). Totuşi, o singură cură de „salvare” este susţinută în situaţiile în care au trecut mai mult de 7 zile de la administrarea primei doze, iar riscul de naştere prematură se menţine.
Administrarea corticoizilor la vârsta de gestaţie între 34 0/7 săptămâni şi 36 0/7 săptămâni este tot mai des susţinută din cauza riscului de dezvoltare a sindromului de detresă respiratorie sau a tahipneei tranzitorii neonatale la această categorie de vârstă. S-a observat reducerea semnificativă a necesităţii ventilaţiei mecanice, a utilizării surfactantului şi o scurtare a numărului de zile petrecute în secţiile de terapie intensivă neonatală. S-a observat şi o scădere a frecvenţei apariţiei pneumotoraxului la această categorie de vârstă. Există îngrijorări legate de administrarea atât a betametazonei, cât şi a dexametazonei, din cauza unor potenţiale efecte adverse în dezvoltarea neurologică. Cu toate acestea, datele provenite sunt din studii pe animale sau din sarcini cu mai multe cure. Un follow-up al unui studiu efectuat la vârsta mare de gestaţie (peste 37 0/7 săptămâni de gestaţie) a arătat diferenţe subiective în evaluarea abilităţilor de învăţare ale copiilor, dar acelaşi studiu a arătat că nu există nicio diferenţă obiectivă în dezvoltarea neurocognitivă. Singurele date despre prognosticul neurocognitiv pe termen lung după administrarea de corticoizi antenatal versus placebo provin de la pacientele cu risc de naştere prematură de la 24 0/7 săptămâni până la 35 6/7 săptămâni de gestaţie. Rezultatele studiului nu au constatat diferenţe pe scara Weschler de memorie şi atenţie sau alte funcţii neurocognitive între cele două grupuri(10).
În cadrul Clinicii de Obstetrică-Ginecologie şi Neonatologie a Spitalului Universitar de Urgenţă Elias este în desfăşurare un studiu în care urmărim 20 de nou-născuţi proveniţi din sarcini cu vârsta de gestaţie între 36 0/7 şi 37 0/7 săptămâni care au primit dexametazonă cu mai puţin de 7 zile înainte de naştere şi care nu au beneficiat de alte cure anterior. Modul de naştere a fost prin operaţie cezariană, în absenţa declanşării travaliului, motivele fiind: prezentaţie pelviană/transversă la gravide cu uter cicatricial (8 nou-născuţi), sarcină multiplă (6 nou-născuţi), uter cicatricial recent (6 nou-născuţi). Am observat la acest lot de pacienţi reducerea apariţiei tahipneei tranzitorii neonatale sau a sindromului de detresă respiratorie, o adaptare neonatală respiratorie mai rapidă şi scăderea numărului de zile petrecute în terapie intensivă. Numai în două cazuri evoluţia a fost cu sindrom funcţional respirator sever prin deficit de surfactant, fiind necesar suportul ventilator, dar nu cu o durată mai lungă de 4 zile. În colaborare cu un medic pediatru din secţia noastră am urmărit aceşti nou-născuţi la diverse vârste (3 luni, 6 luni, 12 luni şi 24 de luni) pentru evaluarea achiziţiilor neurocognitive şi nu am observat diferenţe între lotul descris şi lotul-martor.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Bonanno C, Wapner RJ. Antenatal corticosteroids in the management of preterm birth: Are we back where we started? Obstet Gynecol Clin North Am. 2012,39(1):47-6.
- Premature rupture of membranes. Practice Bulletin 172. ACOG. Obstet Gynecol. 2016;128:e165-77.
- Management of preterm labor. Practice Bulletin 171. ACOG. Obstet Gynecol. 2016;128:e155-64.
- Roberts D, Dalziel SR. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database Syst Rev. 2006 Jul 19;(3):CD004454.
- Whitelaw A, Thoresen M. Antenatal steroids and the developing brain. Arch Dis Child Fetal Neonatal Ed. 2000;83:F154-F157.
- https://fn.bmj.com/content/fetalneonatal/83/2/F154.full.pdf
- Brownfoot FC, Gagliardi DI, Bain E, Middleton P, Crowther CA. Different corticosteroids and regimens for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database Syst Rev. 2013;29;(8):CD006764.
- El-Sayed YY, Borders AEB, Gyamfi-Bannerman C. ACOG Committee Opinion 713, 2017 (Replaces Committee Opinion 677, October 2016).
- Vidaeff AC, Raman SM. Antenatal corticosteroids after preterm premature rupture of membranes. Clin Obstet Gynecol. 2011;54:337-43.
- Wapner RJ, Sorokin Y, Thom EA, Johnson F, Dudley DJ, Spong CY, et al. Single versus weekly courses of antenatal corticosteroids: evaluation of safety and efficacy. Am J Obstet Gynecol. 2006;195:633-42.
- Dalziel SR, Lim VK, Lambert A, McCarthy D, Parag V, Rodgers A, et al. Antenatal exposure to betamethasone: psychological functioning and health related quality of life 31 years after inclusion in randomised controlled trial. BMJ. 2005; 331(7518):665.
Articole din ediţiile anterioare
Rolul sarcinii şi al naşterii în apariţia tulburărilor de statică pelvică
Introducere. Multiple studii subliniază consecinţele naşterii vaginale asupra planşeului pelvic, însă sarcina în sine reprezintă un factor de risc ...
Creşterea riscului de detresă respiratorie consecutivă operaţiei cezariene
Incidenţa operaţiei cezariene prezintă o tendinţă de creştere la nivel global, depăşind cu mult nivelul optim de 15% recomandat de Organizaţia Mond...
Infecţiile postoperatorii în obstetrică
In the past decades, caesarean delivery rates have increased dramatically in defiance of paucity of data regarding the increasing percentages of...
Particularităţi ale evoluţiei materno-fetale la pacientele cu diabet gestaţional
Studiul elaborat a avut ca obiectiv identificarea complicaţiilor, a factorilor de risc şi a altor particularităţi asociate diabetului gestaţional.