In a decreasing order, the main three disorders that result in an increased percentage of dairy cow culling are hoof diseases, clinical mastitis and the puerperal pathologies of the genital sphere. The latter are mostly represented by placenta retention, acute or chronic cervicitis, toxic acute metritis, clinical metritis, clinical and subclinical endometritis. The repeat breeding syndrome is a difficult problem for practitioners because endometritis are one of the causes of this syndrome. Often, cows suffering from endometrial inflammation may have clinical signs and sometimes do not. It cannot be a key to success in endometritis diagnosis, but by bringing in better monitoring of the puerperium, and applying certain managerial and diagnostic measures, we can achieve satisfying reproductive results in close correlation with nutrition and climatic factors.
Actualităţi ale diagnosticului endometritelor la vacile de lapte
Current facts of endometritis diagnosis in dairy cows
First published: 18 decembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/PV.33.4.2018.2107
Abstract
Rezumat
Într-o ordine descrescătoare, principalele trei afecţiuni care se soldează cu un procent crescut de reformă în rândul vacilor de lapte sunt patologiile podale, mamitele clinice şi patologiile puerperale ale sferei genitale. Acestea din urmă sunt reprezentate în mare parte de retenţii ale învelitorilor fetale, cervicite acute sau cronice, metrite acute toxice, metrite clinice şi endometrite clinice şi subclinice. Sindromul montelor repetate este o problemă dificilă pentru practicieni, deoarece endometritele reprezintă una dintre cauzele determinante ale acestui sindrom. De multe ori, vacile care suferă de inflamaţii ale endometrului pot prezenta semne clinice, iar alteori nu. Nu poate fi vorba de o cheie a succesului în diagnosticul endometritelor, însă printr-o mai bună monitorizare a puerperiumului, dar şi prin aplicarea anumitor măsuri manageriale şi de diagnostic se pot obţine rezultate reproductive îmbucurătoare, în strânsă corelaţie cu nutriţia şi factorii climatici.
Endometrita este reprezentată de inflamarea endometrului, nefiind afectate straturile de sub stratul spongios. Acest proces superficial este caracterizat de modificări degenerative ale epiteliului de suprafaţă, congestie vasculară cu edem al stromei şi migrarea neutrofilelor şi a altor celule inflamatorii (limfocite şi plasmocite) în endometru şi în lumenul uterin. Endometrul se hiperemiază şi devine congestiv, iar celulele epiteliale superficiale se pot descuama şi necroza. Infecţia uterină poate să urce către oviducte. În cazul endometritelor clinice care se cronicizează, ţesutul cicatricial poate lua locul celui funcţional, rezultând fibroză periglandulară, degenerare chistică şi/sau atrofia glandelor uterine.
Endometritele clinice
Endometritele clinice se caracterizează prin prezenţa de scurgeri purulente (>50% puroi) sau de un diametru cervical >7,5 cm la ≥21 de zile de lactaţie sau prin scurgeri mucopurulente (50% mucus şi 50% puroi) după 26 de zile post-partum fără simptomatologie generală (figura 1).

Prevalenţa endometritelor clinice diagnosticate între 15 şi 60 zile post-partum a fost de 25,9%, dar riscul infertilităţii şi/sau al sterilităţii creşte dacă endometritele apar în primele 14 zile ale puerperiumului. Vacile cu endometrite clinice între zilele 20 şi 33 post-partum au prezentat de 1,7 ori mai multe şanse să fie reformate din cauze reproductive.
În ceea ce priveşte diagnosticul endometritelor clinice, palparea uterului prin examen transrectal este lipsită de acurateţe (22%). Cu toate acestea, palparea este cea mai comună metodă în diagnosticarea acestei patologii.
Este necesar să se realizeze un examen vaginoscopic pentru aprecierea originii secreţiei. Acesta poate fi realizat cu un speculum din metal cu trei valve de tip Polanski sau cu unul din plastic, anterior dezinfectate. Vaginoscopia poate oferi o predicţie într-o proporţie de 59-82% ca acea femelă să aibă endometrită clinică.
Ecografia transrectală permite măsurarea cât mai obiectivă a diametrului coarnelor uterine şi a cervixului şi vizualizarea mucusului şi puroiului din interiorul lumenului uterin. În prezent, sunt puţine dovezi care atestă că examenul ecografic transrectal oferă mai multe informaţii despre endometritele clinice decât examenul conţinutului vaginal. Totuşi, există informaţii limitate în ceea ce priveşte relaţia dintre simptomele depistate în urma examenului ecografic transrectal şi endometritele clinice.
O metodă simplă este aceea de a examina manual vaginul şi de a inspecta mucusul recoltat. Avantajul acestei metode îl reprezintă faptul că este foarte ieftină, rapidă şi oferă informaţii senzoriale suplimentare, precum eventualele leziuni vaginale sau detectarea mirosului mucusului. Procedura constă în curăţarea vulvei cu o bucată de prosop de hârtie uscată şi lubrifierea mănuşii. Pereţii laterali, dorsal şi ventral ai vaginului, precum şi deschiderea posterioară a cervixului pot fi palpate, iar mucusul vaginal poate fi extras pentru examinare. Examinarea nu trebuie să depăşească 30 de secunde. Examinarea vaginală manuală a fost declarată neinvazivă deoarece în timpul acesteia nu se realizează contaminarea bacteriană, nu declanşează un răspuns de fază acută al proteinelor şi nu întârzie involuţia uterină. Totodată, examinatorul trebuie să ia în calcul că vaginitele, cervicitele, cistitele sau nefritele purulente pot oferi rezultate false.
Un dispozitiv pentru înlesnirea examinării mucusului vaginal este dispozitivul Metricheck, care constă într-o tijă de oţel ce prezintă la unul din capete o pălărie de cauciuc care ajută la elimiarea mucusului, iar la celălalt capăt un mâner metalic (figura 2).

Unii autori au propus ipoteza conform căreia mucusul cervico-vaginal poate reprezenta oglinda activităţii inflamatorii de la nivelul mediului endometrial şi poate fi o sursă de biomarkeri pentru endometritele clinice la vacile de lapte. Studiul a arătat că citokinele, chemokinele, proteinele de fază acută şi componentele sistemului complement pot fi analizate cu succes din mucusul cervico-vaginal de la vacile cu endometrite clinice aflate în post-partum.
Concentraţia factorului de creştere epidermal de la nivelul endometrului poate reprezenta un mijloc de diagnostic al endometritelor la vacă. La vacile cu sindromul montelor repetate, concentraţia acestui factor este mai scăzută în comparaţie cu vacile clinic sănătoase la 3 şi 14 zile după primul estru post-partum.
Endometritele subclinice
Endometritele subclinice sunt definite prin inflamaţia endometrului în absenţa semnelor clinice (fără scurgeri) sau prin prezenţa a peste 18% polimorfonucleare (PMN) la nivel endometrial între zilele 22 şi 33 post-partum sau peste 10% polimorfonucleare între zilele 34 şi 47 post-partum.
Impactul endometritelor subclinice asupra performanţelor reproductive reiese din scăderea ratei concepţiei şi prelungirea service-periodului. Mai mult decât atât, a fost demonstrat că aceste tipuri de infecţii influenţează negativ viabilitatea şi calitatea embrionilor.
Cea mai comună tehnică pentru a obţine probe de celule de la nivel uterin este folosirea periuţelor (cytobrush) sau folosirea tehnicii de spălare a cavităţii uterine cu un volum redus de lichid de spălare. Tehnica cytobrush a fost implementată în medicina umană pentru a pune în evidenţă cancerul de col uterin la femeie şi pentru a preleva celule de pe cornee. În medicina vacilor de lapte s-a modificat tehnica de folosire a periuţei prin adaptarea acesteia la o baghetă metalică protejată de un cateter. Bagheta este introdusă prin control transrectal prin cervix în uter smilar tehnicii de însămânţare artificială. Odată ajunsă în cavitatea uterină, periuţa este împinsă şi rulată de-a lungul endometrului, de două ori. Probele pot fi recoltate de la nivelul corupului uterin sau de la nivelul coarnelor uterine. După îndepărtarea instrumentului din tractul genital, periuţa este etalată pe o lamă de microscop (figura 3), care se fixează şi colorează (figura 4) (de exemplu, Wright-Giemsa, Papanicolau sau altele). Pascottini şi col. (2015) au modificat această tehnică sub numele de cytotape (bandă de celule). Aceştia au folosit o bandă de hârtie ataşată la vârful cateterului de însămânţare pentru a colecta celule de pe suprafaţa endometrului.

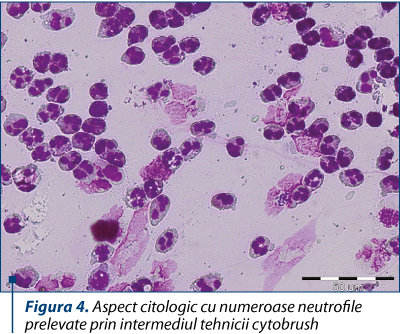
Prelevarea de probe de la nivel endometrial este minim invazivă şi nu are niciun impact negativ asupra ratei de concepţie, chiar dacă probele sunt recoltate la câteva ore după însămânţarea artificială. Recoltarea în momentul însămânţării artificiale prezintă trei beneficii: standardizarea recoltării, stabilirea statusului sănătăţii uterine la acest moment critic şi stabilirea unei limite a PMN, fără manipulări suplimentare, deoarece recoltarea de celule uterine se face simultan cu inseminarea uterină.
A doua procedură de prelevare a celulelor este spălarea uterului cu un volum redus de lichid. Pentru aceasta, o cantitate de soluţie sterilă (20 ml) este infuzată intrauterin, cu ajutorul unui cateter, uterul este masat uşor prin palpare transrectală pentru câteva secunde, iar apoi o parte din lichid se aspiră prin acelaşi cateter. Lichidul este centrifugat, după care sedimentul este fixat pe o lamă microscopică. Sedimentul conţine celule endometriale şi alte tipuri de celule (ex.: PMN), care ulterior vor fi colorate şi evaluate microscopic la o magnitudine de 400x în mod similar tehnicii cytobrush. Lavajul uterin este mai eficient ca citobrush şi nu afectează fertilitatea, dacă este făcut cu 4 ore înainte de însămânţarea artificială.
În timp ce unii autori au determinat numărul de PMN prin numărarea celulelor epiteliale, alţii au numărat PMN, celulele endometriale, limfocitele, macrofagele şi altele. Numărul de celule numărate variază de la studii la studii, de la un minim de 100 de celule la 400 de celule şi peste. Melcher şi col. (2014) recomandă numărarea a 300 de celule pentru determinarea proporţiei de PMN.
Unii autori au folosit lichid uterin de spălare pentru a testa acurateţea stripurilor testului de urină (esteraza leucocitară, proteina şi pH-ul) pentru aprecierea numărului de celule (>10% PMN). Deşi limita pentru aceşti trei parametri a fost realizată pe baza analizării computerizate, sensibilitatea şi specificitatea au atins limite satisfăcătoare (de la 44,9 la 76,9%, respectiv de la 51,8 la 78,4%). Cu toate acestea, Denis-Robichaud şi Dubuc (2015) au confirmat folosirea testului cu esterază leucocitară ca fiind util în identificarea vacilor cu endometrite.
Madoz şi col. (2013) au stabilit ca limita generală pentru procentul de PMN să fie de 5% PMN între zilele 21 şi 62 post-partum. În cazul nuliparelor s-a stabilit limita de 1%, identificată în momentul însămânţării artificiale.
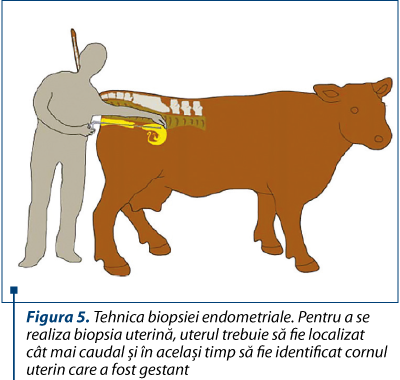
Chapwanya şi col. (2010) au descris o tehnică simplă pentru biopsia endometrială (figura 5). Prin compararea rezultatelor obţinute prin cytobrush şi prin biopsie s-a observat o mare discrepanţă între cele două. După recoltarea probei biopsice (figura 6), aceasta se prepară prin tehnica histologică şi se interpretează (tabelul 1). În straturile profunde ale endometrului care sunt prinse în proba de biopsie, numărul de PMN creşte în timpul estrului; acest lucru nu se întâmplă în cazul straturilor superficiale, acolo unde celulele sunt recoltate cu periuţa. Acest lucru face ca criteriul de diagnostic aplicat în cazul cytobrush-ului să nu se aplice în cazul tehnicii biopsice.
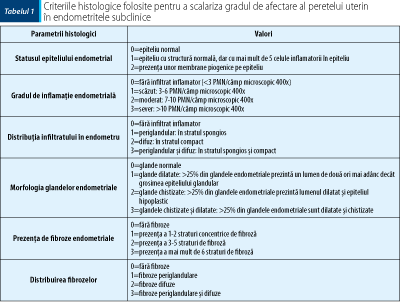
Prezenţa infiltratului inflamator şi distribuţia lui endometrială au prezentat o corelaţie crescută cu rezultatele citologice, în timp ce dilataţia chistică a glandelor endometriale şi fibrozele endometriale nu au prezentat corelaţie cu rezultatele citologice.

Atunci când probele citologice şi biopsice recoltate din cornul uterin stâng au fost negative în proporţie de peste 90%, rezultatele din cornul drept au fost, de asemenea, negative. Pe de altă parte, atunci când din cornul uterin drept au fost recoltate probe, 20% dintre rezultatele negative au fost pozitive în cornul uterin stâng.
Examenul ecografic al uterului poate fi folosit pentru diagnosticul endometritelor subclinice. Reduse cantităţi de fluid intrauterin pot fi puse în evidenţă în cazul inflamaţiei moderate asociate cu reducerea performanţelor reproductive. Kasimanickam şi col. (2005) au pus în evidenţă o valoare predictivă scăzută a tehnicii ecografice în comparaţie cu tehnica citologică. Cu ajutorul unor aparate ecografice performante se poate analiza ecotextura peretelui uterin, ceea ce oferă un plus diagnosticului.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
- Chapwanya A, Meade KG, Narciandi F, Stanley P, Mee JF, Doherty ML, Callanan JJ, O’Farrelly C. Endometrial biopsy: a valuable clinical research tool in bovine reproduction. Theriogenology, 2010; vol. 73, nr. 7, pp. 988-994.
- Denis-Robichaud J, Dubuc J. Determination of optimal diagnostic criteria for purulent vaginal discharge and cytological endometritis in dairy cows. Journal of dairy science, 2015; vol. 98, nr. 10, pp. 6848-6855.
- Kasimanickam R, Duffield TF, Foster RA, Gartley CJ, Leslie KE, Walton JS, Johnoson WH. A comparison of the cytobrush and uterine lavage techniques to evaluate endometrial cytology in clinically normal postpartum dairy cows. The canadian veterinary journal, 2005; vol. 46, nr. 3, pp. 255-259.
- Madoz LV, Giuliodori MJ, Jaureguiberry M, Plontzke J, Drillich M, de la Sota RL. The relation between endometrial cytology during estrus cycle and cutoff points for the diagnosis of subclinical endometritis in grazing dairy cows. Journal of dairy science, 2013; vol. 96, nr. 7, pp. 4333-4339.
- Melcher Y, Prunner I, Drillich M. Degree of variation and reproductibility of different methods for the diagnosis of subclinical endometritis. Theriogenology, 2014; vol. 82, nr. 1, pp. 57-63.
- Pascottini OB, Dini P, Hostens M, Ducatelle R, Opsomer G. A novel cytologic sampling technique to diagnose subclinical endometritis and comparison of staining methods for endometrial cytology samples in dairy cows. Theriogenology, 2015; vol. 84, nr. 8, pp. 1438-1446.
- Sheldon IM, Lewis GS, LeBlanc S, Gilbert RO. Defining postpartum uterine disease in cattle. Theriogenology, 2006; vol. 65, nr. 8, pp. 1516-1530.
Articole din ediţiile anterioare
Actualizarea protocolului de diagnostic în babesioza canină
Babesioza este o hemoprotozooză importantă, cu răspândire geografică ce acoperă aproape toate continentele. Cu toate că, din punct de vedere strict...
Orientări clinice în bolile neoplazice ale psitacinelor
Ordinul Psittaciformes încadrează taxonomic familiile: Loriide (papagali Lori sau falşii peruşi), Cacaduidae (papagalii cu creastă şi peruşii nimfă...
Algoritmul de abordare clinică și de diagnostic în epanșamentul pericardic
Epanșamentul pericardic patologic reprezintă acumularea de lichid în spațiul pericardic, ca rezultat al creșterii permeabilității capilare și/sau...
Ultrasonografia în diagnosticul ileusului intestinal la cabaline
Tehnica ecografică standard utilizată în diagnosticul ileusului intestinal la cal, cunoscută şi sub denumirea de „Fast Localized Abdominal Sonograp...